داء الفيلاريات
فابيان دوبونت كاتب مستقل في القسم الطبي في عمل أخصائي الطب البشري بالفعل في العمل العلمي في بلجيكا وإسبانيا ورواندا والولايات المتحدة الأمريكية وبريطانيا العظمى وجنوب إفريقيا ونيوزيلندا وسويسرا ، من بين دول أخرى. كان التركيز في أطروحته للدكتوراه على علم الأعصاب المدارية ، لكن اهتمامه الخاص ينصب على الصحة العامة الدولية والتواصل المفهوم للحقائق الطبية.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.داء الفيلاريات هو مرض استوائي يصيب المسافرين أحيانًا. ينجم عن عدوى بأنواع مختلفة من الديدان الأسطوانية (الخيطية) ، والتي تنتقل إلى الإنسان من خلال لدغة البعوض أو ذباب الخيل. اعتمادًا على نوع الدودة ، يتم التمييز بين مجموعات مختلفة من داء الفيلاريات ، والتي تختلف من حيث الأعراض. يمكنك هنا قراءة كل ما تحتاج لمعرفته حول الأشكال المختلفة لداء الفيلاريات.
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. ب 74
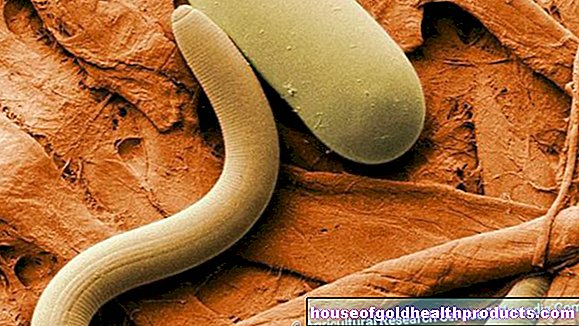
داء الفيلاريات: الوصف
يصف مصطلح داء الفيلاريات مجموعة من الأمراض التي تنتقل فيها الديدان الطفيلية الصغيرة (الفيلاريا) إلى البشر من خلال لدغة حشرة (البعوض ، ذبابة الحصان). اعتمادًا على نوع الدودة ، تهاجر الديدان من الدم إلى الأنسجة المستهدفة المختلفة ، حيث تتكاثر. ينقسم داء الفيلاريات إلى ثلاث مجموعات:
- داء الفيلاريات اللمفي: تعيش الديدان بشكل خاص في الأوعية اللمفاوية
- داء الفيلاريات تحت الجلد: تعيش الديدان تحت الجلد مباشرة
- داء الفيلاريات المصلي: تستعمر الديدان البطن أو الصدر
تعد منظمة الصحة العالمية (WHO) داء الفيلاريات من بين ما يسمى بأمراض المناطق المدارية المهملة. يصف الأمراض التي لم تحصل على رعاية علمية وطبية كافية - غالبًا بسبب نقص الدعم المالي. ومع ذلك ، فإن كلمة "مهمل" لا تعني أن المرض نادر أو غير ضار.
يحدث داء الفيلاريات بشكل رئيسي في البلدان الاستوائية (خاصة أفريقيا الاستوائية ، وجنوب شرق آسيا ، وأمريكا الجنوبية ، وأمريكا الوسطى ، ومنطقة البحر الكاريبي). لا يحدث داء الفيلاريات في ألمانيا ، ولكن يمكن أن يصاب به المسافرون. تشير التقديرات إلى أن حوالي 200 مليون شخص في جميع أنحاء العالم مصابون بالفيلاريا.
دورة حياة الخيطية
الخيطيات هي ديدان من جذع الديدان الأسطوانية (الديدان الخيطية). من بين مئات الأنواع الخيطية ، هناك ثمانية أنواع فقط من الديدان تصيب البشر. في البشر ، تتطور الديدان البالغة من اليرقات التي تنقلها البعوضة. هناك يتزاوجون ويتطور ما يسمى بالميكروفيلاريا في الأنثى ، والتي يمكن أن تنتشر في جميع أنحاء الجسم عبر مجرى الدم. تحمل الميكروفيلاريا هذا الاسم لأنها عادة ما يكون حجمها عدة مئات من الميكرومترات (أجزاء من المليون من المتر) ولا يمكن رؤيتها إلا تحت المجهر.
في اللغة التقنية ، يُطلق على البشر اسم المضيف الرئيسي لأن الطفيل يتكاثر في البشر. البعوض وذبابة الخيل هي العوائل الثانوية ، لذلك فهي مهمة فقط لضمان انتقالها إلى البشر. لأنه بعد التزاوج ، يتم امتصاص الميكروفيلاريا المفرج عن طريق لدغة حشرة ماصة للدم وتتطور إلى يرقات في كائنها الحي ، والتي تنتقل بعد ذلك إلى الإنسان التالي مع وجبة الدم التالية.
داء الفيلاريات اللمفاوي
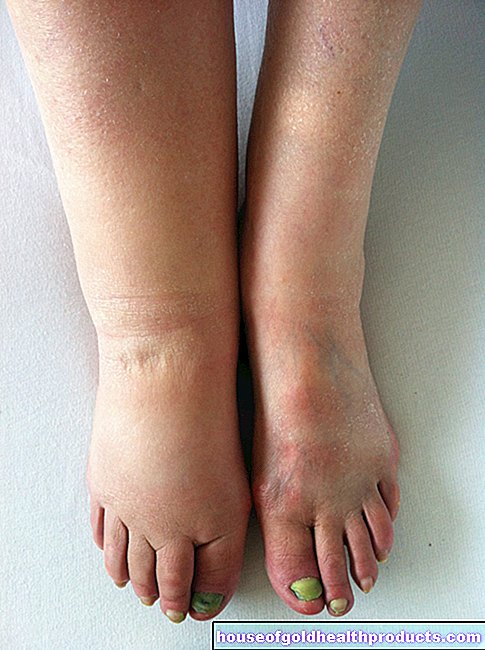
داء الفيلاريات اللمفي هو الشكل الأكثر شيوعًا لداء الفيلاريات ، حيث يصاب به حوالي 120 مليون شخص في جميع أنحاء العالم. اليرقات التي تدخل جسم الإنسان بعد لدغة البعوض تتطور إلى ديدان تستقر في الأوعية اللمفاوية. عادة ما توجد الديدان في الأوعية الليمفاوية للساقين ، ولكن في بعض الأحيان في الصدر أو الذراعين أو الأعضاء التناسلية. بما أن الأوعية اللمفاوية مسدودة من قبل الاستعمار ويحدث تفاعل التهابي مستمر ، فإن التصريف اللمفاوي يكون مضطربًا. على مر السنين ، يتطور تورم متزايد في الجزء المصاب من الجسم. تؤدي الديدان بشكل متكرر إلى تفاعلات التهابية جديدة وتضر بالجهاز اللمفاوي بشكل كبير.
بعد سنوات ، لا يعود التورم على الإطلاق ويتحدث المرء عن "داء الفيل". يصف الاسم مجازيًا محيط الساق المتضخم بشكل هائل للشخص المصاب. يؤدي الاحتقان اللمفاوي المزمن إلى إتلاف الأنسجة بشكل كبير: يصبح الجلد متجعدًا وصلبًا ، ويتغير بنية الأنسجة بشدة ويخترق النسيج الضام المتندب الأنسجة تحت الجلد. وفقًا لمنظمة الصحة العالمية (WHO) ، يعد داء الفيلاريات اللمفي ثاني أكثر الأسباب شيوعًا للإعاقة طويلة الأمد في جميع أنحاء العالم. ومع ذلك ، نظرًا لأن المرض يصبح مرئيًا فقط على أنه "داء الفيل" بعد شهور أو سنوات بدون علاج طبي مناسب ، فإنه نادرًا ما يُلاحظ في أوروبا الغربية.
بالنسبة لداء الفيلاريات اللمفي (داء الفيل) ، هناك ثلاثة أنواع من داء الفيلاريات:
- Wuchereria bancrofti (مسؤولة عن حوالي 90 بالمائة من الأمراض ، تحدث في إفريقيا وآسيا)
- بروجيا الملايو (خاصة في جنوب وجنوب شرق آسيا)
- بروجيا تيموري (خاصة في جنوب شرق إندونيسيا)
نظرًا لأن الديدان يمكن أن تعيش في الأوعية الليمفاوية لسنوات عديدة ، فإن الشخص المصاب يخلق خزانًا دائمًا للميكروفيلاريا. ينتقل داء الفيلاريات اللمفي من خلال لدغة أنواع مختلفة من البعوض ، بما في ذلك بعوض الزاعجة والأنوفيلة. كما أنها تنقل مسببات الأمراض المسببة للحمى الصفراء والملاريا. ومن بين الأنواع الأخرى التي تحمل داء الفيلاريات نوع Culex و Mansonia. بعد الإصابة ، تستغرق الديدان سنة إلى سنتين حتى تصبح كاملة النمو وتنضج جنسياً وتنتج الميكروفيلاريا. لذلك ، غالبًا ما يتم اكتشاف العدوى في وقت متأخر جدًا أو لا يتم اكتشافها على الإطلاق.
داء الفيلاريات تحت الجلد
في داء الفيلاريات تحت الجلد ، يتم التمييز بين صورتين سريريتين رئيسيتين:
- داء الفيلاريات Loa-loa
- داء كلابية الذنب (العمى النهري)
داء الفيلاريات Loa-loa
Loa Loa هو مرض خيطي شائع بشكل خاص في وسط وغرب إفريقيا. حوالي اثني عشر مليون شخص مصاب حاليا. يسمى المرض أيضًا تورم الكاميرون أو تورم الكالابار في بعض المناطق. ينتقل المرض عن طريق الكبح. تعيش ذبابة الحصان من جنس Chrysops بشكل خاص في المناطق المشجرة ، ويفضل أن يكون ذلك في مزارع الأشجار المطاطية. إنها نهارية وتجذبها حركات الإنسان وحرائق الأخشاب. يجب أن تحمي نفسك من هذا النوع من ذباب الخيل ، خاصة خلال موسم الأمطار.
أثناء اللدغة ، يتم نقل يرقات اللواء إلى الأنسجة تحت الجلد. كما هو الحال مع جميع أمراض الفيلاريا ، تتطور اليرقات إلى ديدان بالغة ، والتي تتزاوج بعد ذلك وتفرز الميكروفيلاريا. في المتوسط ، تستغرق الدودة البالغة عامًا حتى تتطور.يعيش ويتحرك تحت الجلد ، ويمكن أحيانًا رؤيته على الأصابع أو الثدي أو الملتحمة في العين. نظرًا لأن الدودة يمكن ملاحظتها بشكل مثير للإعجاب هناك وغالبًا ما تهاجر إلى تلك النقطة ، فهي تُعرف أيضًا بالعامية باسم "دودة العين الأفريقية". تتحرك الدودة بسرعة حوالي 1 سم / دقيقة ، لذلك هناك وقت كافٍ لمشاهدتها.
داء كلابية الذنب (العمى النهري)
سبب داء كلابية الذنب هو الفيلاريا Onchocerca volvulus. دورة خاصة من داء كلابية الذنب هي ما يسمى بالعمى النهري. ينتقل داء كلابية الذنب عن طريق الذباب الأسود. يحمل المرض اسمه الألماني لأنه يصيب بشكل أساسي الأشخاص الذين يعيشون بالقرب من الأنهار وبالتالي يتعرضون للذباب الأسود ، وهو أيضًا أكثر شيوعًا هناك.
بعد اللدغة ، تدخل يرقات مرض كلابية الذنب إلى الأنسجة تحت الجلد ، حيث تتطور بعد ذلك إلى دودة بالغة. في داء الفيلاريات هذا أيضًا ، تفرز الديدان الميكروفيلاريا ، التي تبتلعها الحشرة عندما تلدغ الذبابة السوداء مرة أخرى وتصيب الآخرين.
على عكس معظم داء الفيلاريات ، لا تدخل الميكروفيلاريا إلى الدم ، ولكنها تبقى في الأنسجة تحت الجلد. على مر السنين ، ترتفع الميكروفيلاريا ببطء من الساقين إلى باقي الجسم. هذا يؤدي إلى تفاعلات التهابية مختلفة ، بما في ذلك في قرنية العين. إذا تركت دون علاج ، فإنها ستؤدي إلى العمى للمصابين.
هذا المرض موطنه بشكل خاص وسط إفريقيا. توجد أيضًا في بعض مناطق أمريكا الجنوبية. أصبحت كولومبيا والإكوادور الآن خالية من داء كلابية الذنب بعد برامج صحية فعالة. وفقًا للتقديرات الحالية ، يُصاب حوالي 120 مليون شخص في جميع أنحاء العالم.
داء الفيلاريات المصلي
أهم مسببات داء الفيلاريات المصلي هي دودة مانسونيلا بيرستانس. يحدث في وسط أفريقيا وأمريكا الجنوبية. نظرًا لعدم وضوح الأعراض ، يصعب تحديد هذا المرض وغير معروف جيدًا. لا يوجد أيضًا برنامج منظم لاحتواء الإرسال. ومع ذلك ، هناك عدة مئات الملايين من الأشخاص المصابين في جميع أنحاء العالم. في بعض المناطق ، تكون فرصة الإصابة بالعدوى في مرحلة ما من الحياة قريبة من 100٪.
يمكن أن ينتقل الطفيل عن طريق أنواع مختلفة من البعوض ويهاجر إلى تجويف الرئة أو القلب أو البطن. هناك تتزاوج الديدان وتظهر الميكروفيلاريا الجديدة ، والتي يتم امتصاصها من دم المريض عندما تلدغ البعوضة مرة أخرى.
داء الفيلاريات: الأعراض
يمكن أن تكون أعراض داء الفيلاريات مختلفة جدًا لأن الطفيليات تختلف في دورات حياتها. غالبًا ما يستغرق ظهور الأعراض من شهور إلى سنوات ويلاحظ وجود عدوى على الإطلاق. في بعض الحالات لا توجد أعراض أو تظهر أعراض خفيفة فقط ويعيش الشخص مع الدودة مدى الحياة أو يتكرر العدوى باستمرار. عادة ما يكون الأوروبيون معرضين لخطر الإصابة فقط في الرحلات الطويلة إلى المناطق الاستوائية. في حالة ظهور شكاوى مقابلة ، يجب على المريض دائمًا إبلاغ الطبيب بأنشطة السفر السابقة.
داء الفيلاريات اللمفاوي:
في حالة داء الفيلاريات اللمفي ، تظهر الأعراض بعد ثلاثة أشهر على أقرب تقدير. بعض الناس بالكاد تظهر عليهم أي أعراض في البداية ، والبعض الآخر يشكو من أعراض حادة. العلامات المبكرة المحتملة لداء الفيلاريات اللمفي هي:
- نوبات الحمى ("حمى الفيلاريا")
- التهاب وتورم الغدد الليمفاوية
- زيادة عدد خلايا مناعية معينة في الدم تسمى الحمضات
تسد الديدان البالغة الجهاز اللمفاوي وتسبب التهابًا متكررًا في الأوعية اللمفاوية والعقد (التهاب الأوعية اللمفية والتهاب العقد اللمفية). يتسبب التورم المستمر في تغيرات جلدية نموذجية من الشكل المزمن لداء الفيلاريات اللمفاوي ، والذي يُعرف أيضًا باسم داء الفيل.
ينتج داء الفيل عن داء الفيلاريات اللمفي طويل الأمد. تتشكل انتفاخات هائلة على الساقين أو الأعضاء التناسلية أو أجزاء أخرى من الجسم. يصبح الجلد خشنًا وخشنًا. بمجرد أن يتطور المرض إلى هذا الحد ، لا يمكن علاجه إلا في نطاق محدود للغاية.
بالإضافة إلى التغيرات في الأطراف ، يضر داء الفيل أيضًا بالرئتين. إذا كان هذا ضعيفًا في وظيفته ، يحدث ضرر طويل المدى أيضًا في العديد من الأعضاء الأخرى. يتجلى المرض الرئوي المزمن بشكل خاص من خلال نوبات الربو الليلية ونوبات الحمى المتكررة وزيادة الضغط في الشرايين الرئوية (ارتفاع ضغط الدم الرئوي = ارتفاع ضغط الدم الرئوي).
نظرًا لأن الأوعية اللمفاوية لها وظيفة مهمة لجهاز المناعة ، فإن الديدان تعطل الوظيفة الطبيعية لجهاز المناعة. هذا يجعل من السهل على مسببات الأمراض الأخرى مثل البكتيريا والفطريات أن تسبب عدوى إضافية (عدوى ثانوية).
يعد التطور الكامل لداء الفيل أمرًا نادرًا في أوروبا وعادة ما يتم ملاحظته فقط في البلدان الناشئة والنامية.
داء الفيلاريات تحت الجلد:
في داء الفيلاريات تحت الجلد ، تستعمر الديدان الجلد والأنسجة الكامنة. غالبًا ما تكون الحكة هي العرض الرئيسي ، والتورم والنتوءات من الرفقاء الشائعين.
لوا لوا:
مع هذا الشكل ، غالبًا ما لا تظهر على المصاب أي أعراض باستثناء الحكة العرضية. يمكن أن يتطور "نتوء الكالابار" النموذجي في أجزاء مختلفة من الجسم. هذا تورم موضعي مفاجئ يستمر من يوم إلى ثلاثة أيام. هذا عادة لا يكون مؤلمًا بشكل خاص ، ولكنه يسبب الحكة كثيرًا. بالإضافة إلى ذلك ، يمكن احمرار المنطقة قليلاً. يحدث بشكل تفضيلي على الساعدين وظهر اليدين والوجه ، ولكن يمكن أن يحدث أيضًا في أجزاء أخرى من الجسم. ليس من الضروري أن تلتئم النتوءات تمامًا ، ولكن يمكن أن تظل أيضًا نتوءًا صغيرًا في الجلد. ينشأ النتوء كرد فعل للجهاز المناعي تجاه الدودة وإفرازاتها.
داء كلابية الذنب (العمى النهري):
تشكل الديدان البالغة تجمعات تحت الجلد يمكن الشعور بها من الخارج كعقد غير مؤلمة. تسمى هذه الكتلة الجلدية المليئة بالديدان بسرطان الذنب. تنتج الديدان البالغة باستمرار اليرقات ، والتي تُعرف أيضًا باسم الميكروفيلاريا ، في العقيدات الجلدية لمدة أقصاها أربعة عشر عامًا.
تهاجر هذه الميكروفيلاريات من عقدة الجلد إلى أقسام الجلد المجاورة ومن حيث المبدأ تقريبًا كل منطقة من الجسم (هجرة الميكروفيلاريا). إذا لم يتم ابتلاعها هناك من قبل حشرة لدغة ، فإنها تموت بعد حوالي ستة إلى 30 شهرًا. تؤدي الميكروفيلاريا الميتة إلى تفاعل الجهاز المناعي وبالتالي الشعور بعدم الراحة.
يشكو المرضى من حكة شديدة ويلتهب الجلد ويمكن أن يتكاثف الجلد مثل الجلد (التحزز). يمكن أن يختفي لون الجلد (التصبغ) في بعض الأماكن ، مما يخلق نوعًا من "نمط جلد النمر". على المدى الطويل ، يتغير جلد الجسم بالكامل ويتحدث المرء عن ما يسمى "جلد الرجل العجوز أو الورق".
إذا أصبحت القرنية في العين ملتهبة أثناء هجرة الميكروفيلاريا ، فإنها تصبح غائمة. أولاً ، تنشأ اضطرابات بصرية تشبه ندفة الثلج. إذا كانت القرنية غائمة تمامًا ، فلا يمكن رؤية الضوء والظلام إلا. ومع ذلك ، عادةً ما تتأثر ملتحمة العين بشكل خاص ، حيث يمكن أن تعيش الدودة أحيانًا لسنوات. يمكن أيضًا أن يتأثر عصب العين. لذلك ، غالبًا ما يشار إلى Loa Loa باسم دودة العين.
تشير الدراسات الحديثة إلى أنه قد يكون هناك صلة بين الإصابة بالديدان ومرض تم بحثه فقط لبضع سنوات. ما يسمى بـ "متلازمة إيماء الرأس" هو شكل خاص من الصرع يصيب الأطفال في أوغندا وجنوب السودان. في هذه الحالة ، يمكن أن يؤدي تناول الطعام أو البرد إلى نوبة صرع. يرتبط هذا المرض بطفيل "كلابية الذنب الانفتالية". لم تُعرف بعد الخلفية الدقيقة لتطور المرض.
داء الفيلاريات المصلي:
لا يعاني معظم الناس من أعراض داء الفيلاريات المصلي. نظرًا لأن أعراض هذا الشكل ليست خطيرة في العادة ولا تؤدي إلى الإعاقة ، فقد تم إجراء بحث مكثف حول داء الفيلاريات المصلي بشكل أقل من داء الفيلاريات الآخر.
إذا ظهرت الأعراض ، فعادة ما تظهر بسبب هجرة الدودة عبر الجسم. يمكن أن يؤدي هذا إلى ظهور نتوءات مؤقتة على الجلد ، تذكرنا بتورم كالابار لمرض لوا لوا. في بعض الحالات ، تسبب العدوى أيضًا التهابًا في القلب أو الرئتين أو أعضاء في البطن. من حين لآخر ، تدخل هذه الدودة في العين وتسبب الألم أو اضطرابات بصرية. نظرًا لأن الدودة توجد غالبًا في شرق إفريقيا ، فإنها تُسمى أيضًا "دودة عين أوغندا".
داء الفيلاريات: الأسباب وعوامل الخطر
ينتقل داء الفيلاريات المختلف عن طريق أنواع مختلفة من البعوض أو عن طريق ذباب الخيل. لذلك تسمى هذه الحشرات أيضًا نواقل المرض (ناقلات). في الأساس ، يجب على المسافرين إلى البلدان الاستوائية التعرف على الأمراض والالتهابات النموذجية في بلد السفر المعني قبل سفرهم.
من المفيد معرفة الناقل المحدد لأن الحشرات تنشط في أوقات مختلفة من اليوم. إن معرفة الأوقات المختلفة التي تنشط فيها الحشرات يساعد أيضًا على منع اللسعات.
|
ناقلات المرض (ناقلات) | |
|
داء الفيلاريات اللمفاوي |
بعوض من فصيلة Aedes (نهاري جزئيًا) ، Anopheles ، Cule ، Mansonia (كلها ليلية بشكل رئيسي) |
|
داء الفيلاريات تحت الجلد |
ذباب الكريسوبس ، الذباب الأسود (نشط فقط خلال النهار) |
|
داء الفيلاريات المصلي |
البعوض Culicoides (نشط بشكل خاص في ساعات الصباح والمساء) |
داء الفيلاريات: الفحوصات والتشخيص
بعد رحلة إلى المناطق الاستوائية ، يجب عليك دائمًا إبلاغ الطبيب عن الرحلة السابقة إذا كان لديك أي شكوى. غالبًا ما يكون الاستجواب التفصيلي للمريض ، مع الأخذ في الاعتبار الإجازة السابقة أو مكان وجوده ، مؤشرًا على داء الفيلاريات.
في المراحل المبكرة من داء الفيلاريات ، يزداد عادةً عدد نوع معين من خلايا الدم البيضاء (الحمضات) في الدم. هذه الخلايا المحببة هي خلايا الجهاز المناعي وتشارك في رد الفعل الدفاعي. ومع ذلك ، فإن هذا العدد المتزايد من الخلايا الحبيبية اليوزينية ليس خاصًا بداء الفيلاريات ، ولكن يمكن أن يكون واضحًا أيضًا في الأمراض الطفيلية الأخرى أو أعراض الحساسية في الدم.
ثم يحدد الطبيب داء الفيلاريات من خلال الدليل المجهري على وجود الميكروفيلاريا في الدم. اعتمادًا على البعوض الذي يُفترض أنه قد نقل العامل الممرض ، يجب سحب الدم في أوقات مختلفة: تكيفت الميكروفيلاريا مع عادات عض أنواع البعوض. العديد من اللدغات بشكل رئيسي في الليل ، وهذا هو سبب وجود الميكروفيلاريا بشكل شبه حصري في الدم خلال هذه الساعات. في Loa Loa ، تكون الميكروفيلاريا أكثر شيوعًا في الظهيرة ، في داء الفيلاريات اللمفاوي في كثير من الأحيان في الليل. في داء كلابية الذنب ، لا تدخل الميكروفيلاريا إلى الدم على الإطلاق ولا يمكن اكتشاف الدودة إلا مباشرة تحت الجلد.
إذا أعطى البحث عن الميكروفيلاريا نتيجة سلبية ، يستخدم الطبيب اختبارات معينة للبحث عن أجسام مضادة معينة في الدم. إذا لوحظت الدودة أثناء الهجرة تحت الجلد ، فيمكن أيضًا إجراء التشخيص على هذا الأساس. في حالة إصابة الأعضاء الداخلية بالفعل ، تتوفر طرق تصوير أخرى (مثل التصوير المقطعي المحوسب والتصوير المقطعي بالرنين المغناطيسي) لتحديد الضرر الذي حدث بالفعل.
داء الفيلاريات: العلاج
تستخدم مضادات الديدان المختلفة في علاج داء الفيلاريات المختلف. هذه أدوية فعالة ضد عدوى الديدان. يتم تضمين المكونات النشطة التالية:
- ديثيل كاربامازين (ديسمبر)
- ايفرمكتين
- سورامين
- ميبندازول
في الأساس ، تقتل هذه الأدوية الخيطية بشكل فعال للغاية. من الصعب التعرف على المرض على الإطلاق حتى يمكن البدء في تدابير العلاج المناسبة.
تم استخدام دوكسيسيكلين المضاد الحيوي مؤخرًا في داء الفيلاريات اللمفاوي وداء كلابية الذنب. يقتل البكتيريا التي تحتاجها الفيلاريا للتكاثر. عندما يتم قتل هذه البكتيريا التكافلية ، لا تستطيع الديدان التكاثر.
في بعض أنواع داء الفيلاريات ، يتسبب موت الديدان في حدوث تفاعل مناعي قوي في الجسم ، لذلك يجب إعطاء المزيد من الكورتيزون. يمنع هذا الدواء المضاد للالتهابات والمضاد للمناعة تفاعلًا مناعيًا مفرطًا محتملًا يمكن أن يؤدي بخلاف ذلك إلى صدمة الحساسية (الحساسية).
يتم استخدام إجراء علاجي خاص في داء الفيل: نظرًا لأن الديدان الموجودة في داء الفيلاريات اللمفاوي تعيش في الأوعية اللمفاوية وتدمرها ، فإن السائل اللمفاوي يتراكم في الأنسجة. علاجيًا ، يمكن للمرء محاولة إزالة هذا الاحتقان اللمفاوي عن طريق التصريف اللمفاوي اليدوي المنتظم والارتداء الدائم للجوارب الضاغطة.
داء الفيلاريات: الجراحة
في حالة وجود صورة سريرية واضحة جدًا ، مثل داء الفيل (داء الفيلاريات اللمفاوي) ، تكون العملية الجراحية ضرورية أحيانًا لتقليل التراكم الهائل للسوائل في الخصيتين أو الثديين أو الساقين إلى حد ما. خلال هذه العمليات الجراحية التجميلية ، تتم إزالة الأنسجة الزائدة. ومع ذلك ، لا يمكن إعادة بناء الأنسجة المدمرة بالكامل ، بحيث لا يمكن الحديث عن الشفاء بالمعنى الضيق.
في داء كلابية الذنب ، يمكن إزالة الديدان الموجودة تحت الجلد بعملية جراحية. في مرض loa-loa ، يمكن قطع الدودة من ملتحمة العين إذا تم اكتشافها هناك.
داء الفيلاريات: مسار المرض والتشخيص
يعتمد تشخيص داء الفيلاريات على عدد مسببات الأمراض المبتلعة ومدة بقاء الشخص المصاب في المناطق الاستوائية. أثناء داء الفيلاريات ، يضعف جهاز المناعة ويكون الجسم أكثر عرضة للإصابة بأمراض أخرى. في المناطق الاستوائية على وجه الخصوص ، يمكن أن تؤدي العدوى الإضافية إلى مضاعفات تهدد الحياة.
يمكن أن تعيش الديدان البالغة في العائل لبضع سنوات. قد يستغرق ظهور الميكروفيلاريا في الدم من عدة أشهر إلى سنوات ، لذلك يتم ملاحظة العدوى في وقت متأخر أو لا تظهر على الإطلاق. كلما تم علاجه بشكل صحيح ، كان التشخيص أفضل.
في داء الفيلاريات اللمفي ، يمكن تجنب الإصابة بالوذمة اللمفية المشوهة (داء الفيل) من خلال العلاج المتسق.
إن التشخيص الخاص بـ loa loa جيد بشكل عام. يتم التعرف على المرض في الغالب بسبب "نتوء الكالابار" النموذجي. ومع ذلك ، إذا تأثرت الحنجرة ، يمكن أن يضيق الشعب الهوائية. يمكن أن يكون هذا التورم مهددًا للحياة. بالإضافة إلى ذلك ، في حالات نادرة ، يمكن أن تسبب اللوا لوا التهابًا في الدماغ (التهاب الدماغ) ، والذي يمكن أن يكون قاتلًا أو على الأقل يسبب تلفًا عصبيًا شديدًا. نظرًا لأن الدودة يمكن أن تعيش تحت جلد الإنسان لمدة عقد ونصف وتنتج ميكروفيلاريا ، فإن العلاج المتسق لأكبر عدد ممكن من الناس ضروري لاحتواء المرض.
يُعد داء كلابية الذنب أكثر أنواع داء الفيلاريات خطراً على السكان المحليين بسبب الأضرار الشديدة التي يسببها للعين والجلد. ومع ذلك ، مع العلاج في الوقت المناسب ، يكون التشخيص أفضل بشكل ملحوظ.
يمكن تصنيف داء الفيلاريات المصلي على أنه غير ضار نسبيًا من حيث شدة المرض والمضاعفات المحتملة.
منع داء الفيلاريات
نظرًا لأن جميع داء الفيلاريات ينتقل عن طريق لدغات الحشرات ، فإن الطريقة الأكثر فعالية للوقاية هي تجنب لدغات الحشرات تمامًا. قبل السفر إلى البلدان الاستوائية ، يجب على المسافرين معرفة الأمراض والالتهابات التي يمكن توقعها.
اتبع هذه الخطوات لتجنب لدغات الحشرات في البلدان الاستوائية:
- ارتدِ ملابس طويلة فاتحة اللون
- تذكر أن بعوض الزاعجة وذبابة الخيل نهاري أيضًا
- استخدم حبيبات البعوض. تأكد من أن المنتجات مدارية وتوصي بها منظمات مثل منظمة الصحة العالمية.
- لاحظ أن المواد الطاردة تعمل محليًا فقط على منطقة الجلد التي يتم وضعها عليها.
- استخدم ناموسية للنوم. يوصى باستخدام الناموسيات المليئة بالمواد الطاردة للحشرات.
- تجنب قيعان الأنهار أو الأراضي الرطبة ، حيث من المرجح أن تكون الحشرات هنا بشكل خاص.
- للإقامات الطويلة: أغلق النوافذ بحواجز حماية من البعوض.
- تحدث إلى طبيب طب المناطق الحارة / طبيب السفر قبل أسابيع قليلة من المغادرة بشأن الأدوية الممكنة للحماية من العدوى والتطعيمات اللازمة للسفر. يمكن إعطاؤه للوقاية
- إذا كنت تتناول دوكسيسيكلين للوقاية من الملاريا أثناء السفر ، فمن المحتمل جدًا أن تكون فعالة أيضًا ضد داء الفيلاريات اللمفاوي وداء كلابية الذنب.









.jpg)