داء مفصل اللفافة
درست ريكاردا شوارتز الطب في فورتسبورغ ، حيث أكملت أيضًا الدكتوراه. بعد مجموعة واسعة من المهام في التدريب الطبي العملي (PJ) في فلنسبورغ وهامبورغ ونيوزيلندا ، تعمل الآن في طب الأشعة العصبية والأشعة في مستشفى توبنغن الجامعي.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.داء مفصل الورك هو تآكل في مفصل الورك. يحدث هشاشة العظام في الورك بشكل رئيسي عند كبار السن. في الأشعة السينية ، يمكنك أن ترى إلى أي مدى تسبب الفصال العظمي في تغيير مفصل الورك والهياكل العظمية المجاورة. في الحالات القصوى ، يجب استبدال المفصل بأطراف اصطناعية. يمكنك هنا قراءة كل ما تحتاج لمعرفته حول تطور داء مفصل الستر وعلاجه.
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. م 16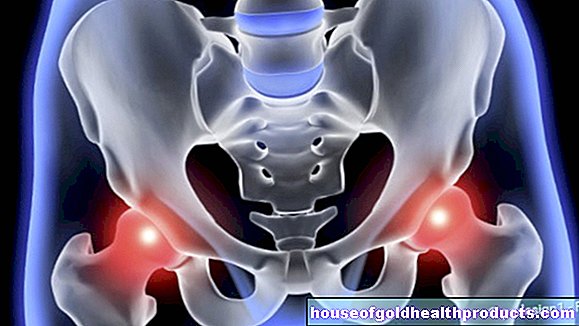
داء مفصل اللفافة: عام
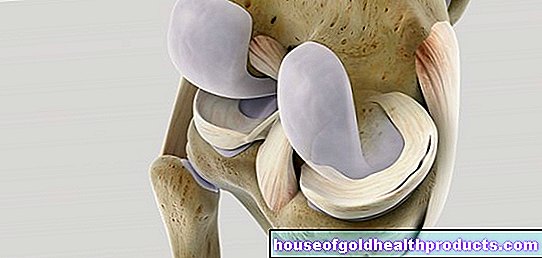
في داء مفصل الورك (داء مفصل الوكسان) ، يبلى مفصل الورك. يتكون هذا من جزأين:
- الحُق (يتكون من عظم الحوض)
- رأس مفصل الورك (يتكون من عظم الفخذ)
داء مفصل اللفافة مرض شائع في ألمانيا ، تزداد مخاطره مع تقدم العمر. مع بعض الحالات الموجودة مسبقًا ، يمكن أن يحدث هشاشة العظام في الورك أيضًا لدى الأشخاص الأصغر سنًا.
تحذير: حتى إذا كان من الممكن رؤية التهاب مفصل الورك في الأشعة السينية ، فليس بالضرورة أن يعاني الشخص المصاب من الأعراض. ثم هناك التهاب مفصل الورك الإشعاعي البحت (أي في الأشعة السينية).
تختلف الحالة مع التهاب مفاصل الورك المحدد سريريًا. تظهر علامات تآكل واضحة في التصوير وتسبب الألم للمصابين.
داء مفصل اللفافة: الأسباب
يمكن أن يتضرر مفصل الورك والورك بسبب أمراض مختلفة. في بعض الحالات ، يتطور التهاب مفاصل الورك. تشمل هذه المسببات المحتملة لداء مفصل الستر كسور العظام والالتهابات وأمراض المفاصل الالتهابية ، فضلاً عن أمراض التمثيل الغذائي.
غالبًا ما يتطور داء مفصل الستر أيضًا مع الورك المشوه. لا يتم وضع رأس الفخذ بشكل صحيح في الحُق. هذا هو الحال مع خلل التنسج الورك (تشوه مفصل الورك) ومرض بيرثيس والتهاب المشاشية الرأس الفخذي. هذه الأمراض موجودة بالفعل عند الولادة أو تحدث في مرحلة الطفولة أو المراهقة. ومع ذلك ، فإنها غالبًا ما تؤدي فقط إلى هشاشة العظام بعد سنوات عديدة.
داء مفصل اللفافة: التحقيقات
في حالة الاشتباه في داء مفصل الستر ، سيسأل الطبيب أولاً عن التاريخ الطبي (سوابق المريض). للقيام بذلك ، يتحدث بالتفصيل مع المريض ويسأل ، على سبيل المثال ، الأسئلة التالية:
- كم متر يمكنك المشي بدون ألم؟
- هل يمكنك الانحناء على الأرض؟
- هل لديك مشاكل في صعود السلالم؟
- هل تجد صعوبة في ارتداء الجوارب أو الأحذية؟
- هل تشعر بألم عند الجلوس أو الاستلقاء؟
- هل لديك أو سبق أن عانيت من أمراض أو إصابات في منطقة الورك؟
ويلي ذلك فحص جسدي. يقوم الطبيب بفحص مشية المريض وفحص الحركة في مفصل الورك. تظهر إجراءات التصوير مثل الأشعة السينية علامات تآكل وتمزق في مفصل الورك في داء مفصل الورك.
إذا كنت ترغب في معرفة المزيد حول كيفية تشخيص داء مفصل الستر أو غيره من أشكال التهاب المفاصل ، اقرأ المقال عن هشاشة العظام.
داء مفصل اللفافة: العلاج
يوصي الأطباء ببعض الإجراءات العامة للتخلص من داء مفصل الستر وكذلك لأشكال أخرى من هشاشة العظام. وهذا يشمل ، على سبيل المثال ، تخفيف حدة المفصل المصاب. في حالة هشاشة العظام الورك ، على سبيل المثال ، هذا يعني تقليل الوزن الزائد الموجود. ثم يقل وزن الجسم على مفصل الورك.
من المهم أيضًا تحريك مفصل الورك بانتظام دون إجهاد. السباحة مناسبة بشكل خاص لهذا الغرض.
يساعد العلاج الطبيعي والأدوية أيضًا في تقليل أعراض داء مفصل الستر.
يمكنك معرفة المزيد عن التدابير العامة والعلاجات المحافظة لداء مفصل الستر والأشكال الأخرى من هشاشة العظام في مقالة عن هشاشة العظام.
مفصل الورك الاصطناعي في داء مفصل الورك
في بعض الأحيان لا يمكن تحسين أعراض هشاشة العظام في مفصل الورك من خلال التدابير المحافظة. ثم قد يكون من المنطقي استخدام مفصل ورك اصطناعي. يمكن استبدال رأس الفخذ فقط أو الحُق فقط أو كليهما بأطراف اصطناعية.
تختلف الأطراف الاصطناعية المتاحة للورك في عدة نقاط: الشكل والمادة ونوع التثبيت في العظام السليمة. يعتمد اختيار الطرف الاصطناعي الأنسب في كل حالة على عوامل مختلفة. على سبيل المثال ، يلعب دور المريض ، وهيكل العظام ، ومرحلة المرض وأي حساسية تجاه بعض المواد الاصطناعية.
مفصل الورك الاصطناعي: التثبيت
تُفضل الأطراف الاصطناعية غير الأسمنتية للأشخاص الأصغر سنًا. من ناحية أخرى ، في المرضى الأكبر سنًا ، غالبًا ما يتم تثبيت مفاصل الورك الاصطناعية.
تتميز الأطراف الصناعية الخالية من الأسمنت بميزة إمكانية استبدالها بسهولة أكبر. هذا مهم بشكل خاص للشباب. لأنه لا يمكن استخدام مفصل الورك الاصطناعي إلى أجل غير مسمى ويجب استبداله بعد ذلك. من أجل تثبيت الطرف الاصطناعي ، من الضروري وجود بنية عظمية صلبة ، وهو ما يحدث عادة لدى الشباب. من ناحية أخرى ، فإن المرضى الأكبر سنًا هم أكثر عرضة للإصابة بهشاشة العظام. لذلك ، لا يمكن في كثير من الأحيان ربط الطرف الاصطناعي الخالي من الأسمنت بها بشكل مناسب.
هناك أيضًا أطراف صناعية مشتركة (أطراف صناعية هجينة) لمرضى التهاب مفاصل الورك. تتكون هذه ، على سبيل المثال ، من عمود اصطناعي مثبت ومقبس مفصل بدون اسمنت.
مفصل ورك اصطناعي: مواد
يمكن أن يتكون مفصل الورك من مواد مختلفة. يؤثر نوع المادة على متانة ومرونة مفصل الورك الاصطناعي.
عادة ما تتكون الغسالة المنزلقة الصغيرة بين رأس الفخذ ومقبس المفصل من بلاستيك البولي إيثيلين أو السيراميك. يمكن تصنيع الأجزاء الأخرى من الطرف الاصطناعي من معادن مختلفة (مثل التيتانيوم والكروم والكوبالت) أو السيراميك. تسمى مجموعة المواد بالزوج المنزلق. غالبًا ما يحتوي الطرف الاصطناعي للورك في حالة داء مفصل الورك على زوج احتكاك من المعدن والبولي إيثيلين. ينزلق رأس المفصل المعدني في المقلاة المبطنة بالبولي إيثيلين.
البولي إيثيلين مادة ناعمة جدًا يمكن أن تبلى بشكل أسرع عند الأشخاص النشطين. بالنسبة لمرضى داء مفصل الورك هؤلاء ، يمكن اختيار زوج منزلق من المعدن إلى المعدن. مع ذلك ، يمكن أن يدخل المزيد من المعدن إلى الجسم. لذلك فهي غير مناسبة للمرضى الذين يعانون من الحساسية تجاه المعادن. يمكن أن تحدث أصوات النقر أيضًا.
لا يسبب زوج محمل السيراميك حساسية من المعدن ونادرًا ما يتم ارتداؤه. ومع ذلك ، فإنه ينكسر بشكل أسرع. لذلك يتم استخدامه فقط في حالات مختارة من داء مفصل الستر.
مفصل الورك الاصطناعي: متابعة العلاج
كقاعدة عامة ، تتبع جراحة الورك إعادة التأهيل. هناك ، يتم تحميل مفصل الورك ونقله وفقًا لمواصفات دقيقة ، ويتم تدريب العضلات بشكل خاص. تعتمد سرعة ومدى تحميل الورك ، من بين أمور أخرى ، على العملية المختارة. تم تصميم إعادة التأهيل الهادفة لمنع المضاعفات المحتملة. بهذه الطريقة ، يمكن لمريض داء مفصل الستر العودة إلى أنشطته المعتادة في أسرع وقت ممكن.
مفصل الورك الاصطناعي: مضاعفات
يمكن أن يؤدي تركيب مفصل الورك في مرضى داء مفصل الورك إلى مضاعفات:
- يمكن أن تتكون جلطة دموية بسهولة بعد العملية مباشرة. هذا يمكن أن يسد الأوعية الدموية (الجلطة ، الانسداد).ومع ذلك ، يمكن الوقاية من ذلك عادةً باستخدام الأدوية المناسبة لتسييل الدم.
- في بعض مرضى داء مفصل الستر ، يصاب العصب أثناء العملية. هذا يمكن أن يغير الشعور على الساق.
- في كثير من الأحيان لم تعد الساقان بنفس الطول بعد العملية. لذلك يتعين على العديد من المرضى الذين يعانون من هشاشة العظام في الورك ارتداء أحذية ذات نعل تعويضي بعد العملية.
- في بعض مرضى داء مفصل الورك الذين أجريت لهم عمليات جراحية ، يتعظم مفصل الورك. لا يمكن بعد ذلك نقله إلا إلى مدى محدود.
- في بعض المرضى ، يرتخي استبدال المفصل الاصطناعي ويحتاج إلى الاستبدال.
- يمكن أن ينزلق رأس الفخذ من التجويف. يشير الأطباء إلى هذا على أنه خلع. يمكن أيضًا أن ينكسر العظم المحيط بالطرف الاصطناعي (الكسر حول الطرف الاصطناعي).
لذلك فإن جراحة الورك لعلاج داء مفصل الورك تنطوي على العديد من المخاطر وبالتالي يجب أخذها في الاعتبار بعناية.
معلومة اضافية
توصية الكتاب:
- مفهوم مفصل توبنغن (من أجل هشاشة العظام): من العلم إلى الممارسة ، Arnd Rüskamp et al.، 2014، Hellblau-Verlag؛ الطبعة: 1