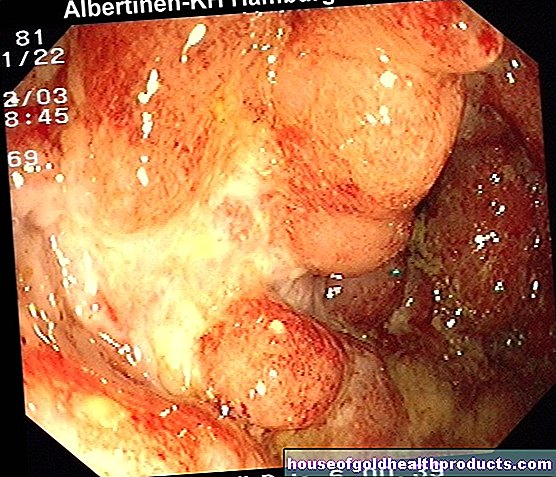
كثرة الحمر الحقيقية
درست أستريد ليتنر الطب البيطري في فيينا. بعد عشر سنوات في الممارسة البيطرية وولادة ابنتها ، تحولت - بالصدفة - إلى الصحافة الطبية. سرعان ما أصبح واضحًا أن اهتمامها بالموضوعات الطبية وحبها للكتابة كانا مزيجًا مثاليًا بالنسبة لها. تعيش أستريد لايتنر مع ابنتها وكلب وقطة في فيينا والنمسا العليا.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.كثرة الحمر الحقيقية (PV) هي نوع نادر من سرطان الدم يتطور ببطء. هناك زيادة غير منضبطة في خلايا الدم ، مما يؤدي إلى زيادة سماكة الدم. النتيجة: يزداد خطر الإصابة بجلطات دموية (تجلط الدم). اقرأ هنا الشكاوى التي تظهر وكيف يتم التعامل مع PV.
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. D45

لمحة موجزة:
- ما هو كثرة الحمر الحقيقية؟ مرض نادر يصيب الخلايا المكونة للدم في نخاع العظام ، وهو شكل من أشكال سرطان الدم
- الإنذار: إذا تركت دون علاج ، فإن التكهن سيكون غير موات ؛ مع العلاج ، متوسط فترة البقاء على قيد الحياة هو 14 إلى 19 سنة.
- العلاج: إراقة الدم ، الأدوية (مميعات الدم ، التثبيط الخلوي ، مثبطات JAK) ، زرع نخاع العظم ، الوقاية من تجلط الدم
- الأعراض: التعب ، التعرق الليلي ، الحكة ، آلام العظام ، فقدان الوزن ، تجلط الدم
- الأسباب: التحوير الوراثي المكتسب (الطفرة)
- عوامل الخطورة: الشيخوخة ، الخثار الوريدي السابق
- التشخيص: فحوصات الدم ، الاختبارات الجينية الجزيئية للتغيرات الجينية ، خزعة النخاع العظمي ، الموجات فوق الصوتية
- الوقاية: أسلوب حياة صحي ، فحص التغيرات الجينية في التراكم العائلي
ما هو PV؟
كثرة الحمر الحقيقية (كثرة الحمر الحقيقية ، PV) هو مرض مزمن نادر يصيب الخلايا المكونة للدم في نخاع العظم. نظرًا لأن الخلايا تتكاثر بطريقة غير خاضعة للرقابة ، فهي شكل من أشكال سرطان الدم: يتحدث الأطباء أيضًا عن "كثرة الحمر الأولية" أو "مرض فاكويز أوسلر" أو "مرض فاكويز أوسلر". تنتمي PV إلى مجموعة "الأورام التكاثرية النخاعية" (MPN) ، وهي مجموعة من الأمراض الخبيثة النادرة التي تصيب نخاع العظم.
يعني مصطلح كثرة الحمر (أيضًا: كثرة الحمر) زيادة في عدد خلايا الدم الحمراء (كرات الدم الحمراء) والهيماتوكريت (نسبة مكونات الدم الصلبة) والهيموغلوبين (صبغة الدم الحمراء). اعتمادًا على السبب ، يتم التمييز بين الأشكال المختلفة لكثرة الحمر:
- كثرة الحمر الأولية: كثرة الحمر الحقيقية (PV)
- كثرة الحمر الثانوية: من خلال زيادة إنتاج إرثروبويتين (هرمون يعزز تكوين خلايا الدم الحمراء في نخاع العظام ، والمعروف باسم تكون الكريات الحمر)
- كثرة الحمر النسبية: بسبب نقص السوائل في الجسم ، مثل القيء الشديد
خلال PV ، تتكاثر خلايا الدم الحمراء والبيضاء بطريقة غير خاضعة للرقابة ، وبدرجة أقل الصفائح الدموية أيضًا. شكل خاص من PV هو كثرة الحمر الحقيقية ، حيث تتكاثر خلايا الدم الحمراء فقط. ومع ذلك ، فإنه يحدث في كثير من الأحيان أقل بكثير مقارنة مع PV.
يزيد الفقاع الشائع من خطر الإصابة بجلطات الدم والتخثر. تؤدي زيادة نسبة خلايا الدم (الهيماتوكريت) إلى زيادة سماكة الدم ، مما يزيد من خطر الإصابة بتجلط الدم. في أسوأ الحالات ، لا يتم تزويد الأعضاء الداخلية بالدم بشكل كافٍ. هذا يمكن أن يؤدي إلى مضاعفات مثل النوبات القلبية والسكتات الدماغية. الجلطات الدموية في الأوردة (مثل تجلط الأوردة العميقة) ليست مؤلمة فقط ، ولكنها تسبب أحيانًا انسدادًا رئويًا إذا ارتخمت وغُسلت إلى الرئتين بالدم.
دورة الابتدائية
PV هو غدرا وفي كثير من الحالات لا يسبب أي أعراض في البداية. هناك مرحلتان للمرض:
المرحلة المزمنة (مرحلة تعدد الكريات الحمر): يمكن أن تستمر زيادة إنتاج خلايا الدم الحمراء حتى 20 عامًا دون أن يلاحظها أحد.
المرحلة المتأخرة التقدمية (المرحلة المستنفدة): في ما يصل إلى 25 بالمائة من المرضى ، يتطور الفقاع الشمسي إلى "تليف نخاع ثانوي". عندئذٍ لم يعد تكوين الدم يحدث في نخاع العظام ، ولكن في الطحال أو الكبد. في حوالي عشرة بالمائة من الحالات ، تتغير PV إلى خلل التنسج النقوي (متلازمة خلل التنسج النخاعي ، MDS) أو ابيضاض الدم النخاعي الحاد (AML).
تردد
PV هو مرض نادر: كل عام ما بين 0.4 و 2.8 في المائة من السكان في جميع أنحاء أوروبا يصابون به ، والنساء في كثير من الأحيان مثل الرجال. في وقت التشخيص ، يتراوح عمر المصابين بين 60 و 65 عامًا.
PV والإعاقة
يشعر بعض المرضى بالرضا رغم مرضهم ويستطيعون العمل بشكل كامل. يواجه البعض الآخر التأثيرات الهائلة لكثرة الحمر الحقيقية. إذا استمرت الأعراض الشديدة ، فمن المستحسن تقديم طلب لتحديد ما إذا كان الشخص يعاني من إعاقة شديدة.
يمكنك الحصول على معلومات وكذلك طلبات تحديد الإعاقة الشديدة في البلدية أو إدارة المدينة المعنية وكذلك في السلطات الصحية!
ما هو متوسط العمر المتوقع مع PV؟
يختلف تشخيص PV من حالة إلى أخرى. إذا تركت دون علاج ، فإن وقت البقاء على قيد الحياة قصير جدًا ، حيث يبلغ متوسطه 1.5 سنة. يتمتع المرضى الذين يتم علاجهم بمتوسط عمر متوقع أفضل بكثير بمتوسط 14 إلى 19 عامًا. إن الوقاية من انسداد الأوعية الدموية (الجلطات الدموية) والتليف النقوي (تليف نخاع العظم) وكذلك ابيضاض الدم الحاد ، والتي تعتبر أكثر أسباب الوفاة شيوعًا ، لها أهمية خاصة هنا.
كيف تتم المعالجة الأولية؟
يقرر الطبيب علاج كثرة الحمر الحقيقية الأفضل في كل حالة على حدة ، اعتمادًا على مسار المرض وحالة المريض. تتمثل الأهداف الأساسية للعلاج في تخفيف الأعراض ومنع تجلط الدم وتطور المرض. الأمراض الثانوية المحتملة للـ PV هي التليف النقوي (تليف نخاع العظم) وسرطان الدم النخاعي الحاد.
من الضروري في العلاج أن يخضع المريض لفحوصات منتظمة مع الطبيب. يقوم الطبيب بسحب الدم بشكل متكرر ويكيف العلاج وفقًا لحالة المريض. لذلك ، من الشائع أن يقوم الطبيب بتعديل العلاج المستمر عدة مرات.
تقليل مخاطر تجلط الدم
تشمل التدابير العامة لتقليل خطر الإصابة بجلطات الدم ما يلي:
- تطبيع الوزن
- تمرين منتظم
- ترطيب كافٍ
- تجنب الجلوس لفترات طويلة
- علاج أمراض القلب والأوعية الدموية الموجودة
- ارتداء الجوارب الضاغطة في الرحلات الجوية الطويلة
خفض الهيماتوكريت
إن إراقة الدماء هي الطريقة الأسرع والأسهل لخفض مستوى الهيماتوكريت. للقيام بذلك ، يأخذ الطبيب في البداية 250 إلى 500 مل من الدم من المريض كل يومين إلى ثلاثة أيام حتى تنخفض نسبة خلايا الدم الحمراء في الدم (في كلا الجنسين) إلى أقل من 45 في المائة. في الدورة التدريبية الإضافية ، يتم تكييف الفاصل الزمني وكمية الدم المسحوبة مع قيمة الهيماتوكريت الخاصة بالمريض. الهدف هو الحفاظ على قيمة الهيماتوكريت بشكل دائم أقل من 45 في المائة.
كبديل لإراقة الدم ، يستخدم الطبيب ما يعرف باسم "فصادة كرات الدم الحمراء". يشبه هذا الإجراء غسيل الكلى (غسيل الدم في حالة أمراض الكلى): لا يتم تحرير الدم من السموم ، ولكن من خلايا الدم الحمراء (كرات الدم الحمراء).
الدواء
- مضادات التخثر (العوامل المضادة للصفيحات) مثل حمض أسيتيل الساليسيليك تمنع الصفائح الدموية من التكتل معًا وتكوين جلطات الدم.
- يقلل ما يسمى التثبيط الخلوي (السموم الخلوية) العدد المتزايد بشكل كبير من الخلايا عن طريق تثبيط تكوين خلايا دم جديدة في نخاع العظام. بدلاً من ذلك ، يمكن أيضًا استخدام مواد مرسال شبيهة بالهرمونات مثل مضاد للفيروسات ألفا.
- وفقًا لآخر النتائج ، فإن ما يسمى بمثبطات JAK مناسبة بشكل خاص لعلاج PV. إنها تمنع نشاط بعض المواد التي تسبب تكوين الكثير من خلايا الدم.
زرع الخلايا الجذعية
زرع الخلايا الجذعية هو العلاج الوحيد الذي يمكن أن يعالج الفقاع الشائع. ومع ذلك ، نظرًا لخطر حدوث آثار جانبية خطيرة ، فهو مناسب فقط للمرضى في المراحل المتقدمة من المرض. يأخذ شكل الحقن الذي يتم فيه استبدال نخاع العظم المصاب بنخاع صحي من متبرع مناسب. قبل القيام بذلك ، يجب قتل جميع خلايا نخاع العظم المريضة عن طريق العلاج الكيميائي والإشعاعي القوي.
بعد الزرع ، يتم إعطاء المريض أدوية تمنع جهاز المناعة الجديد ، والذي ينقله المتبرع أيضًا ، من مهاجمة جسم المتلقي. خلال هذا الوقت ، يكون المريض عرضة بشكل خاص للعدوى. يستغرق نظام المناعة الجديد حوالي نصف عام للتكيف مع الجسم. بمجرد التغلب على هذه المرحلة ، عادة ما تختفي القيود في حياة المصابين بشكل تدريجي.
ماذا يمكنني أن أفعل بمفردي؟
ستساعد هذه النصائح في تخفيف الأعراض النمطية لـ PV:
التعب: يعاني معظم مرضى الفقاع الشديدي من الإرهاق الشديد والتعب. لا يمكن منعه ، ولكن في ظل ظروف معينة "تتم إدارته": انتبه إلى الأوقات التي تشعر فيها بالتعب بشكل خاص. خطط لأنشطتك تأتي عندما تشعر عادة بتحسن. يقاوم النشاط البدني أيضًا التعب ويحسن نومك.
الحكة: أخذ حمام فاتر مع قليل من صودا الخبز أو دقيق الشوفان غير المطبوخ قبل النوم سيخفف الحكة. استخدمي صابونًا خفيفًا بدون صبغات واشطفه جيدًا ، ثم غذي بشرتك بمرطب غني.
التعرق الليلي: الملابس الخفيفة الفضفاضة وأغطية السرير القطنية تجعلك تتعرق بشكل أقل. جهز منشفة وكوبًا من الماء ، وحاول ألا تأكل أي شيء ثقيل قبل الذهاب إلى الفراش.
النظام الغذائي: يلعب النظام الغذائي دورًا مهمًا ، خاصةً مع الأمراض المزمنة. يتم الحفاظ على الوظائف الجسدية والنفسية فقط عند تلبية متطلبات الطاقة والمغذيات. لا يوجد نظام غذائي خاص للتأثير بشكل إيجابي على PV.
إذا لم يكن هناك عدم تحمل أو حساسية ، فمن المستحسن اتباع نظام غذائي مفيد أيضًا للأشخاص الأصحاء. نوصي باتباع حمية البحر الأبيض المتوسط ، والتي تعتبر جيدة ومتوازنة في تركيبتها ، حيث تستخدم الكثير من الخضار والأسماك والزيوت النباتية عالية الجودة بدلاً من الدهون الحيوانية.
توصيات عامة لنظام غذائي متوازن:
- تناول مجموعة متنوعة من الأطعمة ، وخاصة الأطعمة النباتية.
- تناول الفواكه والخضروات يوميًا: ما يصل إلى ثلاث حصص من الخضروات يوميًا ، بما في ذلك البقوليات والمكسرات.
- أعط الأفضلية لمنتجات الحبوب الكاملة ، وخاصة الخبز والمعكرونة والأرز والدقيق.
- تناول كميات قليلة من الأطعمة الحيوانية: الأسماك مرة أو مرتين ، واللحوم لا تزيد عن 300 إلى 600 جرام في الأسبوع.
- تجنب الدهون المخفية ، يفضل الزيوت النباتية مثل بذور اللفت أو زيت الزيتون.
- استخدم الملح والسكر باعتدال شديد.
- اشرب كمية كافية من الماء - حوالي 1.5 لتر في اليوم.
- تجنب المشروبات السكرية والكحولية.
- قم بإعداد وجباتك بلطف - قم بطهي الطعام لأطول فترة ممكنة وأقصر وقت ممكن.
- خذ وقتك لتناول الطعام.
- راقب وزنك واستمر في الحركة.
أعراض
تختلف أعراض كثرة الحمر الحقيقية من شخص لآخر وتعتمد إلى حد كبير على مرحلة المرض. كثير من المرضى لا تظهر عليهم أعراض على الإطلاق ، خاصة في بداية المرض. على وجه التحديد ، نظرًا لأن التشخيص غالبًا ما يتم بالصدفة فقط وأن المصابين يكونون خاليين تمامًا من الأعراض وقت إجراء التشخيص ، فإن معرفة المرض يمثل في البداية صدمة للكثيرين.
يبدأ المرض دائمًا بشكل خادع ، وتتطور الأعراض ببطء فقط. يمكن أن تشمل علامات PV:
- التعب والإرهاق
- احمرار بشرة الوجه ، احمرار الجلد الأزرق والأغشية المخاطية ، ارتفاع ضغط الدم (الناجم عن الدم "السميك")
- الحكة ، خاصة عند ترطيب الجلد بالماء (تصيب 70 بالمائة من المرضى)
- التعرق الليلي والتعرق المفرط أثناء النهار
- آلام العظام
- فقدان الوزن غير المرغوب فيه ولا بسبب أمراض أخرى
- ألم في البطن (ألم منتشر في الجزء العلوي الأيمن من البطن) وشعور بالامتلاء بسبب تضخم الطحال (تضخم الطحال). بسبب زيادة إنتاج الخلايا ، يتعين على الطحال تحطيم عدد كبير بشكل خاص من خلايا الدم القديمة والمتغيرة. بالإضافة إلى ذلك ، في مرحلة لاحقة من المرض ، ينتقل تكوين خلايا الدم إلى الطحال.
- مشاكل في الدورة الدموية في اليدين والقدمين ، واضطرابات بصرية ، وانزعاج أو وخز في الذراعين والساقين (بسبب انسداد الأوعية الدموية الأصغر)
- السكتة الدماغية والنوبات القلبية والتخثر الوريدي العميق (بسبب انسداد الأوعية الدموية الكبيرة)
ما هي أسباب الفقاع الشائع؟
يحدث الفقاع الشائع بسبب خلل في الخلايا المكونة للدم في نخاع العظام. يحدث هذا بسبب تغير جيني (طفرة) يمكن اكتشافها في جميع مرضى كثرة الحمر الحقيقية تقريبًا.
97 في المائة من جميع مرضى PV لديهم طفرة في ما يسمى جين JAK (اختصار لـ "Janus Kinase 2"). يتسبب في تكاثر الخلايا المكونة للدم بطريقة غير منضبطة. يتم إنتاج الكثير من خلايا الدم ، وخاصة خلايا الدم الحمراء والبيضاء. قد تكون الصفائح الدموية أيضًا مفرطة الإنتاج و "تثخن" الدم. النتيجة هي زيادة خطر الإصابة بتجلط الدم.
حتى إذا كان الفقاع الشائع يحدث بشكل متكرر في بعض العائلات ، فإنه ليس مرضًا وراثيًا تقليديًا: لا ينتقل التغيير الجيني ، ولكنه يتطور فقط في مجرى الحياة. كيف يحدث هذا غير معروف.
ماذا يفعل الطبيب؟
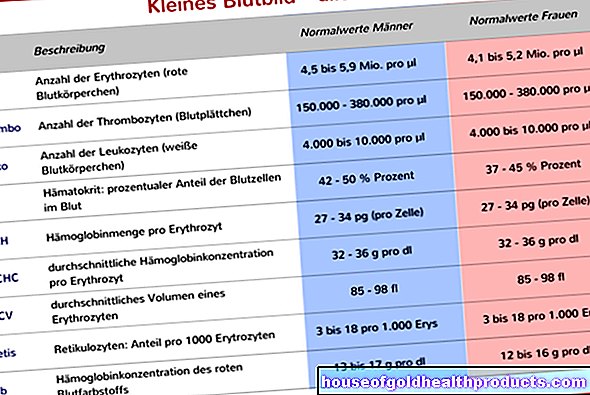
نظرًا لأن كثرة الحمر الحقيقية لا تسبب عادةً أي أعراض في المراحل المبكرة ، فغالبًا ما ينشأ الشك في الفقاع الشائع فقط نتيجة عرضية أثناء اختبارات الدم الروتينية. من الملاحظ أن عدد خلايا الدم الحمراء والهيماتوكريت يزدادان بشكل ملحوظ. مؤشر آخر هو زيادة عدد الصفائح الدموية والكريات البيض.
إذا ارتفعت قيم الدم هذه ، فعادة ما يحيل طبيب الأسرة المريض إلى طبيب (أخصائي أمراض الدم) متخصص في اضطرابات الدم لمزيد من التوضيح.
هذا يجعل تشخيص PV يعتمد على ثلاثة معايير:
قيم الدم: النموذجية للـ PV هي زيادة قيم الخلايا المكونة للدم والهيماتوكريت. القيمة الطبيعية للهيماتوكريت هي 37 إلى 45 في المائة للنساء و 40 إلى 52 في المائة للرجال. في وقت التشخيص ، غالبًا ما تكون قيم مرضى PV أعلى من 60 بالمائة.
طفرة JAK2: باستخدام الطرق الوراثية الجزيئية ، يتم فحص الدم بحثًا عن التغيرات الجينية (الطفرات).
ميزات خاصة في نخاع العظم: من أجل التمكن من فحص النخاع العظمي لمعرفة التغييرات النموذجية ، يأخذ الطبيب كمية صغيرة من نخاع العظم من المريض تحت تأثير التخدير الموضعي أو القصير.
يمكن تشخيص تغيرات الأوعية الدموية أو جلطات الدم الموجودة وكذلك الطحال الذي يتضخم عادة في الفقاع الشائع بمساعدة الفحص بالموجات فوق الصوتية ، من بين أشياء أخرى.
يحول دون
نظرًا لأن سبب التغيير الجيني المسبب للمرض غير معروف ، فلا توجد توصيات للوقاية من الفقاع الشائع. في حالة حدوث كثرة الحمر الحقيقية بشكل متكرر في الأسرة ، يوصى بالاستشارة الوراثية. يستخدم طبيب مدرب بشكل خاص فحص الدم لتحديد ما إذا كان شخص ما لديه طفرة في جين JAK.
إذا تم الكشف عن التغيير الجيني المقابل ، فهذا لا يعني بالضرورة أن الكهروضوئية تندلع بالفعل!
كذا: مقابلة قدم صحية مجلة

















.jpg)