النخاع الجبلي
كليمنس جوديل يعمل بالقطعة لفريق الطبي.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.داء النخاع الشوكي (مرض العمود الفقري الجبلي) هو مرض يصيب الجهاز العصبي المركزي ، وخاصة النخاع الشوكي. عادة ما يكون السبب هو نقص فيتامين ب 12. يبدأ المرض عادة بشكل ماكر مع اضطرابات حساسة في الساقين ، مما يؤدي إلى مشية غير مستقرة. يتم علاج داء النخاع الشوكي بفيتامين ب 12. اقرأ المزيد عن أعراض وتشخيص وعلاج داء النخاع المائل هنا.
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. E53
داء النخاع الشوكي: الوصف
يعتبر داء النخاع الشوكي (مرض العمود الفقري الجبلي) حالة نادرة تصيب بشكل رئيسي الأشخاص الذين تتراوح أعمارهم بين 50 و 70 عامًا. (قابل للعكس) تلف في المنطقة الخلفية للحبل الشوكي (الحبل الخلفي) هو سمة مميزة. يعمل الحبل الشوكي في القناة الشوكية من عظم الذنب إلى الرأس وهو جزء من الجهاز العصبي المركزي.
في معظم الحالات ، يحدث داء النخاع المائل بسبب نقص فيتامين ب 12 (نقص فيتامين). يحتوي فيتامين ب 12 (المعروف أيضًا باسم كوبالامين) على مجموعة متنوعة من الوظائف في الجسم. إنه مهم للخلايا العصبية وخلايا الدم الحمراء واستقلاب البروتين والحمض النووي. الأحماض النووية هي اللبنات الأساسية للتكوين الجيني.
يأخذ البشر فيتامين ب 12 في المقام الأول من خلال منتجات الألبان واللحوم والبيض ومنتجات الحبوب الكاملة. يمكن تخزين الفيتامين في الجسم بكميات كبيرة نسبيًا ولسنوات. الذاكرة الرئيسية موجودة في الكبد. عادة ما يحدث داء النخاع الشوكي عندما يتم استنفاد هذه المخازن تمامًا.
داء النخاع الشوكي: الأعراض
عادةً ما يتطور داء النخاع الشوكي ببطء ، ونادرًا ما يحدث بسرعة وبشكل حاد. بادئ ذي بدء ، يصبح نقص فيتامين ب 12 ملحوظًا من خلال فقر الدم (فقر الدم الخبيث). في هذا النوع من فقر الدم ، تتضخم خلايا الدم الحمراء (الضخم الأرومات) ويزداد تركيز صبغة الدم الهيموجلوبين (مفرط الصبغة).
النخاع الجبلي هو صورة سريرية متعددة الأوجه. يتأثر الحبل الشوكي بشكل خاص ، وكذلك الدماغ (اعتلال الدماغ). يمكن رؤية الأضرار التي لحقت بالدماغ في حالات الضعف الإدراكي. تتراوح الأعراض النفسية من التعب إلى الخرف والأعراض الذهانية.
الاضطرابات الحسية في الساقين
في 90٪ من الحالات ، يسبب داء النخاع المائل أحاسيس غير طبيعية متناظرة وأحيانًا مؤلمة (تنمل) ، والتي غالبًا ما تبدأ في الساقين. ومن السمات المميزة لها اضطرابات في الإحساس بالوضعية والاهتزاز واللمس مثل الوخز والدبابيس والإبر. بالإضافة إلى ذلك ، يمكن أيضًا أن يرتبط داء النخاع المائل باضطرابات في الإحساس بالحرارة والألم. تؤدي هذه الاضطرابات الحسية إلى مشية غير مستقرة (ترنح معقول). بالإضافة إلى ذلك ، تتأثر تلك الإطارات بسرعة عند المشي.
نادرا ما يؤدي داء النخاع الشوكي إلى عجز حركي في مرحلة مبكرة.
الشلل التشنجي
يتطور داء النخاع الشوكي ويسبب بمرور الوقت مزيدًا من الضرر للحبل الشوكي والدماغ. نتيجة لذلك ، تصبح اضطرابات المشي أكثر وضوحًا في المسار التالي. أخيرًا ، هناك أيضًا شلل تشنجي في الساقين ، وبعد ذلك في الذراعين.
اضطرابات المنعكسات
يمكن زيادة ردود الفعل العضلية أو تقليلها - في حالة وجود اعتلال الأعصاب المتعدد - بواسطة داء النخاع المائل. اعتلال الأعصاب المتعدد هو حالة تتميز بتلف عدد كبير من الأعصاب ويمكن أن تحدث أيضًا مع داء النخاع المائل.
في الوقت نفسه ، يمكن أن تحدث ردود أفعال غير موجودة عادة مثل انعكاس بابينسكي على باطن القدم. هذا هو الحال عندما يؤثر النخاع المائل أيضًا على ما يسمى المسالك الهرمية. هذا طريق عصبي مهم في الحبل الشوكي يرسل إشارات من الدماغ إلى العضلات.
اضطرابات المثانة والأمعاء والوظيفة الجنسية
في حوالي ربع الحالات ، يؤدي داء النخاع المائل إلى شكاوى من المثانة. يتضمن ذلك الرغبة المتزايدة في البداية في التبول ، والتي يمكن أن تتطور لاحقًا إلى سلس البول. يمكن أيضًا أن تتعطل وظيفة المستقيم. في بعض الحالات ، هناك أيضًا خطر الإصابة بالعجز الجنسي.
عواقب أخرى لنقص فيتامين ب 12
إن داء النخاع الشوكي وفقر الدم ليسا العواقب الوحيدة لنقص فيتامين ب 12. بالإضافة إلى ذلك ، يحدث أيضًا تلف في الأغشية المخاطية التي تتطلب فيتامين ب 12. ويلاحظ بشكل خاص انكماش الأنسجة الالتهابي والمؤلم على اللسان (التهاب اللسان Hunter).
بالإضافة إلى ذلك ، يمكن أن يحدث homocysteinemia: لا يمكن استقلاب الحمض الأميني homocysteine بسبب نقص فيتامين B12 ، مما يزيد من تركيزه في الدم. يؤدي هذا المرض إلى تلف خطير في الأوعية الدموية.
داء النخاع الشوكي: الأسباب وعوامل الخطر
عادة ما يحدث داء النخاع الشوكي بسبب نقص فيتامين ب 12 ، ونادرًا ما يكون بسبب نقص حمض الفوليك. في الحالات الفردية ، يكون نقص النحاس هو المسؤول عن الأعراض. مع نقص فيتامين ب 12 ، يكون مستوى فيتامين في الدم أقل من 150 بيكوغرام لكل مليلتر (جزء من الغرام / مل).
تلف في النخاع الشوكي
يؤثر داء النخاع الشوكي في البداية على المنطقة الخلفية (الحبل الخلفي) للنخاع الشوكي على وجه الخصوص. مع تقدم المرض ، يمكن أن ينتشر ، على سبيل المثال إلى ما يسمى بالحبال الخلفية.
يتكون الحبل الشوكي بشكل أساسي من ما يسمى بالمادة الرمادية وأجسام الخلايا العصبية والمادة البيضاء التي توجد فيها العمليات العصبية. تُحاط عمليات الأعصاب بغلاف غني بالدهون (غمد المايلين) لتحسين نقل الإشارات الكهربائية. يرتبط داء النخاع الشوكي بتورم هذه الأغشية الميالينية. يمكن عكس التورم بالعلاج المبكر.
ومع ذلك ، كما هو الحال مع التصلب المتعدد ، يمكن أيضًا أن يتلف الغطاء (إزالة الميالين). في أثناء هذه العملية ، يمكن أن تتدمر الخطوط العصبية بشكل لا رجعة فيه.
بداية زاحفة
عادةً ما يتطور نقص فيتامين ب 12 وبالتالي داء النخاع المائل ببطء ، حيث يمكن للجسم تخزين الفيتامين بكميات كبيرة نسبيًا (تصل إلى أربعة ملليغرام). نظرًا لأن المتطلبات اليومية لا تزيد عن بضعة ميكروجرامات ، يمكن أن يوفر المتجر ما يكفي من فيتامين ب 12 لسنوات. يمكن أن يكون لنقص الكوبالامين أسباب مختلفة.
نقص فيتامين ب 12 بسبب عدم كفاية تناوله
النظام الغذائي هو المسؤول فقط عن نقص فيتامين ب 12 في حالات نادرة. يمكن أن يؤدي اتباع نظام غذائي نباتي أو نباتي إلى انخفاض مستوى فيتامين ب 12 في الدم. بالإضافة إلى ذلك ، يمكن أن يحدث نقص فيتامين ب 12 وبالتالي داء النخاع المائل في حالة تعاطي الكحول المزمن وفقدان الشهية العصبي. من الممكن أيضًا نقص الفيتامينات المرتبطة بالنظام الغذائي في سن الشيخوخة.
نقص فيتامين ب 12 بسبب نقص الامتصاص
عادة ما يكون نقص فيتامين ب 12 وبالتالي داء النخاع المائل ناتجًا عن نقص امتصاص فيتامين ب 12 في الجهاز الهضمي. ينشأ هذا الاضطراب المزعوم في 80٪ من الحالات بسبب نقص بروتين النقل الضروري لامتصاص الفيتامين. يسمى هذا البروتين عامل جوهري. يرتبط بفيتامين B12 ويجلبه إلى نقاط الالتحام الخاصة (المستقبلات) في الأمعاء الدقيقة ، حيث يمكن امتصاص الفيتامين في الدم.
يتكون العامل الداخلي ويفرز بواسطة خلايا معينة في الغشاء المخاطي في المعدة. في بعض أمراض المعدة (مثل التهاب المعدة الضموري المزمن) أو بعد استئصال جزء من المعدة ، من المحتمل أن العامل الداخلي غير الكافي لم يعد ينتج. ثم هناك خطر الإصابة بداء النخاع المائل على المدى الطويل.
بالإضافة إلى ذلك ، غالبًا ما يعطل التهاب المعدة إفراز حمض المعدة: ونتيجة لذلك ، لا يمكن إطلاق الكوبالامين من البروتينات الحيوانية في الطعام المرتبط به. ثم لا يمكن امتصاصه في الدم. يمكن أن يحدث هذا حتى بعد سنوات من تناول الأدوية المضادة للحموضة (مثل أوميبرازول).
في حالة أمراض الأمعاء أو الإزالة الجزئية للأمعاء الدقيقة ، يمكن أيضًا أن يضعف امتصاص فيتامين ب 12.الأسباب المحتملة هنا هي التهاب الأمعاء المزمن (مثل التهاب القولون التقرحي) ، والتهابات السل ، وعدم تحمل الغلوتين ، والداء النشواني وأمراض النسيج الضام.
نقص فيتامين ب 12 بسبب زيادة الاستهلاك
إن زيادة استهلاك فيتامين ب 12 مسؤول فقط عن داء النخاع المائل في حالات نادرة. تزداد الحاجة إلى الكوبالامين وبالتالي استهلاكه أثناء الحمل والرضاعة الطبيعية. قد تؤدي الأمراض المعدية التي تسببها الفطريات أو البكتيريا أو الديدان الشريطية للأسماك أيضًا إلى زيادة الحاجة إلى الفيتامينات. الأمر نفسه ينطبق على الأمراض ذات معدل تجديد الخلايا المرتفع (مثل السرطان).
نقص فيتامين ب 12 بسبب سوء الاستخدام
حتى مع تناول وامتصاص كافيين ، يمكن أن ينشأ نقص فيتامين ب 12 ، وذلك عندما يكون استخدام الفيتامين مضطربًا. يحدث هذا ، على سبيل المثال ، عند تكوين أجسام مضادة لفيتامين ب 12 ، أو استنشاق الكثير من أكسيد النيتروز (على سبيل المثال أثناء التخدير) أو وجود اضطرابات خلقية في استخدام الفيتامينات. على سبيل المثال ، يؤدي العيب الخلقي في ترانسكوبالامين نقل فيتامين ب 12 إلى اضطرابات في الامتصاص والنقل مع أعراض نقص ، على الرغم من أن تركيز الفيتامين في الدم طبيعي في كثير من الحالات.
نقص حمض الفوليك
في حالات قليلة ، يتطور داء النخاع المائل نتيجة لنقص حمض الفوليك. يمكن أن ينتج هذا (مثل نقص الكوبالامين) عن عدم كفاية المدخول وضعف الامتصاص والاستخدام الضعيف وزيادة الاستهلاك:
يمكن أن يكون سبب عدم كفاية تناول حمض الفوليك ، على سبيل المثال ، استهلاك الكحول المزمن أو فقدان الشهية. يمكن أن يضعف الامتصاص في الأمعاء بسبب الأمراض المعوية المزمنة (مثل مرض كرون أو مرض الاضطرابات الهضمية) أو تلف خلايا الكبد أو بعض الأدوية (مثل موانع الحمل الفموية أو مسكن الآلام حمض أسيتيل الساليسيليك). يمكن أيضًا أن يضعف استخدام حمض الفوليك بسبب بعض الأدوية (مثل أدوية السرطان) أو في حالة الاضطرابات الخلقية في استقلاب حمض الفوليك. كما هو الحال مع فيتامين ب 12 ، هناك زيادة في استهلاك حمض الفوليك أثناء الحمل والرضاعة وكذلك في الأمراض التي ترتفع فيها نسبة تكوين الخلايا (مثل السرطان).
داء النخاع الشوكي: الفحوصات والتشخيص
تتسبب أعراض داء النخاع الجبلي المائل في زيارة معظم الناس لطبيب الأسرة أو طبيب الأعصاب.
جمع التاريخ الطبي (Anamnesis)
أولاً ، يقوم الطبيب بجمع التاريخ الطبي (سوابق المريض) في محادثة مع المريض. على سبيل المثال ، يسأل عن بداية ونوع ومدى الشكاوى.
الفحص البدني
كجزء من الفحص البدني ، سيتحقق الطبيب من الصفات المختلفة للحساسية (مثل الموضع واللمس والاهتزاز والألم والإحساس بالحرارة). بالإضافة إلى ذلك ، يتم فحص ردود الفعل. إذا اشتبه في وجود داء النخاع المائل ، فعادةً ما يكون تركيز الفحص على الساقين ، حيث تكون الأعراض أكثر وضوحًا عادةً.
فحص الدم
يعتبر فحص الدم ذا أهمية خاصة لتشخيص "داء النخاع المائل". غالبًا ما تكون هناك علامات لفقر الدم الناجم عن نقص الفيتامينات. في هذا السياق ، تعتبر المعلمات التالية مهمة:
- خلايا الدم: يتم تحليل عددها ومظهرها.
- فيتامين ب 12
- حمض الفوليك
- Holo-transcobalamin: هذه علامة مبكرة لنقص فيتامين ب 12. تشير القيمة الأقل إلى أنه يتم استهلاك المزيد من فيتامين ب 12 أكثر مما يتم استهلاكه.
- حمض الميثيل مالونيك: يشير ارتفاع مستوى حمض الميثيل مالونيك إلى نقص فيتامين ب 12.
- الأجسام المضادة للعامل الداخلي: تجعل العامل الداخلي غير صالح للاستعمال وبالتالي تعيق امتصاص فيتامين ب 12.
- الأجسام المضادة للخلايا الجدارية: تنتج الخلايا الجدارية في الغشاء المخاطي المعدي العامل الداخلي. وبالتالي فإن الأجسام المضادة ضد هذه الخلايا تعيق إنتاج البروتين.
- البيليروبين غير المباشر
- الكوليسترول
التصوير بالرنين المغناطيسي (مري)
لتحليل الأضرار التي لحقت بالحبل الشوكي عن كثب ، يتم عمل صورة باستخدام التصوير بالرنين المغناطيسي (MRI). من سمات داء النخاع المائل تشوهات في المنطقة الخلفية (الحبل الخلفي) والخلفية الجانبية (الحبل الخلفي) من الحبل الشوكي.
الفحوصات العصبية
من أجل فحص تلف الأعصاب الناجم عن داء النخاع المائل بشكل أكثر دقة ، يمكن إجراء فحوصات فسيولوجية عصبية ، على سبيل المثال تخطيط كهربية العضل (EMG ، قياس نشاط العضلات الكهربائية). يمكن أن يحدث داء النخاع الشوكي جنبًا إلى جنب مع اعتلال الأعصاب المتعدد ، والذي يمكن أن تحدده هذه الاختبارات.
اختبار شيلينغ (اختبار امتصاص فيتامين ب 12)
في حالة الاشتباه في وجود داء النخاع المائل ، يتم إجراء اختبار شيلينغ (اختبار امتصاص فيتامين ب 12) في بعض الأحيان. لهذا ، يجب على المريض تناول فيتامين ب 12 المسمى إشعاعيًا. على مدار الأربع وعشرين ساعة التالية ، يتم جمع بوله وتحليله لمعرفة كمية الفيتامينات التي تحمل علامات إشعاعية التي تم إفرازها. إذا كان أقل من خمسة بالمائة ، فهذا يشير إلى اضطراب الامتصاص.
لمنع تخزين الكوبالامين المشع في الجسم ، يتم حقن المريض بفيتامين B12 غير المسمى في العضلات أثناء الاختبار. يشبع أنسجة الجسم بالكوبالامين.
إذا كانت نتيجة الاختبار تشير إلى وجود اضطراب في امتصاص فيتامين ب 12 ، فيمكن إعادة الفحص بطرق مختلفة قليلاً للحصول على توضيح أكثر دقة. بالإضافة إلى الكوبالامين المسمى إشعاعيًا ، يتلقى المريض أيضًا العامل الداخلي ، وهو بروتين نقل الفيتامين. إذا استمر انخفاض إفراز الكوبالامين المشع ، فإن امتصاص فيتامين في الأمعاء الدقيقة ينزعج. إذا عاد الإفراز إلى طبيعته ، فإن نقص العامل الداخلي هو سبب انخفاض تناول الفيتامينات.
ومع ذلك ، فإن استخدام اختبار شيلينغ في حالة النخاع الجبلي المائل المشتبه به أمر مثير للجدل ويُنظر إليه أحيانًا على أنه غير ضروري.
البزل القصي
لمزيد من التحقيق في فقر الدم ، يمكن للطبيب إجراء ما يسمى بالثقب القصي. للقيام بذلك ، سيأخذ بعض نخاع العظم من قص المريض بإبرة دقيقة لتحليله في المختبر.
توضيح التهاب المعدة
يمكن أن يتطور التهاب المعدة المزمن في فقر الدم الخبيث ، كما يحدث مع نقص فيتامين ب 12. ينتج عن هذا مشاكل في الجهاز الهضمي ، وبالتالي نقص الفيتامينات ، حيث يتم إفراز حمض الهيدروكلوريك غير الكافي في المعدة من أجل الهضم ("حموضة مقاومة الهستامين"). لذلك يجب فحص التهاب المعدة من قبل أخصائي أمراض الجهاز الهضمي.
استبعاد الأمراض الأخرى
تتشابه أعراض داء النخاع الجبلي المائل مع عدد من الأمراض الأخرى ، والتي يجب أخذها في الاعتبار عند إجراء التشخيص. يعتبر التصلب المتعدد أهم تشخيص بديل. وتشمل التشخيصات التفاضلية الأخرى التهاب النخاع الشوكي (التهاب النخاع الشوكي) والذئبة الحمامية والساركويد وأمراض العضلات (اعتلال النخاع الشوكي) والأمراض المعدية في النخاع الشوكي.
داء النخاع الشوكي: العلاج
يتطور داء النخاع الشوكي بشكل مطرد دون علاج ويمكن أن يترك ضررًا دائمًا. لذلك ينبغي التعامل معها في أقرب وقت ممكن. بأي طريقة يعتمد على سبب المرض.
داء النخاع الشوكي: علاج لنقص فيتامين ب 12
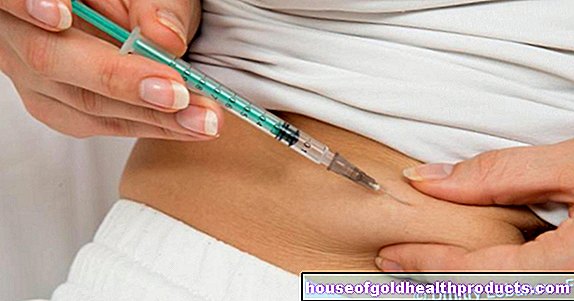
عادةً ما يتميز داء النخاع الشوكي بحقيقة أنه تم إفراغ جميع مخازن الجسم من فيتامين ب 12. لذلك يبدأ العلاج بما يسمى التشبع ، مما يعني: في البداية ، لا يجب تغطية الاحتياجات اليومية الحادة من الكوبالامين (من 2 إلى 5 ميكروغرام) فحسب ، بل يجب أيضًا إعادة ملء المخازن. لهذا الغرض ، عادة ما يتم حقن مليغرام واحد من فيتامين ب 12 في العضلات يوميًا خلال الأسبوعين الأولين من العلاج.
بعد ذلك ، كجزء من العلاج طويل الأمد ، يتم علاج نقص الفيتامينات (وبالتالي داء النخاع المائل) بحقن الكوبالامين مرة أو مرتين في الأسبوع أو حتى مرة واحدة في الشهر. كبديل للحقن ، هناك أيضًا أقراص فيتامين ب 12.
داء النخاع الشوكي: علاج لنقص حمض الفوليك
إذا كان الداء النخاعي المائل ناتجًا عن نقص حمض الفوليك ، يتم حقن 15 ملليجرامًا من حمض الفوليك يوميًا في العضلات بشكل حاد. بعد ثلاثة إلى خمسة أيام ، يمكنك التبديل إلى الأجهزة اللوحية ، والتي يجب أن تؤخذ مرتين إلى ثلاث مرات في اليوم. عادة ما يتم تجديد مخزون حمض الفوليك بعد حوالي أسبوعين.
بالإضافة إلى ذلك ، غالبًا ما يكون اتباع نظام غذائي متوازن كافٍ للحفاظ على مستويات حمض الفوليك الكافية في الجسم. خلاف ذلك ، أو في المواقف التي تزداد فيها الحاجة إلى حمض الفوليك (مثل أثناء الحمل) ، يمكن تناول حمض الفوليك عدة مرات في اليوم.
العلاج الحاد بحمض الفوليك وفيتامين ب 12
يجب استخدام الإدارة المشتركة لحمض الفوليك وفيتامين ب 12 فقط في الحالات الحادة ، طالما أن سبب داء النخاع المائل غير معروف بعد. يمكن أن يؤدي تناول حمض الفوليك إلى تحسين الأعراض التي تصيب الدم ، ولكن في حالة نقص فيتامين ب 12 ، لا يمكن منع الأعراض العصبية التي يسببها داء النخاع المائل. يمكن أن تكون النتيجة أن إعطاء حمض الفوليك يخفي نقص فيتامين ب 12 وأن الداء النخاعي المائل الناجم عن نقص الكوبالامين لم يتم التعرف عليه ومعالجته في وقت مبكر.
داء النخاع الشوكي: مسار المرض والتشخيص
يعد بدء العلاج مبكرًا أمرًا بالغ الأهمية ، حيث لا يمكن أن تتراجع أعراض داء النخاع المائل إلا إذا لم يكن هناك تلف دائم في امتدادات الخلايا العصبية (المحاور).
قد تتفاقم الأعراض في البداية فور بدء العلاج. يجب أن يستمر العلاج.
يتسبب العلاج دائمًا تقريبًا في تحسن الأعراض على الأقل في غضون أيام إلى أسابيع. ومع ذلك ، إذا لم يكن هناك تحسن ملحوظ بعد ثلاثة أشهر ، فيجب التحقق من تشخيص "داء النخاع المائل".
الأعراض التي كانت موجودة منذ شهور أو حتى سنوات عادة لا تحل بالكامل. في عدد لا بأس به من مرضى داء النخاع المائل ، تستمر الأعراض المتبقية - غالبًا ما تكون طفيفة - على الرغم من العلاج الناجح.
كذا: الشراكة الجنسية جلد المخدرات الكحولية