مرض الحصبة
ومارتينا فيشتر ، محررة طبية وعالمة أحياءصوفي ماتزيك كاتبة مستقلة لفريق الطبي.
المزيد عن خبراءدرست Martina Feichter علم الأحياء من خلال صيدلية متخصصة في إنسبروك وانغمست أيضًا في عالم النباتات الطبية. من هناك لم يكن بعيدًا عن الموضوعات الطبية الأخرى التي ما زالت تأسرها حتى يومنا هذا.تدربت كصحفية في أكاديمية أكسل سبرينغر في هامبورغ وتعمل في منذ عام 2007 - في البداية كمحرر ومنذ عام 2012 ككاتبة مستقلة.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.
الحصبة مرض فيروسي شديد العدوى وحمى. يبدأ عادةً بأعراض شبيهة بأعراض الإنفلونزا قبل ظهور الطفح الجلدي الناتج عن الحصبة. في معظم الحالات ، تلتئم الحصبة من تلقاء نفسها دون أي مشاكل. في بعض الأحيان تحدث أيضًا مضاعفات مثل التهابات الأذن الوسطى أو الالتهاب الرئوي أو التهاب الدماغ الخطير. الأطفال دون سن الخامسة والبالغين معرضون بشكل خاص لهذا. اقرأ كل ما تحتاج لمعرفته حول مرض الحصبة هنا!
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. ب 05
لمحة موجزة
- ما هي الحصبة؟ عدوى فيروسية شديدة العدوى تنتشر في جميع أنحاء العالم. إنها إحدى "مشاكل التسنين" ، على الرغم من أن المراهقين والبالغين يعانون منها بشكل متزايد.
- العدوى: عدوى الرذاذ ، الاتصال المباشر مع إفرازات الأنف أو الحلق المعدية من المرضى (على سبيل المثال عن طريق مشاركة أدوات المائدة)
- الأعراض: في المرحلة الأولى من الأعراض الشبيهة بالأنفلونزا ، اندلاع الحمى لأول مرة وبقع بيضاء على الغشاء المخاطي للفم (بقع كوبليك). في المرحلة الثانية ، يظهر الطفح الجلدي الناتج عن الحصبة (بقع حمراء تتدفق إلى بعضها البعض ، بدءًا من الأذنين) ونوبة ثانية من الحمى.
- العلاج: الراحة في الفراش ، والراحة ، وربما التدابير المضادة للحمى (مثل الأدوية المضادة للحمى ، كمادات ربلة الساق) ، ومثبطات السعال ، والمضادات الحيوية (مع عدوى بكتيرية إضافية)
- المضاعفات المحتملة: مثل التهاب الأذن الوسطى ، الالتهاب الرئوي ، التهاب الشعب الهوائية ، الإسهال ، الخناق الزائف (متلازمة الخناق) ، التهاب الدماغ (التهاب الدماغ) ؛ العواقب طويلة المدى: التهاب الدماغ المزمن (التهاب الدماغ الشامل المصلب تحت الحاد ، SSPE)
- الإنذار: عادة ما تلتئم الحصبة دون أي مشاكل. تحدث المضاعفات في 10 إلى 20 بالمائة من المرضى في هذا البلد. يمكن أن يموت حوالي واحد من كل 1000 شخص.
الحصبة: عدوى
ينتقل فيروس الحصبة من ناحية عن طريق الرذاذ: يقوم الأشخاص المصابون بتوزيع قطرات صغيرة من اللعاب المحتوية على الفيروس في الهواء المحيط عند التحدث والسعال والعطس. يمكن للآخرين أن يتنفسوا هذه: بمجرد أن تتلامس الفيروسات الموجودة في قطرات اللعاب مع الأغشية المخاطية في الجهاز التنفسي ، فإنها يمكن أن تصيب "الضحية" الجديدة. بالمناسبة: فيروسات الحصبة يمكنها البقاء في الهواء لمدة تصل إلى ساعتين!
من ناحية أخرى ، يمكن أن تصاب الحصبة أيضًا من خلال الاتصال المباشر بالإفرازات المعدية من الأنف والحلق للأشخاص المصابين. يحدث هذا ، على سبيل المثال ، عند استخدام أدوات المائدة الخاصة بالمريض أو كأس الشرب.
فيروسات الحصبة شديدة العدوى! من بين 100 شخص لم يصابوا بالحصبة بعد ولم يتم تطعيمهم ضدها ، أصيب 95 شخصًا بالمرض بعد ملامسة فيروس الحصبة.
ما هي مدة إصابة مرضى الحصبة بالعدوى؟
يكون أي شخص مصاب بالحصبة معديًا قبل ثلاثة إلى خمسة أيام من ظهور الطفح الجلدي النموذجي الناتج عن الحصبة وحتى أربعة أيام بعد ذلك. تكون العدوى أكبر قبل ظهور الطفح الجلدي.
الحصبة: فترة الحضانة
يُطلق على الوقت بين الإصابة بمسببات الأمراض وظهور الأعراض الأولى فترة الحضانة. عادة ما تكون الحصبة من ثمانية إلى عشرة أيام. عادةً ما يظهر الطفح الجلدي الناتج عن الحصبة (المرحلة الثانية من المرض) بعد أسبوعين من الإصابة.
الحصبة: الأعراض
للحصبة مرحلتان من المرض مصحوبة بنوبتين من الحمى وأعراض أخرى:
مرحلة السلائف (المرحلة البادرية)
يبدأ المرض بحمى معتدلة وسيلان الأنف والتهاب الحلق والسعال الجاف. الوجه منتفخ. من الأعراض المحتملة أيضًا التعب والصداع وآلام البطن والإمساك أو الإسهال والتهاب الملتحمة المصحوب برهاب الضوء. الحصبة النموذجية في المراحل المبكرة هي ما يسمى ببقع كوبليك على الغشاء المخاطي للفم: وهي بقع صغيرة حمراء ذات مركز أبيض ("بقع ترشيش الجير"). من اليوم الثاني أو الثالث من المرض ، تتطور بشكل أساسي على الغشاء المخاطي للخد في منطقة الأضراس. من اليوم الثالث فصاعدًا ، يتحول لون الغشاء المخاطي للفم والحلق بالكامل إلى اللون الأحمر. بالإضافة إلى ذلك ، ترتفع درجة الحرارة بشكل حاد.
تستمر مرحلة الطليعة حوالي ثلاثة إلى أربعة أيام. قرب النهاية ، تنخفض الحمى في البداية مرة أخرى.
المرحلة الرئيسية (مرحلة الطفح الجلدي)
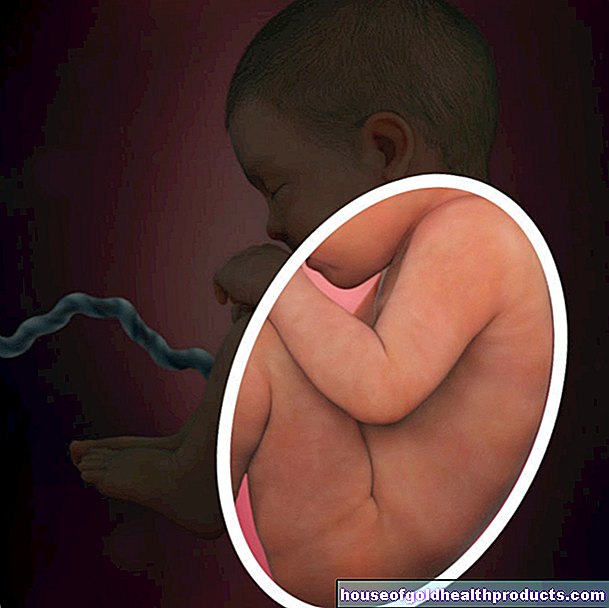
في هذه المرحلة من المرض ، ترتفع درجة الحرارة بشكل حاد مرة أخرى. يتطور الطفح الجلدي الناتج عن الحصبة: غير منتظم ، حجمه من ثلاثة إلى ستة مليمترات ، في البداية بقع حمراء فاتحة تتدفق إلى بعضها البعض. تتشكل خلف الأذنين أولاً ثم تنتشر في جميع أنحاء الجسم. يتم ترك راحة اليد وباطن القدمين فقط. في غضون أيام ، تتحول البقع إلى اللون الأرجواني الداكن والبني.
بعد أربعة إلى سبعة أيام ، تتلاشى بقع الوحل مرة أخرى بنفس الترتيب الذي ظهرت به (بدءًا من الأذنين). غالبًا ما يرتبط هذا التلاشي بالتقشر. في الوقت نفسه ، تهدأ الشكاوى الأخرى أيضًا.
يستغرق الأمر حوالي أسبوعين حتى يتعافى المريض. يضعف جهاز المناعة لفترة أطول: لمدة ستة أسابيع تقريبًا ، هناك زيادة في التعرض للعدوى الأخرى.
الحصبة - بالطبع والعدوى
الحصبة المخففة
في الأطفال حديثي الولادة الذين ما زالوا يحملون أجسامًا مضادة للحصبة من الأم ، عادة ما تضعف عدوى الحصبة. يمكن أحيانًا ملاحظة مثل هذه "الحصبة المخففة" في أشخاص آخرين. وهذا يشمل ، على سبيل المثال ، المرضى الذين لم يتلقوا التطعيم الكامل ضد الحصبة وبالتالي لديهم حماية ضعيفة وغير كاملة من التطعيم. في الحصبة المخففة ، لم يتم تطوير الطفح الجلدي النموذجي بشكل كامل. هذا يمكن أن يجعل التشخيص صعبًا. ومع ذلك ، فإن المصابين معديون.
الحصبة: مضاعفات
في بعض الأحيان ، يكون لعدوى الحصبة مضاعفات. نظرًا لضعف جهاز المناعة الذي يستمر لعدة أسابيع ، فإن مسببات الأمراض الأخرى مثل البكتيريا لديها وقت سهل في ذلك. أكثر الأعراض المرتبطة بالحصبة شيوعًا هي التهاب الأذن الوسطى والتهاب الشعب الهوائية والالتهاب الرئوي والإسهال.
من الممكن أيضًا حدوث التهاب شديد في بطانة الحنجرة. يتحدث الأطباء أيضًا عن متلازمة الخناق أو المجموعة الزائفة. يعاني المصابون من نوبات سعال جاف ونباحي وصعوبة في التنفس (أو حتى ضيق في التنفس) ، خاصة في الليل.
ندرة الحصبة (السامة): يصاب المرضى المصابون بحمى شديدة ونزيف من الجلد والأغشية المخاطية. معدل الوفيات من مضاعفات الحصبة مرتفع!
من المضاعفات النادرة الأخرى التي يُخشى حدوثها التهاب الدماغ (التهاب الدماغ). يتجلى في حوالي أربعة إلى سبعة أيام بعد ظهور الطفح الجلدي الناتج عن الحصبة مع الصداع والحمى وضعف الوعي (حتى الغيبوبة). يموت حوالي 10 إلى 20 بالمائة من المرضى. في نسبة 20 إلى 30 في المائة أخرى ، يتسبب التهاب الدماغ المرتبط بالحصبة في تلف دائم للجهاز العصبي المركزي.
نادرًا جدًا ، بعد ست إلى ثماني سنوات في المتوسط من الإصابة بالحصبة ، تحدث مضاعفات متأخرة قاتلة - التهاب مزمن في الدماغ يُعرف باسم التهاب الدماغ الشامل المصلب تحت الحاد (SSPE): تتكاثر فيروسات الحصبة التي اخترقت الدماغ ، مما تسبب في تلف الأعصاب الذي لا رجعة فيه. أولاً ، تصبح التغييرات في السلوك واضحة. في سياق آخر ، تظهر الاضطرابات العصبية مثل ارتعاش العضلات والنوبات وكذلك فشل الأعصاب. في المرحلة النهائية ، تفشل جميع وظائف الدماغ - يموت المريض.
من بين 100000 مريض بالحصبة ، يعاني 4 إلى 11 من SSPE. الأطفال دون سن الخامسة معرضون بشكل خاص لهذه العواقب المميتة للحصبة. في هذه الفئة العمرية ، هناك ما يقدر بنحو 20 إلى 60 حالة من SSPE لكل 100000 مريض بالحصبة.
يمكن أن تكون الحصبة الخارجية ضعيفة جدًا في الأشخاص الذين يتم قمع جهاز المناعة لديهم عن طريق الأدوية أو مرض آخر (كبت المناعة) أو الذين يعانون من عيب خلقي. قد يكون الطفح الجلدي الناتج عن الحصبة غائبًا أو يبدو غير نمطي. ومع ذلك ، هناك خطر حدوث مضاعفات خطيرة في الأعضاء. وهذا يشمل الشكل التدريجي للالتهاب الرئوي (الالتهاب الرئوي الخلوي العملاق). أحيانًا يتطور نوع خاص من التهاب الدماغ (التهاب الدماغ الجسدي الذي يشمل الحصبة ، MIBE): يؤدي إلى وفاة حوالي ثلاثة من كل عشرة أشخاص.
الحصبة: الأسباب وعوامل الخطر
تسبب الحصبة فيروس الحصبة شديد العدوى. ينتمي العامل الممرض إلى عائلة الفيروسة المخاطانية وينتشر في جميع أنحاء العالم.
لهذا المرض أهمية خاصة في البلدان النامية في إفريقيا وآسيا: تعتبر الحصبة من بين الأمراض المعدية العشرة الأكثر شيوعًا وغالبًا ما تكون قاتلة.
انخفض عدد حالات الإصابة بالحصبة في ألمانيا منذ بدء التطعيم ضد الحصبة. منذ بضع سنوات حتى الآن ، كانت في الغالب أقل من 2000 حالة في السنة. ومع ذلك ، هناك دائمًا فاشيات للحصبة على المستوى الإقليمي أو الوطني لفترة محدودة. بالإضافة إلى ذلك ، لوحظ منذ عدة سنوات أن المزيد والمزيد من المراهقين و (الشباب) البالغين يعانون من "مرض الطفولة".
الحصبة: الفحوصات والتشخيص
أعراض المرض ، وخاصة الطفح الجلدي ، تعطي للطبيب أدلة مهمة حول الحصبة. ومع ذلك ، هناك بعض الحالات الطبية ذات الأعراض المتشابهة ، مثل الحصبة الألمانية والحصبة الألمانية والحمى القرمزية. من أجل تجنب الالتباس ، يجب أن يؤكد الاختبار المعملي الاشتباه في الإصابة بالحصبة. يمكن استخدام اختبارات مختلفة ، حيث يكون الكشف عن الأجسام المضادة ضد فيروس الحصبة هو الأكثر شيوعًا:
- الكشف عن أجسام مضادة محددة ضد فيروس الحصبة: طريقة التشخيص الأسرع والأكثر أمانًا. يستخدم دم المريض كعينة (في حالة الاشتباه في وجود التهاب في الدماغ ، مياه الأعصاب = الخمور). عادة ما يكون الاختبار إيجابيًا بمجرد ظهور الطفح الجلدي الناتج عن الحصبة. قبل ذلك ، لا يمكن اكتشاف الأجسام المضادة في بعض الأحيان بعد.
- الكشف عن المادة الوراثية الفيروسية (RNA لفيروس الحصبة): لهذا الغرض ، يتم أخذ عينة بول أو عينة من اللعاب أو سائل جيب الأسنان أو مسحة من الحلق. يتم استنساخ الآثار الفيروسية للمادة الوراثية الموجودة فيها عن طريق تفاعل البلمرة المتسلسل (PCR) وبالتالي يمكن تحديدها بوضوح.
- زراعة فيروسات الحصبة: لهذا الغرض ، تتعرض مادة العينة (عينة البول ، عينة اللعاب ، إلخ) لظروف النمو المثلى من أجل زراعة مسببات الأمراض التي تحتوي عليها. هذه هي الطريقة التي يمكن التعرف عليها. يستغرق هذا الإجراء وقتًا طويلاً ولا يستخدم إلا في حالات خاصة (على سبيل المثال في المرضى الذين يعانون من ضعف في جهاز المناعة).
يجب الإبلاغ عن الحصبة!
الحصبة هي أحد الأمراض الواجب الإبلاغ عنها. بمجرد أن تشير الأعراض الأولى إلى الإصابة بالحصبة ، يجب استشارة الطبيب. يجب على الطبيب الإبلاغ عن الاشتباه والمرض الفعلي وكذلك الوفاة بسبب الحصبة إلى قسم الصحة المسؤول (باسم المريض).
في حالة الاشتباه في الإصابة بالحصبة أو إثبات الإصابة بها ، يجب على المصابين الابتعاد عن المرافق المجتمعية (المدارس ، مراكز الرعاية النهارية ، إلخ). ينطبق هذا أيضًا على موظفي هذه المرافق. يمكن قبول المرضى مرة أخرى في أقرب وقت من خمسة أيام بعد اندلاع الطفح الجلدي الناتج عن الحصبة.
الحصبة: العلاج
لا يوجد علاج محدد للحصبة. لكن يمكنهم تخفيف الأعراض ودعم عملية الشفاء. ويشمل ذلك الراحة في الفراش في المرحلة الحادة من المرض والراحة الجسدية. إذا كانت عيون المريض حساسة للضوء ، يجب أن تكون غرفة المريض مظلمة قليلاً - يجب تجنب الضوء المباشر. تأكد أيضًا من أن الغرفة جيدة التهوية وليست خانقة.
يوصي الخبراء مرضى الحصبة بشرب كمية كافية - خاصة إذا كانوا يعانون من الحمى والعرق. بدلاً من حصص قليلة كبيرة ، يجب تناول عدة وجبات صغيرة على مدار اليوم.
على سبيل المثال ، كمادات ربلة الساق ، وإذا لزم الأمر ، أدوية خافضة للحرارة تساعد في علاج الحمى. ومع ذلك ، يجب عليك أولاً مناقشة استخدام الدواء مع الطبيب. الأمر نفسه ينطبق إذا كنت ترغب في استخدام مثبطات السعال (مثبطات السعال أو مثبطات السعال).
حمض أسيتيل الساليسيليك (ASA) غير مناسب للأطفال. فيما يتعلق بالعدوى الحموية ، يمكن أن تتطور متلازمة راي النادرة ولكنها مهددة للحياة!
في حالة وجود عدوى بكتيرية إضافية (على سبيل المثال في شكل التهاب الأذن الوسطى أو الالتهاب الرئوي) ، عادة ما يصف الطبيب المضادات الحيوية.
إذا تسببت الحصبة في متلازمة كروب أو التهاب الدماغ ، فإن العلاج في المستشفى ضروري!
الحصبة: مسار المرض والتشخيص
تلتئم الحصبة بسهولة في معظم المرضى. ومع ذلك ، تحدث المضاعفات في 10 إلى 20 بالمائة من الحالات. يتأثر بشكل خاص الأطفال دون سن الخامسة والبالغين الذين تزيد أعمارهم عن 20 عامًا. يمكن أن تكون مثل هذه مضاعفات الحصبة قاتلة في ظل ظروف معينة. هذا ينطبق بشكل خاص على التهاب الدماغ الذي يتطور إما بعد فترة وجيزة من الإصابة أو في وقت متأخر من المضاعفات بعد سنوات.
وفقًا لمنظمة الصحة العالمية (WHO) ، يصل إجمالي معدل الوفيات الناجمة عن الحصبة في البلدان المتقدمة مثل ألمانيا إلى 0.1٪ (حالة وفاة واحدة لكل 1000 مريض بالحصبة). يمكن أن تكون أعلى بكثير في البلدان النامية ، على سبيل المثال بسبب سوء التغذية.
مناعة مدى الحياة
يمكنك الإصابة بالحصبة مرة واحدة فقط في حياتك: أي شخص نجا من العدوى محمي من الإصابة مرة أخرى بفيروس الحصبة مدى الحياة. في حالة حدوث عدوى ، ينتج الجهاز المناعي أجسامًا مضادة محددة ضد العامل الممرض. بعضه يبقى في الجسم حتى بعد الشفاء. إذا كان هناك اتصال لاحق بفيروس الحصبة ، يتم تنشيط الأجسام المضادة على الفور والقضاء على الدخيل.
النساء الحوامل اللواتي لديهن أجسام مضادة للحصبة تنقلها أيضًا إلى الجنين عبر الحبل السري. تبقى الأجسام المضادة للأم في جسم الطفل لبضعة أشهر بعد الولادة وبالتالي تمنع العدوى. تستمر حماية العش المزعومة حتى عمر ستة أشهر تقريبًا.
التطعيم ضد الحصبة
يمكن أن يسبب مرض الحصبة ضررًا دائمًا للجهاز العصبي وقد يؤدي إلى الوفاة - في عام 2018 توفي حوالي 140.000 شخص حول العالم بسبب الحصبة ، معظمهم من الأطفال دون سن الخامسة. هذا هو سبب أهمية التطعيم ضد الحصبة:
يوصى به عمومًا لجميع الرضع والأطفال الصغار: يجب تطعيمك ضد الحصبة مرتين خلال العامين الأولين من العمر. إذا كان النسل سيحضر إلى منشأة مجتمعية مثل مركز الرعاية النهارية ، فقد أصبح التطعيم ضد الحصبة إلزاميًا منذ 1 مارس 2020 (ما لم يكن من الممكن إثبات مرض الحصبة الذي عانوا منه بشهادة طبية).
التطعيم ضد الحصبة موصى به أو حتى موصوف لمجموعات أخرى من الناس. يمكنك قراءة المزيد حول هذا الموضوع وكذلك حول التنفيذ والآثار الجانبية المحتملة للتطعيم في مقالة التطعيم ضد الحصبة.
معلومة اضافية
دليل RKI "الحصبة" من معهد روبرت كوخ