هشاشة العظام
ومارتينا فيشتر ، محررة طبية وعالمة أحياءصوفي ماتزيك كاتبة مستقلة لفريق الطبي.
المزيد عن خبراءدرست Martina Feichter علم الأحياء من خلال صيدلية متخصصة في إنسبروك وانغمست أيضًا في عالم النباتات الطبية. من هناك لم يكن بعيدًا عن الموضوعات الطبية الأخرى التي ما زالت تأسرها حتى يومنا هذا. تدربت كصحفية في أكاديمية أكسل سبرينغر في هامبورغ وتعمل في منذ عام 2007 - في البداية كمحرر ومنذ عام 2012 ككاتبة مستقلة.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.
هشاشة العظام (هشاشة العظام) هي واحدة من أهم الأمراض الشائعة. يعاني منه ملايين الأشخاص في ألمانيا ، وخاصة النساء الأكبر سناً. في المصابين ، يتم تكسير مادة العظام بشكل متزايد. هذا يجعل العظام غير مستقرة وهشة أكثر فأكثر. اقرأ كل ما تحتاج لمعرفته حول أسباب وأعراض وعلاج مرض هشاشة العظام والوقاية منه هنا!
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. E24M81M80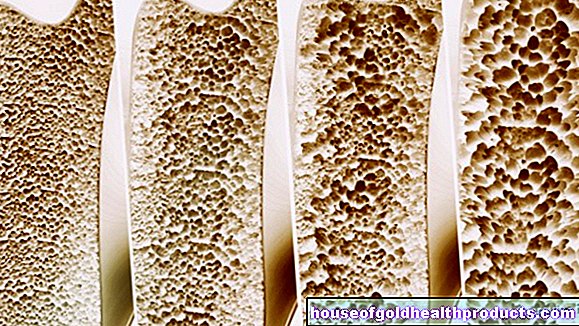
لمحة موجزة
- ما هو مرض هشاشة العظام؟ مرض التمثيل الغذائي للعظام حيث يتم تكسير المزيد والمزيد من أنسجة العظام (فقدان العظام). هذا يجعل من السهل كسر العظام.
- الأعراض: غالبًا لا توجد أعراض في البداية. في الدورة اللاحقة ، الألم المستمر مثل آلام الظهر ، وكسر العظام في حالة الإصابات الطفيفة أو بدون سبب واضح (كسور تلقائية) ، وزيادة انحناء الظهر ("حدبة الأرملة") وانخفاض حجم الجسم.
- الأسباب: يحدث هشاشة العظام الأولية في الشيخوخة وبعد انقطاع الطمث (نقص هرمون الاستروجين!). هشاشة العظام الثانوية هي نتيجة لأمراض أو أدوية أخرى (فرط نشاط الغدة الدرقية ، الكورتيزون ، إلخ).
- العلاج: تدابير غير دوائية مثل التمارين المناسبة (الرياضة ، العلاج الطبيعي) والتغذية السليمة ؛ مكملات الكالسيوم وفيتامين د. أدوية هشاشة العظام (البايفوسفونيت ، إلخ) ؛ علاج الأمراض الكامنة (لهشاشة العظام الثانوية) ؛ ربما عملية جراحية لعظام مكسورة
- الإنذار: حتى الآن لا يوجد علاج لهشاشة العظام. التشخيص والعلاج المبكران مهمان للغاية. خلاف ذلك ، سيستمر فقدان العظام في التقدم. هذا يعني بعد ذلك زيادة الألم وزيادة كسور العظام.
ماذا يحدث لهشاشة العظام؟
تتكون العظام من لبنتين أساسيتين:
- نسيج خاص يمنحهم الشكل والثبات (مصفوفة)
- المعادن المختلفة التي يتم تخزينها في المصفوفة (بشكل رئيسي الكالسيوم والفوسفات). أنها تكثف وتقوي الهيكل.
يتم إعادة تشكيل العظام باستمرار للتكيف مع المتطلبات المتغيرة. حتى سن 35 عامًا تقريبًا ، عادة ما يتم تكوين كتلة عظمية أكثر من تكسيرها. من سن 35 فصاعدًا ، يسود فقدان العظام تدريجياً ويتسارع مع تقدم العمر. يفقد كبار السن الأصحاء حوالي 0.5 إلى 1 في المائة من كتلة عظامهم كل عام.
يمكن أن تتعطل عملية التمثيل الغذائي الطبيعية للعظام من خلال مجموعة متنوعة من التأثيرات. على سبيل المثال ، يمكن أن يؤدي نقص الكالسيوم وقلة التمارين والأمراض المرتبطة بالهرمونات إلى تثبيط تكوين العظام و / أو تعزيز فقدان العظام. نتيجة لذلك ، تتقلص كتلة العظام - تتطور هشاشة العظام. كبار السن يتأثرون بشكل رئيسي. في الحالات القصوى ، يمكن أن يفقد المرضى ما يصل إلى ستة بالمائة من كتلة عظامهم سنويًا!
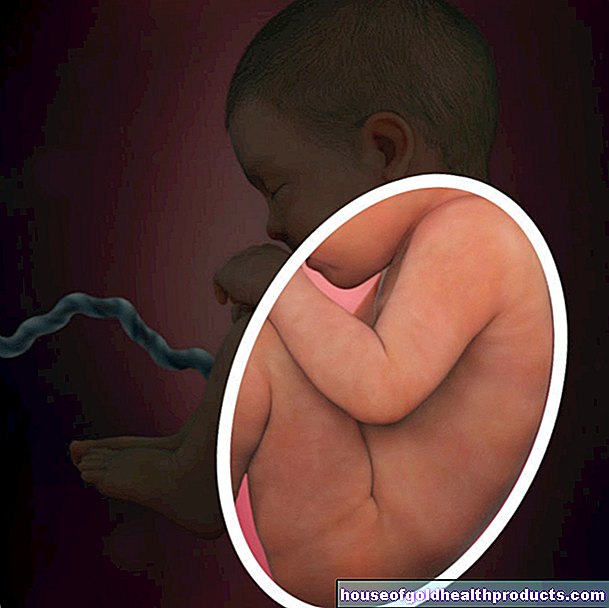
هذه هي الطريقة التي يتغير بها العظم في هشاشة العظام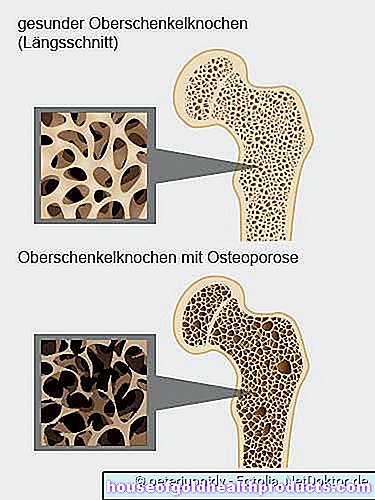
هشاشة العظام: من الذي يؤثر عليها؟
تحدث هشاشة العظام عادة في الشيخوخة. يعاني حوالي ربع الأشخاص فوق سن الخمسين في ألمانيا من هشاشة العظام. هذا حوالي 7.8 مليون شخص.
-
"تمارين القوة تقوي العظام"
ثلاثة أسئلة ل
أ.د. متوسط. ديتمار دايشندت ،
ممارس عام وطبيب عظام -
1
هل هشاشة العظام مرض على الإطلاق؟
أ.د. متوسط. ديتمار دايشندت
نعم ، أعلنت منظمة الصحة العالمية (WHO) أن فقدان العظام هو أحد أهم عشرة أمراض منتشرة في العالم الغربي. يؤثر على النساء أكثر بكثير من الرجال. كإجراء احترازي ، يوصى بتحديد كثافة العظام للنساء اللائي يبلغن من العمر 55 عامًا أو أكثر والرجال الذين تزيد أعمارهم عن 60 عامًا حتى يتمكنوا من اتخاذ الإجراءات المضادة في الوقت المناسب. لكن: لا يصاب الجميع بهشاشة العظام. يعتمد إلى حد كبير على العوامل الوراثية والهرمونية وكذلك عادات نمط الحياة.
-
2
لماذا تعتبر التمارين مهمة للغاية في مرض هشاشة العظام؟
أ.د. متوسط. ديتمار دايشندت
لأن الحركة ، وخاصة المجهود البدني ، تنقل القوة العضلية التي تمارس إلى السمحاق عبر الأوتار. وهذا بدوره ينقل الحافز إلى القشرة العظمية ويقويها. تدريب القوة له تأثير إيجابي على القشرة العظمية ، ولكن للأسف ليس في داخل العظم. تعتمد حالته بشكل كبير على هرمونات الأستروجين (عند النساء) والتستوستيرون (عند الرجال). لذلك يمكن أن تساعد الحركة جزئيًا على الأقل في استقرار العظام.
-
3
إلى أي مدى يتعين علي تعديل نمط حياتي إذا كنت مصابًا بهشاشة العظام؟

أ.د. متوسط. ديتمار دايشندت
كما ذكرنا ، مارس تمارين القوة ، اشرب المياه المعدنية الغنية بالكالسيوم - وهي واحدة من أكثر مصادر الكالسيوم صحية - وغالبًا ما تكون تحت أشعة الشمس لامتصاص فيتامين د. كلاهما مهم لقوة العظام. ومع ذلك ، لا يوجد سوى عدد قليل من الأشخاص الذين يستخدمون ضوء الشمس وحده لرفع مستويات فيتامين (د) بشكل كافٍ. هذا هو السبب في أن فيتامين د مفيد أيضًا كمكمل غذائي. يمكن أن يحدد فحص الدم ما إذا كان ذلك ضروريًا.
-
أ.د. متوسط. ديتمار دايشندت ،
ممارس عام وطبيب عظاميدير البروفيسور دايشندت "مركز هشاشة العظام" في ميونيخ ، وهو أول مركز متخصص حصريًا لهشاشة العظام تأسس في ألمانيا.
هناك فرق بين الجنسين: فحوالي كل ثلاث نساء بعد سن اليأس وكل خمس رجال أكبر سنا يعانون من فقدان العظام.
يعاني جميع المرضى تقريبًا (95 في المائة) مما يُعرف باسم هشاشة العظام الأولية: وهو ناتج إما عن نقص هرمون الاستروجين بعد انقطاع الطمث (عند النساء) أو بسبب زيادة فقدان العظام في الشيخوخة (كلا الجنسين).
فقط في عدد قليل من مرضى هشاشة العظام (5 في المائة) يكون فقدان العظام نتيجة لأمراض أخرى أو دواء (هشاشة العظام الثانوية). أكثر من نصف المصابين هم من الرجال.
الشكل الخاص: هشاشة عظام عابرة
شكل خاص من المرض هو ما يسمى بهشاشة العظام العابرة. الرجال في منتصف العمر يعانون منه بشكل خاص. لكن النساء في الأشهر الثلاثة الأخيرة من الحمل يتأثرن أيضًا في كثير من الأحيان.
هشاشة العظام العابرة هي انهيار مؤلم سريع التقدم للعظم بالقرب من المفاصل. عادة ما يتأثر مفصل الورك. يعاني المرضى من آلام شديدة في المفاصل. هذا مقيد أيضًا في حركته.
يمكن تشخيص هشاشة العظام العابرة بوضوح باستخدام التصوير بالرنين المغناطيسي (MRI). يمكن اكتشاف تورم شديد (وذمة) في نخاع العظم بالقرب من المفصل. يُنظر إلى هشاشة العظام العابرة على أنها رد فعل على وذمة نخاع العظم الموضعية. هذا هو السبب في أنها تُعرف أيضًا باسم متلازمة وذمة نخاع العظام.
لا يُعرف بالضبط ما الذي يؤدي إلى تطور مرض هشاشة العظام العابر. تمت مناقشة اضطرابات الدورة الدموية في العظام ، والحمل الزائد على مفاصل الورك والصدمات (مثل السقوط على الورك).
أهم إجراء علاجي هو تخفيف المفصل المصاب تمامًا.ثم في معظم الحالات ، يشفى المرض تلقائيًا في غضون عدة أشهر (بشرط عدم وجود مضاعفات مثل كسر العظام). يمكن تخفيف الألم بالأدوية (مثل الإيبوبروفين).
وفقًا للمعرفة الحالية ، لا تؤدي هشاشة العظام العابرة إلى أعراض دائمة (مزمنة).
هشاشة العظام: الأعراض
عادة ما تتطور هشاشة العظام ببطء. في البداية ، لا يعاني المصابون بشكل عام من أي شكاوى. فقط في الدورة اللاحقة يظهر الألم ، على سبيل المثال آلام الظهر وآلام الركبة. غالبًا ما لا يتم التعرف عليها كأول أعراض لهشاشة العظام.
يعاني بعض المرضى أيضًا من كسور: غالبًا ما تكون نتيجة إصابات طفيفة. حتى السقوط الصغير غير المؤذي يمكن أن يؤدي إلى كسر في الساعد. الكسور العفوية بدون سبب واضح هي أيضًا الأعراض الأولى المحتملة لهشاشة العظام.
في المرحلة المتقدمة من هشاشة العظام ، تحدث الكسور في كثير من الأحيان بدون سبب. غالبًا ما تكون أعراض هشاشة العظام النموذجية عبارة عن كسر في العظام بالقرب من الوركين (مثل كسور عنق الفخذ) ، وكسور في الجزء العلوي والسفلي من الذراع والجسم الفقري (كسر الجسم الفقري).
كسور العمود الفقري
في بعض الأحيان تنهار الأجسام الفقرية ببطء بسبب هشاشة العظام. المتأثرون في كثير من الأحيان لا يلاحظون أي شيء. هذه "الفواصل الزاحفة" لا تسبب أي ألم. نتيجة لذلك ، غالبًا ما لا يتم التعرف عليهم ويتركون دون علاج. ومع ذلك ، فإنها تتسبب في انخفاض حجم الجسم. إذا كان هناك العديد من كسور الجسم الفقري ، فيمكن أن يتقلص حتى عدة سنتيمترات! بالإضافة إلى ذلك ، يمكن أن يتطور انحناء الظهر ("حدبة الأرملة").
كسور العمود الفقري الحادة هي أيضًا علامات محتملة لهشاشة العظام. على عكس الكسور الزاحفة ، يحدث الألم هنا ، وهو يحدث بوضوح. بالإضافة إلى ذلك ، يتم تقييد التنقل بشكل كبير في الحياة اليومية.
بشكل عام ، يمكن أن تشير الأعراض التالية إلى غزو الجسم الفقري:
- شديد ، محلي ، طعن لآلام الظهر الحارقة
- آلام الظهر المستمرة
- انخفاض في الارتفاع
- أحدب
كسر عنق الفخذ
تعد كسور عنق الفخذ من أخطر مضاعفات هشاشة العظام. تشير الأعراض مثل الألم الشديد في مفصل الورك واختلال محاذاة الساق المصابة إلى حدوث كسر في عنق الفخذ. بالإضافة إلى ذلك ، لم يعد بالإمكان تحميل مفصل الورك المصاب.
الحلقة المفرغة
مع كل عظم مكسور ، يزداد خطر حدوث المزيد من الكسور. خوفًا من تجدد الكسور ، غالبًا ما يشعر مرضى هشاشة العظام بعدم الأمان والقلق عند المشي وغالبًا ما يدعمون أنفسهم. هذا يزيد من خطر السقوط.
بالإضافة إلى ذلك ، تتضاءل قوة العضلات مع تقدم العمر. بالإضافة إلى ذلك ، يمكن للعديد من كبار السن أن يسمعوا ويروا بصعوبة أكبر. هذا يؤثر على الميزان ، مما يزيد من خطر السقوط. هذا يزيد من خطر الاصابة بالكسور. يدخل المتضررون في حلقة مفرغة من الخوف وانعدام الأمن ، وزيادة خطر السقوط وكسور جديدة في العظام ، مما يزيد الخوف.
هشاشة العظام: الأسباب وعوامل الخطر
هناك مجموعتان أساسيتان من هشاشة العظام: هشاشة العظام الأولية وهشاشة العظام الثانوية الأكثر ندرة.
هشاشة العظام الأولية: الأسباب
تحدث هشاشة العظام الأولية عند النساء بعد انقطاع الطمث وفي كلا الجنسين في سن أكبر:
فقدان العظام بعد انقطاع الطمث (هشاشة العظام بعد سن اليأس) هو هرموني: الهرمونات الجنسية الأنثوية (الإستروجين) تنظم تكوين وتأثير الكالسيتونين وفيتامين د. هذان الهرمونان مهمان لبناء العظام. أثناء انقطاع الطمث ، ينخفض إنتاج هرمون الاستروجين. هذا هو سبب إصابة العديد من النساء بفقدان العظام بعد آخر دورة شهرية لهن (انقطاع الطمث).
الهرمونات الجنسية (مثل التستوستيرون) مهمة أيضًا لعملية التمثيل الغذائي للعظام عند الرجال. ومع ذلك ، فإنهم لا يتوقفون عن إنتاج هرمون التستوستيرون في منتصف العمر. هذا هو السبب في أن هشاشة العظام أقل شيوعًا عند الرجال منها لدى النساء.
مع تقدمنا في السن ، يفقد الجميع كتلة العظام بشكل متزايد. هذا يمكن أن يسبب هشاشة العظام لدى كل من الرجال والنساء. يتحدث الأطباء هنا عن هشاشة العظام مع الشيخوخة.
بشكل عام ، هناك عوامل خطر مختلفة تدعم تطور مرض هشاشة العظام. الأنظمة الغذائية غير الصديقة للعظام (مثل النظام الغذائي منخفض الكالسيوم) وقلة التمارين الرياضية هي أول ما نذكره هنا.
يؤدي النقص الغذائي في الكالسيوم وفيتامين د إلى فقدان العظام ، خاصة ابتداءً من سن السبعين. الحميات الغذائية المفرطة ، والاستهلاك المفرط للقهوة ، وإساءة استخدام الملينات ، والإفراط في تناول الفوسفات في الطعام ، تعني أن العظام لا تتلقى ما يكفي من الكالسيوم وفيتامين د. هذا يعزز هشاشة العظام.
يعتبر الاستهلاك المفرط للكحول والنيكوتين من عوامل الخطر لفقدان العظام.
بالإضافة إلى ذلك ، تكثر الإصابة بهشاشة العظام في عائلات معينة. لذلك يشك الخبراء في أن العوامل الوراثية تلعب دورًا أيضًا.
هشاشة العظام الثانوية: الأسباب
على عكس هشاشة العظام الأولية ، فإن هشاشة العظام الثانوية هي نتيجة لأمراض أخرى أو علاجها (الأدوية).
على سبيل المثال ، يمكن أن يكون سبب هشاشة العظام الثانوية هو وجود الكثير من الكورتيزون في الجسم. ينتج هذا الفائض من الكورتيزون إما عن أمراض مثل متلازمة كوشينغ أو من العلاج طويل الأمد بالكورتيزون.
يمكن أن يؤدي فرط نشاط الغدة الدرقية (فرط نشاط الغدة الدرقية) أيضًا إلى الإصابة بهشاشة العظام: ففائض هرمونات الغدة الدرقية يسرع عملية التمثيل الغذائي ويعزز انهيار العظام. إذا كان نشاط الغدة الجار درقية مفرط النشاط ، فإن هشاشة العظام شائعة أيضًا. هذا بسبب إفراز الكثير من هرمون الغدة الجار درقية. هذا الهرمون مضاد للكالسيتونين وفيتامين د: فهو يطلق الكالسيوم من العظام وبالتالي يعزز تكسيرها.
الأسباب الثانوية الأخرى لهشاشة العظام هي:
- الأمراض المرتبطة بالهرمونات مثل الغدد الجنسية غير النشطة (المبيضين والخصيتين) وفرط نشاط قشرة الغدة الكظرية والسكري من النوع الأول
- أمراض المعدة والأمعاء مثل مرض كرون ، التهاب القولون التقرحي ، عدم تحمل اللاكتوز (عدم تحمل اللاكتوز) ، مرض الاضطرابات الهضمية: ضعف الاستفادة من العناصر الغذائية الهامة مثل الكالسيوم.
- الأورام الخبيثة (مثل النقائل العظمية)
- الفشل الكلوي المزمن الشديد (القصور الكلوي): يفرز الجسم الكثير من الكالسيوم. حتى لا ينخفض مستوى الكالسيوم في الدم كثيرًا ، يتم استخراج الكالسيوم من العظام وامتصاصه في الدم.
- الأمراض الروماتيزمية الالتهابية مثل التهاب المفاصل الروماتويدي ("الروماتيزم")
- أمراض أخرى مثل فقدان الشهية أو تليف الكبد (سوء التغذية يعزز هشاشة العظام)
- الأدوية: بالإضافة إلى الكورتيزون ، يمكن للأدوية الأخرى أيضًا أن تعزز هشاشة العظام ، على سبيل المثال مضادات الاختلاج (الأدوية المضادة للصرع) ، السيكلوسبورين (بعد زرع الأعضاء ، للأمراض الجلدية ، إلخ) ، الهيبارين (العلاج طويل الأمد للوقاية من تجلط الدم) وبعض العلاجات الهرمونية (مثل سرطان البروستاتا).
هشاشة العظام: الفحوصات والتشخيص
عند أدنى شك في الإصابة بهشاشة العظام مثل كسر العظام دون سبب واضح (كسر تلقائي) ، يجب عليك مراجعة الطبيب. كلما تم علاج فقدان العظام مبكرًا ، كلما كان من الممكن إيقاف تطور المرض بشكل أسرع. بالإضافة إلى ذلك ، يوصى بإجراء تشخيص أساسي لهشاشة العظام لجميع الأشخاص المعرضين لخطر الإصابة بكسور العظام. يتكون من عدة أجزاء:
محادثة بين الطبيب والمريض
أولاً ، سيقوم الطبيب بجمع التاريخ الطبي للمريض (سوابق المريض) في محادثة مع المريض. يسأل الطبيب عن الحالة العامة للمريض. كما يسأل عما إذا كانت هناك أية شكاوى أو قيود في الحياة اليومية. وتشمل هذه ، على سبيل المثال ، آلام الظهر ، وصعوبة صعود السلالم ، ورفع الأشياء الثقيلة أو الألم عند الجري لفترة طويلة.
من المهم أيضًا للطبيب الحصول على معلومات حول أي عظام مكسورة أو حالات سقوط في الماضي. بالإضافة إلى ذلك ، يسأل الطبيب المريض عما إذا كان يعاني من مرض أو يتعاطى الدواء.
الفحص البدني
ويلي ذلك فحص جسدي. يقوم الطبيب أيضًا بقياس طول المريض ووزنه.
تُستخدم الاختبارات للتحقق من اللياقة البدنية والقدرة على الحركة. مثال على ذلك هو إجراء "timed-up and-go":
عند القيام بذلك ، يوقف الطبيب الوقت الذي يستغرقه المريض للنهوض من الكرسي ، والمشي عشرة أقدام ، والالتفاف ، والمشي للخلف والجلوس مرة أخرى. يجوز له أيضًا استخدام أي من معينات المشي التي يستخدمها في الحياة اليومية.
إذا استغرق المريض أكثر من 30 ثانية لإكمال المهمة ، فمن المحتمل أن تكون قدرته على الحركة ضعيفة. ثم هناك خطر متزايد من السقوط.
قياس كثافة العظام
عنصر مهم آخر لتشخيص هشاشة العظام هو قياس كثافة العظام (قياس العظم ، قياس DXA). بمساعدة جرعة منخفضة من الأشعة السينية ، يتم تحديد كثافة العظام في العمود الفقري القطني وعظام الفخذ بالكامل وعنق الفخذ. تتم مقارنة القيم المقاسة (قيم T) مع القيم المتوسطة النموذجية في الفئة العمرية المعنية. إذا كانت أقل من 2.5 وحدة أو أكثر من القيم المتوسطة النموذجية للعمر ، يتم الوفاء بتعريف هشاشة العظام: يعاني المريض من فقدان العظام.
بشكل عام ، تميز منظمة الصحة العالمية (WHO) بين أربع مراحل لفقدان العظام ، اعتمادًا على قيمة T لقياس كثافة العظام:
- الصف 0: هشاشة العظام. في هذه المرحلة الأولية من هشاشة العظام ، يتم تقليل المحتوى المعدني للعظام بقيمة 1 إلى 2.5.
- الدرجة الأولى: هشاشة العظام. يتم تقليل المحتوى المعدني للعظام بأكثر من 2.5. ومع ذلك ، لا توجد عظام مكسورة (كسور).
- الصف الثاني: هشاشة العظام الظاهرة. يحدث عندما ينخفض محتوى المعادن في العظام بأكثر من 2.5 ويكون المريض مصابًا بالفعل بواحد إلى ثلاثة كسور في العمود الفقري.
- الدرجة 3: هشاشة العظام المتقدمة. جميع المرضى الذين لديهم محتوى معادن في العظام أكثر من 2.5 وحدة أقل من المتوسط والذين يعانون من كسور متعددة (متعددة) في الجسم يعانون من هشاشة العظام المتقدمة.
الفحص بالأشعة السينية
يمكن رؤية أي كسر في العظام (كسور) في الأشعة السينية. من بين أمور أخرى ، غالبًا ما تحدث كسور الجسم الفقري في حالة هشاشة العظام. يمكن أن تنشأ من حدث لمرة واحدة (مثل السقوط) أو تكون نتيجة لتأثيرات ميكانيكية مموهة طويلة الأمد.
في الحالة الثانية ، هناك فواصل زاحفة. إنها تتسبب في تشوه الجسم الفقري المعني. يشير الخبراء إلى هذا على أنه تلبد أو تشوه زحف. ينطبق ما يلي: كلما كان التشوه أقوى ، كان هشاشة العظام أكثر وضوحًا. يمكن تحديد ذلك عن طريق قياس ارتفاعات الجسم الفقري بين الفقرة الصدرية الرابعة والفقرة القطنية الخامسة باستخدام الأشعة السينية. تُظهر القيمة المقاسة التي تم الحصول عليها (درجة تشوه العمود الفقري) مدى وضوح هشاشة العظام.
تحاليل الدم
كجزء من تشخيص هشاشة العظام ، يتم أيضًا فحص دم المريض. من ناحية ، يتم أخذ تعداد الدم. يتم أيضًا تحديد المعلمات الأخرى ، على سبيل المثال قيم الكبد والكلى وكذلك مستويات الكالسيوم والفوسفات. الغرض الرئيسي من الفحص هو توضيح الأسباب المحتملة لهشاشة العظام الثانوية.
تساعد قيم الدم الطبيب أيضًا في تخطيط العلاج: على سبيل المثال ، إذا كان مستوى الكالسيوم في الدم منخفضًا جدًا ، فلا يجب أن يعالج المريض بأدوية معينة لهشاشة العظام.
التشخيص الأساسي لهشاشة العظام: لمن يوصى به؟
يجب إجراء التشخيص الأساسي لهشاشة العظام لجميع الأشخاص المعرضين لخطر متزايد من كسور العظام. تشمل هذه الفئات المعرضة للخطر عمومًا النساء والرجال الذين تزيد أعمارهم عن 70 عامًا.
يوصى أيضًا بتوضيح هشاشة العظام للأشخاص الذين تزيد أعمارهم عن 50 عامًا والذين لديهم مجموعة واسعة من عوامل الخطر للكسور المرتبطة بهشاشة العظام. وتشمل ، على سبيل المثال:
- كسور العمود الفقري بعد إصابات طفيفة (مثل السقوط من وضعية الوقوف)
- كسر عظم الفخذ بالقرب من الورك عند الأم أو الأب
- عدم الحركة ، على سبيل المثال بسبب الراحة في الفراش لفترات طويلة أو الجبس بعد العمليات أو الحوادث
- نقص الوزن (مؤشر كتلة الجسم أقل من 20) وفقدان الوزن وفقدان الشهية (فقدان الشهية العصبي)
- التدخين ومرض الانسداد الرئوي المزمن (COPD)
- استهلاك عالي للكحول
- الأمراض المرتبطة بالهرمونات مثل متلازمة كوشينغ وفرط نشاط الغدة الدرقية ونقص هرمون النمو بسبب خلل في الغدة النخامية (الغدة النخامية) ومرض السكري (داء السكري من النوع 1 والنوع 2)
- أمراض الروماتيزم (التهاب المفاصل الروماتويدي ، الذئبة الحمامية الجهازية ، التهاب الفقار اللاصق)
- اضطرابات الجهاز الهضمي مثل الداء البطني ، بما في ذلك جراحة المعدة (الإزالة الكاملة أو الجزئية للمعدة)
- الأمراض العصبية / النفسية مثل الصرع ، الفصام ، الزهايمر ، باركنسون ، السكتة الدماغية ، الاكتئاب
- فشل القلب (قصور القلب)
- أمراض الكبد المرتبطة بالكحول
- بعض الأدوية مثل الكورتيزون بجرعات عالية ، ومضادات الاختلاج (الأدوية المضادة للصرع) ، ومضادات الاكتئاب ، والجليتازونات (لمرض السكري من النوع 2) ، ومثبطات الأروماتاز (لسرطان الثدي) ، والعلاج المضاد للهرمونات لسرطان البروستاتا ، والأفيونيات (مسكنات الألم القوية)
تحقيقات أخرى
بالإضافة إلى التشخيص الأساسي لهشاشة العظام ، يمكن للطبيب إجراء المزيد من الفحوصات في حالات معينة. في بعض الأحيان ، على سبيل المثال ، يكون التصوير المقطعي (CT) أو التصوير بالرنين المغناطيسي (MRI) ضروريًا لاستبعاد الأسباب المحتملة الأخرى لأعراض المريض. يمكن أن تكون إجراءات التصوير هذه مهمة أيضًا لتخطيط العلاج ، على سبيل المثال إذا كان يجب أولاً توضيح كسر العظام بشكل أكثر دقة.
في حالات نادرة ، سيأخذ الطبيب عينة من نسيج العظام (خزعة العظام). يتم فحصه عن كثب في المختبر. يمكن أن يكون هذا مفيدًا ، على سبيل المثال ، إذا أسفرت الفحوصات الأخرى عن نتائج غير واضحة فقط.
هشاشة العظام: العلاج
يتكون علاج هشاشة العظام من عدة مكونات. يتم تكييفه بشكل فردي مع المريض. عند التخطيط للعلاج ، يأخذ الطبيب في الاعتبار ، من بين أمور أخرى ، سبب فقدان العظام ومدى وضوحه.
معلومات عامة عن علاج هشاشة العظام
تشمل أهم الإجراءات الأساسية لأي علاج لهشاشة العظام التمارين الكافية والتغذية السليمة. إذا لزم الأمر ، يتم إعطاء المريض أدوية إضافية لمكافحة فقدان العظام.
الوقاية من السقوط مهمة أيضًا: مرضى هشاشة العظام يكسرون عظامهم بسهولة. فيما يلي بعض النصائح لتقليل مخاطر السقوط والحوادث:
- يجب أن تكون الشقة مضاءة ومؤثثة بشكل مناسب بحيث لا يكون من السهل التعثر والسقوط. على سبيل المثال ، قم بإزالة مخاطر التعثر مثل السجاد المنزلق والكابلات المكشوفة.
- في حالة ترهل العينين ، يجب على المريض ارتداء أدوات مساعدة بصرية مناسبة.
- الأحذية ذات الكعب العالي والأحذية ذات النعل الأملس غير مناسبة. يُنصح باستخدام الأحذية المسطحة ذات النعال غير القابلة للانزلاق.
- إذا أمكن ، يجب على مرضى هشاشة العظام عدم تناول الأدوية التي تقيد اليقظة والقدرة على الاستجابة. وتشمل الحبوب المنومة وأدوية الحساسية ومضادات الاكتئاب.
في حالة هشاشة العظام الثانوية نتيجة لمرض آخر (مثل فرط نشاط الغدة الدرقية) ، يجب معالجة هذا المرض الأساسي. وإلا فإن علاج هشاشة العظام قد لا يحقق النجاح المنشود.
إذا تسببت بعض الأدوية في ترقق العظام الثانوي ، ينبغي على المرء أن يتحول إلى مستحضرات "أكثر ملاءمة للعظام" إن أمكن - أي إلى الأدوية التي لها تأثير سلبي أقل على كثافة العظام. يوصى بهذا ، على سبيل المثال ، في النساء اللواتي يعالجن بالجليتازونات لمرض السكري من النوع 2.
الحركة كعلاج هشاشة العظام
من خلال ممارسة التمارين الرياضية بانتظام ، يمكنك منع فقدان العظام وعلاجه. من المهم جدًا اختيار الشكل المناسب للتمرين أو الرياضة.
بادئ ذي بدء ، ليست هناك حاجة لرياضة تنافسية لعلاج هشاشة العظام! يبدأ العلاج الفعال لهشاشة العظام بالمشي بانتظام ، على سبيل المثال. هذا يعزز تكوين العظام ويمنع انهيار العظام. تعتبر تمارين الجري الخفيف مثل الركض أو المشي فعالة جدًا أيضًا.
يوصى أيضًا بالسباحة كعلاج لهشاشة العظام. نصف ساعة من السباحة للظهر أو الصدر مرتين في الأسبوع هي الطريقة المثالية. يتم تدريب مجموعات العضلات الأخرى هنا أيضًا مقارنة بالمشي ، على سبيل المثال عضلات الظهر.
التمارين الرياضية المائية والتمارين الخفيفة الوزن مناسبة أيضًا لعلاج هشاشة العظام. يمكنك ممارسة الجمباز خارج المسبح وتمارين هشاشة العظام البسيطة في المنزل بمفردك. هنا أيضًا ، يمكنك تحقيق تأثيرات جيدة بجلسة تدريب لمدة نصف ساعة مرتين في الأسبوع. يمكن الحصول على نصائح حول التمارين المناسبة من طبيبك أو أخصائي الطب الرياضي أو في مجموعة رياضية خاصة لمرضى هشاشة العظام ، على سبيل المثال.
بشكل عام ، ينطبق ما يلي: ناقش مع طبيبك نوع التمرين و / أو نوع الرياضة وشدة التدريب الأكثر منطقية في حالتك.
النظام الغذائي كعلاج هشاشة العظام
يشمل كل علاج لهشاشة العظام - بالإضافة إلى التمارين الكافية - أيضًا النظام الغذائي الصحيح. فيما يلي أهم النصائح:
تناول نظامًا غذائيًا متوازنًا. تأكد من تزويد جسمك بالكالسيوم الكافي. المعدن مهم لصحة العظام وقوتها. يجب على البالغين إضافة 1000 ملليجرام من الكالسيوم إلى أجسامهم يوميًا مع نظامهم الغذائي. يوجد بشكل أساسي في منتجات الألبان ، ولكنه يوجد أيضًا في الخضروات الخضراء مثل السبانخ والبروكلي وفي بعض أنواع المياه المعدنية.يضاف الكالسيوم أيضًا إلى بعض الأطعمة ، مثل العصائر.
لا يستطيع بعض المرضى التأكد من حصولهم على الكالسيوم الكافي من نظامهم الغذائي. ثم يصف الطبيب أيضًا مكملات الكالسيوم (مثل الأقراص الفوارة).
بالإضافة إلى الكالسيوم ، فيتامين (د) مهم جدًا أيضًا لمرضى هشاشة العظام (وغيرهم): فهو يضمن قدرة الجسم على امتصاص الكالسيوم من الأمعاء وبنائه في العظام. المصادر الغذائية الجيدة لفيتامين د هي الأسماك الغنية بالدهون والبيض والزبدة والحليب.
بالإضافة إلى ذلك ، يجب أن تعرض بشرتك بانتظام لأشعة الشمس: بمساعدة الأشعة فوق البنفسجية ، يمكن للجسم إنتاج فيتامين د نفسه. مع هذا الإنتاج الداخلي ، فإنه يغطي معظم احتياجاته. في الصيف يجب أن تقضي من 5 إلى 15 دقيقة في الشمس كل يوم ، وفي الربيع والخريف من 10 إلى 25 دقيقة. يكفي "تشعيع" الوجه واليدين. اعتمادًا على درجة الحرارة ، يمكنك ترك الشمس تعمل على ذراعيك وساقيك المكشوفتين.
في كثير من الأحيان ، يصف الأطباء أيضًا مكملات فيتامين د لهشاشة العظام. هذا لضمان العرض. هذه المستحضرات مفيدة بشكل خاص للمرضى المعرضين لخطر كبير لسقوط أو كسر العظام الذين لا يتعرضون لكثير من أشعة الشمس. الجرعة اليومية هي 800 إلى 1000 وحدة دولية (IU) من فيتامين D3.
للعظام الصلبة ، الفوسفات مطلوب أيضًا ، ولكن بالنسب الصحيحة من الكالسيوم. الفائض من الفوسفات يربط الكالسيوم بحيث لا يمكن أن يتشكل في العظام. لذلك يجب تجنب الأطعمة والمشروبات الغنية بالفوسفات ، مثل اللحوم والنقانق والجبن المعالج ومشروبات الكولا.
يمكن التعرف على الفوسفات في قائمة المكونات الموجودة على عبوات الأطعمة والمشروبات بالأرقام E 338-341 و E 450.
أدوية هشاشة العظام
إذا كان مرضى هشاشة العظام معرضين لخطر الإصابة بالكسور ، فسيصف الطبيب أيضًا العلاج الدوائي لهشاشة العظام. المكونات النشطة التالية متوفرة:
- البايفوسفونيت: البايفوسفونيت مثل أليندرونات وزوليدرونات هي الخيار الأول لعلاج هشاشة العظام. تمنع الفقدان المفرط للعظام وتقوي الكتلة العظمية المتبقية. تؤخذ البايفوسفونيت على شكل أقراص يوميًا أو أسبوعيًا أو شهريًا أو تُعطى على شكل حقن أو تسريب.
- مُعدِّلات مستقبلات هرمون الاستروجين الانتقائية (SERM): تمت الموافقة على ممثل raloxifene من هذه المجموعة من المكونات النشطة لعلاج هشاشة العظام. يرتبط بمواقع الالتحام الخاصة (المستقبلات) المخصصة بالفعل لهرمون الاستروجين ، وبالتالي يمنع تكسير العظام. يتم تناول رالوكسيفين يوميًا كجهاز لوحي.
- رانيلات السترونتيوم: يمنع هذا العنصر النشط أيضًا تكسير العظام ويزيد أيضًا من نشاط خلايا بناء العظام. يؤخذ يوميا كمحلول مسحوق.
- Teriparatide: Teriparatide هو مشتق من هرمون الغدة الجار درقية في الجسم. يعزز تكوين العظام وتشكيل هياكل عظمية جديدة. يتم حقن العنصر النشط تحت الجلد مرة واحدة في اليوم.
- دينوسوماب: دينوسوماب هو ما يسمى بالجسم المضاد وحيدة النسيلة. يتدخل في استقلاب العظام ويثبط الخلايا المهينة للعظام (ناقضات العظم). يُعطى دينوسوماب كحقنة تحت الجلد.
في الحالات الفردية ، يمكن استخدام أدوية أخرى لعلاج هشاشة العظام ، مثل الهرمونات الجنسية الأنثوية أو الكالسيتونين.
إدارة الألم
يمكن للطبيب أن يبدأ علاجًا مناسبًا للألم المصاحب لهشاشة العظام. غالبًا ما تستخدم مسكنات الألم من مجموعة العقاقير غير الستيرويدية المضادة للالتهابات (NSAIDs) مثل الإيبوبروفين أو حمض أسيتيل الساليسيليك (ASA) أو الديكلوفيناك. إذا كان الألم شديدًا ، فقد يصف الطبيب أيضًا ما يسمى بالمواد الأفيونية. في بعض الحالات ، تكون الأدوية الأخرى مفيدة مثل مرخيات العضلات.
غالبًا ما تساعد تدابير العلاج الطبيعي في علاج آلام هشاشة العظام. وتشمل هذه ، على سبيل المثال ، العلاجات الباردة أو الحرارية أو التدليك أو الوخز بالإبر. في بعض المرضى ، يمكن تخفيف الأعراض بشكل كافٍ. بالنسبة للآخرين ، يمكن أن تكون العلاجات الفيزيائية مكملة لعلاج مسكنات الآلام.
في حالة الألم المطول نتيجة كسور العمود الفقري ، يمكن للطبيب أيضًا أن يصف للمريض مشدًا شبه مرن.
الجراحة
في حالة تمزق الجسم الفقري ، يمكن أن يكون الإجراء الجراحي مفيدًا. فيما يعرف برأب العمود الفقري ، يقوم الجراح بوضع مادة إسمنتية على الجسم الفقري المكسور. استقر هذا نتيجة لذلك. في رأب الحدبة ، يتم توسيع الجسم الفقري لأول مرة ببالون صغير. هذا يمكن أن يقوِّم العظام قليلاً ويسهل أيضًا إدخال الأسمنت.
تتطلب كسور العظام الأخرى الناتجة عن هشاشة العظام أيضًا الجراحة في بعض الأحيان. على سبيل المثال ، يتلقى بعض المرضى مفصل ورك صناعي بعد كسر عنق عظم الفخذ.
مزيد من النصائح حول علاج هشاشة العظام
- تجنب النحافة.
- تجنب النيكوتين والكحول.
- انتبه إلى السلوك الودود في الحياة اليومية (على سبيل المثال ، وضع الجلوس المستقيم ، والتغيير المنتظم لوضعية الجلوس ، وعدم حمل الأحمال الثقيلة ، وعدم الانحناء عند القيام بالأعمال المنزلية ، واستبدال المراتب المترهلة).
من المفيد أيضًا الانضمام إلى مجموعة دعم لمرضى هشاشة العظام. تقدم هذه المجموعات المشورة والمساعدة والتبادل مع المرضى الآخرين. استفد من هذا العرض إذا أتيحت لك الفرصة!
هشاشة العظام: مسار المرض والتشخيص
لم يتم علاج هشاشة العظام بعد. من الأهمية بمكان التعرف عليهم ومعاملتهم في أقرب وقت ممكن. لأنه بدون علاج ، يتطور مرض هشاشة العظام أكثر فأكثر. يعاني المرضى بشكل متزايد من آلام العظام (مثل آلام الظهر أو الرقبة). تزداد الكسور. يجد الكثير من الناس صعوبة في التعافي من الكسور الشديدة ، خاصة في سن الشيخوخة.
يخشى كسر عنق الفخذ بشكل خاص. يمكن أن يؤدي إلى مضاعفات خطيرة وأمراض ثانوية مثل اضطرابات التئام الجروح والنزيف. تنطوي العملية الضرورية (مثل استخدام مفصل الورك الاصطناعي) على مخاطر إضافية للمصابين. لا يستطيع العديد من المرضى الأكبر سنًا الانتقال إلا إلى مدى محدود بعد ذلك أو حتى أن يصبحوا دور رعاية المسنين. يموت حوالي 10 إلى 20 بالمائة من جميع المرضى الذين يعانون من كسر في عنق الفخذ بسبب أمراض ثانوية أو مخاطر الجراحة.
هشاشة العظام: الوقاية
يجب على أي شخص يريد الوقاية من هشاشة العظام تقليل عوامل الخطر المعروفة. وتشمل هذه ، على سبيل المثال ، قلة ممارسة الرياضة ونقص الكالسيوم وفيتامين د وإليك أهم النصائح:
- تناول نظامًا غذائيًا غنيًا بالكالسيوم مع منتجات الألبان والمياه الغنية بالكالسيوم. يجب أن يستهلك البالغون 1000 إلى 1500 ملليجرام من الكالسيوم يوميًا.
- تناول الأطعمة التي تحتوي على نسبة عالية من فيتامين د ، مثل الأسماك عالية الدهون (مثل الرنجة) وزيت السمك وصفار البيض بشكل منتظم.
- تعريض وجهك ويديك (وإن أمكن ، أجزاء أخرى مكشوفة من الجسم) لأشعة الشمس بانتظام: من خمس إلى 15 دقيقة يوميًا في الصيف ، وعشر إلى 25 دقيقة يوميًا في الربيع والخريف. ثم يمكن للجسم تغطية جزء كبير من احتياجاته من فيتامين (د) عن طريق إنتاج الفيتامين نفسه.
- تجنب الأطعمة التي تحتوي على نسبة عالية من الفوسفات. تمنع امتصاص الكالسيوم في الأمعاء وتعزز إطلاق الكالسيوم من العظام. منتجات اللحوم والنقانق والجبن المطبوخ ومشروبات الكولا ، على سبيل المثال ، غنية بالفوسفات.
- تجنب التبغ والكحول ، ولا تشرب الكثير من القهوة. هذه الأطعمة الفاخرة ضارة أيضًا بالعظام.
- من المكونات الأساسية الأخرى للوقاية من هشاشة العظام ممارسة التمارين الرياضية بانتظام. كن نشيطًا بدنيًا بشكل منتظم ، ويفضل أن يكون ذلك عدة مرات في الأسبوع. يقوي العظام.
معلومة اضافية
القواعد الارشادية:
- المبدأ التوجيهي "الوقاية والتشخيص والعلاج من هشاشة العظام" للمنظمة الجامعة للجمعيات العلمية لطب العظام الناطقة بالألمانية e.V.
مجموعات المساعدة الذاتية:
- مجموعات المساعدة الذاتية لترقق العظام Dachverband e.V: http://www.osd-ev.org/