التقزم
درست ريكاردا شوارتز الطب في فورتسبورغ ، حيث أكملت أيضًا الدكتوراه. بعد مجموعة واسعة من المهام في التدريب الطبي العملي (PJ) في فلنسبورغ وهامبورغ ونيوزيلندا ، تعمل الآن في طب الأشعة العصبية والأشعة في مستشفى توبنغن الجامعي.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.الودانة (خلل التنسج الغضروفي) هو الشكل الأكثر شيوعًا لقصر القامة. وهو مرض وراثي نادر يحدث فيه تقصير في عظام العضد والفخذ على وجه الخصوص. علاج اضطراب النمو ضروري فقط في حالة ظهور أعراض. متوسط العمر المتوقع لم يتغير. يمكنك هنا قراءة كل شيء عن الأعراض وخيارات العلاج للودانة.
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. س 77
الودانة: الوصف
يعد الودانة السبب الأكثر شيوعًا لما يسمى بقصر القامة (قصر القامة) ، ولكنه نادر جدًا بشكل عام. تختلف المعلومات الواردة في الأدبيات: ما بين ثلاثة إلى عشرة أشخاص من كل 100،000 شخص يعانون من الودانة. يمكن أن يحدث التغيير الجيني بشكل عفوي أو موروث من والد مريض. حتى قبل الولادة ، يمكن رؤية العلامات الأولى للمرض في الفحص بالموجات فوق الصوتية للطفل الذي لم يولد بعد.
اختبار جيني يثبت المرض بشكل موثوق. بصرف النظر عن التغيرات الجسدية المرئية ، لا يجب أن يسبب الودانة أي أعراض جسدية. بسبب تغير نمو العظام ، يمكن أن تتطور الأعراض التي تتطلب العلاج في مجرى الحياة.
الودانة: الأعراض
أكثر الأعراض التي يتم ملاحظتها عند الأشخاص المصابين بالودانة هو قصر القامة. يبلغ متوسط طول النساء المصابات ما بين 112 و 138 سم ، والرجال بين 118 و 143 سم. يتم تقصير الذراعين والفخذين على وجه الخصوص. من ناحية أخرى ، لا يتغير الجذع عادة ، بحيث يمكن للأشخاص المصابين بالودانة الجلوس على ارتفاع طبيعي تقريبًا. نظرًا لأن بعض العظام فقط تنمو بشكل محدود ، فإن نسب الجسم تتغير (قصر القامة غير المتناسب). يمكن أن تحدث التغييرات التالية:
- رأس كبير (استسقاء الرأس أو استسقاء الرأس)
- عالي الجبهة
- وجه الضيق
- عظم أنف صغير مع جسر أنف غارق
- رقبة قصيرة
- الذراعين القصير بدون تمديد كامل في المرفقين
- أصابع قصيرة
- يد رمح ثلاثي الشعب: زيادة المسافة بين البنصر والإصبع الصغير
- أفخاذ قصيرة
- "تقوس الساقين" (وضع التقوس في الركبة)
- جوفاء الظهر (فرط تنسج العمود الفقري القطني)
- طيات الجلد
يمكن أن تؤدي هذه التغيرات الواضحة في النمو إلى مزيد من أعراض الودانة. غالبًا ما يعاني المصابون من انتفاخ في البطن ، ومشية متمايلة (خطوات قصيرة مع اهتزاز الجزء العلوي من الجسم) ، وآلام في الظهر ، وآلام في الركبة والورك ، وغالبًا التهاب الأذن الوسطى والجيوب الأنفية (بسبب التغيرات في تشريح الأذنين والأنف و حلق). إذا كان العمود الفقري مصابًا بضعف شديد ، يمكن أن تحدث أعراض الشلل بسبب الضغط على الأعصاب في القناة الفقرية (القناة الشوكية).
بالإضافة إلى ذلك ، غالبًا ما يكون هناك انخفاض في ضغط الدم (انخفاض ضغط الدم) وانخفاض توتر العضلات بشكل عام (توتر العضلات). يعاني الرضع المصابون بالودانة من فترات توقف أكثر في التنفس (انقطاع النفس). يتأخر النمو الحركي عند الأطفال الصغار. لا يتم تغيير الذكاء ولا متوسط العمر المتوقع في الأشخاص المصابين بالودانة.
الودانة: الأسباب وعوامل الخطر
مصطلح achondroplasia يأتي من اليونانية ويعني "تشكيل الغضروف المفقود". في حالة الودانة ، يتم تغيير نقطة في جين النمو FGFR-3 (مستقبل عامل النمو الليفي الورمي) مرضيًا (طفرة نقطية). نتيجة لذلك ، تتلقى الخلايا الغضروفية إشارات نمو غير صحيحة. عادة ، يتشكل الغضروف أولاً في منطقة النمو ثم يتحول إلى عظم.
في الأشخاص المصابين بالودانة ، تتعظم خلايا الغضروف في بعض العظام مبكرًا جدًا. نتيجة لذلك ، تنمو العظام المصابة بشكل أبطأ وتبقى أقصر. يتأثر الجزء العلوي من الذراع والفخذ بشكل خاص. في أسفل الساق ، يتم تقصير عظم الساق (القصبة) مقارنةً بالشظية (الخارجية) (الشظية). تنحني الأرجل للخارج ("أرجل مقوسة" ، وضع التقوس).
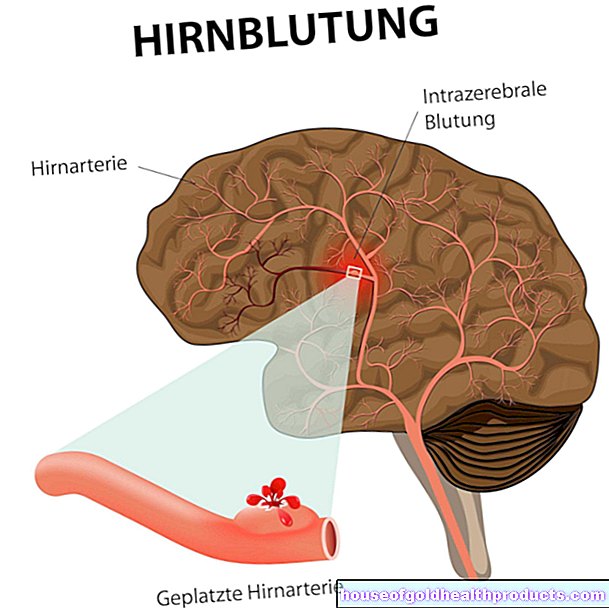
كما أن العمود الفقري لا ينمو بشكل متساوٍ. نتيجة لذلك ، يكون العمود الفقري الصدري أكثر انحناءًا للأمام (الحداب الصدري القطني) والعمود الفقري القطني أكثر انحناءًا للخلف (الظهر المجوف ، فرط التنسج القطني العجزي). تضيق القناة الشوكية (تضيق القناة الشوكية) ويمكن أن تؤثر على الأعصاب. نظرًا لأن الممر من الدماغ إلى النخاع الشوكي غالبًا ما يكون ضيقًا ، لا يمكن للسائل العصبي (الخمور) أن يدور بين الرأس والعمود الفقري كالمعتاد. ثم يتراكم في الرأس ويمكن أن يؤدي إلى رأس كبير من الماء (استسقاء الرأس).
غالبًا ما يرتبط النمو غير المتناسب للرأس بقناة أذن صغيرة ولوزتين كبيرتين (اللحمية). الأذن الوسطى والجيوب الأنفية أقل تهوية وأكثر عرضة للعدوى. الودانة: الوراثة
في حوالي 80 في المائة من الأشخاص المصابين بالودانة ، يحدث المرض بسبب طفرة نقطية جديدة (عفوية) في الخلايا الجرثومية للوالدين. لذلك فإن الوالدين أنفسهم يتمتعون بصحة جيدة. يتغير جين النمو FGFR-3 في مكان واحد فقط مقارنة بالجين السليم.
يمكن أن يحدث هذا الخلل في الحمض النووي (الحمض النووي الريبي منقوص الأكسجين) تلقائيًا في جينوم الأم أو الأب. مع زيادة عمر الأب ، يزداد خطر حدوث مثل هذه الطفرة الجديدة. من المستبعد جدًا (أقل من واحد بالمائة) أن الآباء الأصحاء سينجبون أطفالًا متعددين مصابين بالودانة.
في الـ 20 بالمائة المتبقية ، الودانة هي وراثة سائدة وراثية. ينقل الشخص المصاب الجين المتغير مرضيًا إلى طفله مع احتمال بنسبة 50 في المائة. إذا كان هناك والد واحد مريض ، فإن ثلاثة من كل أربعة أطفال يتمتعون بصحة جيدة إحصائيًا وواحد يعاني أيضًا من الودانة. إذا كان كل من الأم والأب مصابين بالودانة ، فإن فرصة إنجاب طفل سليم هي 25 بالمائة ولطفل مصاب بالودانة 50 بالمائة. الأطفال الذين يرثون الجين المصاب من كلا الوالدين (25 في المائة) غير قادرين على البقاء.
الودانة: الفحوصات والتشخيص
الاتصال الصحيح للودانة هو متخصص في علم الوراثة البشرية. وهو متخصص في الأمراض الوراثية ، ويمكنه تشخيص الودانة ، وبدء الفحوصات الوقائية اللازمة وإحالتك إلى متخصصين آخرين في حالة وجود شكاوى. يمكنه أيضًا تقديم المشورة لك بشأن تنظيم الأسرة. بعض أطباء الأطفال وأطباء أمراض النساء متخصصون أيضًا في الأمراض الوراثية. قد يسألك الطبيب الأسئلة التالية:
- هل يوجد أي شخص في عائلتك مصاب بالودانة؟
- هل يوجد أفراد في عائلة شريكك مصاب بالودانة؟
- هل لديك أطفال بالفعل؟ هل هذه صحية؟
- هل (كذلك) ترغب في إنجاب الأطفال؟
- هل تشعر بالألم؟
- هل أجريت بالفعل عملية جراحية على عظامك؟
- هل تعاني من نزلات البرد أو التهابات في الأذنين والجيوب الأنفية؟
يتم تشخيص الودانة في مرحلة الطفولة. في كثير من الأحيان ، يمكنك بالفعل اكتشاف تقصير الفخذ في الموجات فوق الصوتية للحمل في الأسبوع الرابع والعشرين من الحمل. يبلغ متوسط طول الأطفال الرضع 47 سم عند ولادتهم في التاريخ المحسوب ، أي أصغر قليلاً من الأطفال الأصحاء. لا يمكن إثبات المرض إلا على وجه اليقين من خلال الاختبار الجيني. للقيام بذلك ، يتم فحص الحمض النووي من عينة الدم. قد يستغرق الأمر ما بين أسبوعين وستة أسابيع قبل ظهور النتيجة ويمكن اكتشاف الطفرة.
إذا تم تأكيد الشك في الإصابة بالودانة ، فيجب إجراء التصوير بالرنين المغناطيسي (MRI) للرأس والرقبة بانتظام في مرحلة الطفولة. يمكن استخدام هذا لتحديد ما إذا كانت القناة الدماغية بين الرأس والرقبة واسعة بما فيه الكفاية أو ما إذا كانت الجراحة ضرورية. بالإضافة إلى ذلك ، يتم تسجيل نمو الجسم وفحص وضع الساقين والعمود الفقري. في حالة حدوث أعراض مثل الألم أو الالتهاب المتكرر ، يتم أيضًا رعاية المصابين من قبل جراح العظام أو طبيب الأذن والأنف والحنجرة.
الودانة: العلاج
لا يلزم بالضرورة علاج الودانة. إذا لم تكن هناك أعراض ، فإن الفحوصات المنتظمة كافية. لا يمكن تغيير حجم الجسم إلا من خلال الجراحة. تحضيرات هرمون النمو بشكل ضئيل فقط ولا تحسن النمو بشكل موثوق. يتم إجراء المزيد من العلاجات فقط في حالة وجود الأعراض.
قدم صناعى
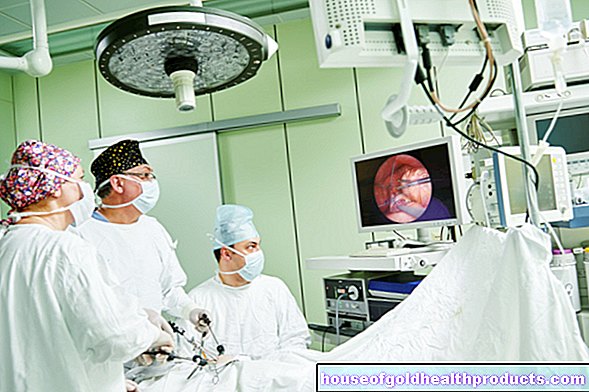
يجب النظر بعناية في إطالة الساق الجراحية حيث يمكن أن تحدث مضاعفات كبيرة. إذا كان هناك اختلال كبير في محاذاة الساق ، فيمكن تصحيح ذلك من خلال عملية جراحية. الطريقة المستخدمة تسمى إلهاء الكالس. يتم قطع العظام وتثبيتها في عملية واحدة. اعتمادًا على موضع الساق ، يمكن توصيل إطار معدني على شكل حلقة متصل خارجيًا (مثبت حلقة) أو مثبت أحادي الجانب (أحادي الجانب) بالعظم. يمكن أيضًا إدخال مسمار في تجويف النخاع العظمي (مسمار التمديد داخل النخاع).
مع جميع الأجهزة ، يتم إبعاد قطع العظام التي تم قطعها عن بعضها ببطء بعد أسبوع واحد (إلهاء). يتكون العظم الجديد (الكالس) بين طرفي العظام ، ويستغرق ظهور سنتيمتر واحد من العظام الهيكلية والصلبة حوالي شهر.تنمو الأعصاب والأوعية الدموية مع هذا الإجراء. من ناحية أخرى ، يمكن أن تطول العضلات والأوتار إلى حد محدود. على الرغم من العلاج الطبيعي ، يمكن إطالة الساق بحد أقصى 30 سم. قد يستغرق هذا العلاج أكثر من عامين ، وبالتالي لا يمكن تبريره أخلاقياً إلا في مرحلة البلوغ.
استقرار العمود الفقري
في حالة حدوث قيود على الحركة أو شلل أو ألم شديد بسبب تضيق القناة الشوكية ، يجب تخفيف الأعصاب المحاصرة مرة أخرى. للقيام بذلك ، يمكن تثبيت العمود الفقري باللوحات والبراغي. عادة ما ترتبط مثل هذه العملية بالحركة المقيدة. إذا تعذر تصريف مياه الأعصاب من الرأس بشكل كافٍ ، فيمكن تصريفها في البطن عبر قناة مصطنعة. هذا يتطلب أيضًا إجراءً جراحيًا.
عمليات الأذن والأنف والحنجرة
يتم التعامل مع التهابات الأذن الوسطى أو الجيوب الأنفية الشائعة كما هو الحال مع الأشخاص غير المصابين بالودانة. في حالة تكرار حدوثها ، يمكن تحسين تهوية كلا العضوين جراحيًا. يتم إجراء هذه العمليات الجراحية تمامًا كما هو الحال مع الأشخاص الأصحاء الذين يعانون من التهابات الأذن الوسطى والجيوب الأنفية المتكررة.
الودانة: مسار المرض والتشخيص
يمكن أن يؤدي نمو العظام المتغير إلى قيود صحية مثل نزلات البرد المتكررة وضعف الوضعية والألم ورأس الماء والشلل. إذا تم تحديد هذه المشاكل في وقت مبكر من خلال الفحوصات الطبية الوقائية ، فيمكن علاجها بشكل فعال. يمكن أن ينتقل المرض الوراثي إلى الأطفال ، لذلك يوصى بالاستشارة الوراثية لتنظيم الأسرة. يتمتع الأشخاص المصابون بالودانة بذكاء طبيعي وعمر متوقع طبيعي.
كذا: طب السفر الإسعافات الأولية جلد