مرض هيرشسبرونج
درست أستريد ليتنر الطب البيطري في فيينا. بعد عشر سنوات في الممارسة البيطرية وولادة ابنتها ، تحولت - بالصدفة - إلى الصحافة الطبية. سرعان ما أصبح واضحًا أن اهتمامها بالموضوعات الطبية وحبها للكتابة كانا مزيجًا مثاليًا بالنسبة لها. تعيش أستريد لايتنر مع ابنتها وكلب وقطة في فيينا والنمسا العليا.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.مرض هيرشسبرونج هو مرض خلقي حيث تفتقد الخلايا العصبية في القسم الأخير من القولون. غالبًا ما يعاني الأشخاص المصابون من إمساك دائم حتى انسداد الأمعاء منذ الولادة. في معظم الحالات ، تكون الجراحة ضرورية. اقرأ كل ما تحتاج لمعرفته حول تشخيص وأعراض وعلاج "تضخم القولون الخلقي" هنا!
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. س 43

لمحة موجزة
- ما هو مرض هيرشسبرونج؟: تشوه خلقي في الجزء السفلي من الأمعاء الغليظة
- الإنذار: مع العلاج في الوقت المناسب والفحوصات المنتظمة ، يكون التشخيص جيدًا.
- الأعراض: غثيان ، قيء ، انتفاخ ، تأخر أو غياب مرور البراز الأول عند الوليد ("Kindspech") ، إمساك ، انسداد معوي ، ألم في البطن
- الأسباب: قلة الخلايا العصبية في القسم الأخير من القولون
- عوامل الخطر: التثلث الصبغي 21 (أو عيوب الكروموسومات النادرة الأخرى) ، الاستعداد الوراثي
- التشخيص: الأعراض النموذجية ، الفحص البدني ، الأشعة السينية ، الموجات فوق الصوتية ، قياس الضغط في المستقيم ، الخزعة ، الفحص الجيني
- العلاج: في معظم الحالات تكون الجراحة ضرورية.
- الوقاية: مرض هيرشسبرونج مرض خلقي ، والوقاية منه غير ممكنة.
ما هو مرض هيرشسبرونج؟
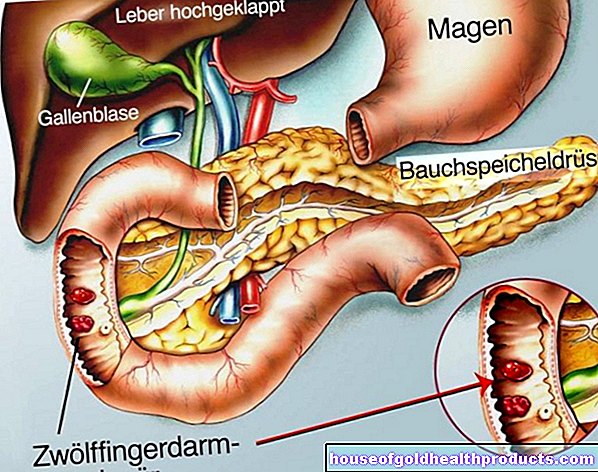
مرض هيرشسبرونج (MH) ، المعروف أيضًا باسم تضخم القولون الخلقي ، هو تشوه خلقي يصيب القسم الأخير من الأمعاء الغليظة والعضلة العاصرة الداخلية في فتحة الشرج. الخلايا العصبية التي تتحكم عادة في عضلات الأمعاء مفقودة في هذه النقاط. تضمن عضلات الأمعاء نقل محتويات الأمعاء بشكل أكبر نحو المستقيم. للقيام بذلك ، تنقبض العضلات بطريقة تشبه الموجة وبالتالي تدفع محتويات الأمعاء أكثر. يطلق الأطباء على هذه العملية التمعج.
في مرضى MH ، يكون التمعج مضطربًا بسبب نقص الخلايا العصبية. يتم تضييق المكان الذي تكون فيه الأعصاب مفقودة بشكل دائم (تضيق وظيفي). اعتمادًا على حجم الجزء المصاب من الأمعاء ، لا يتم نقل محتويات الأمعاء أكثر أو بكميات صغيرة جدًا فقط.
يتراكم البراز بشكل متزايد أمام النقطة الضيقة ويوسع قسم الأمعاء أمامه. يُعرف هذا التوسع الكبير في الأمعاء الغليظة أيضًا باسم تضخم القولون. نظرًا لأنه مرض خلقي ، يتحدث الأطباء أيضًا عن "تضخم القولون الخلقي" أو "تضخم القولون الخلقي". يعود اسم مرض Hirschsprung إلى طبيب الأطفال Harald Hirschsprung ، الذي وصف المرض لأول مرة في عام 1888.
إذا لم تفرغ الأمعاء تمامًا ، يتراكم المزيد والمزيد من البراز. في الجزء المملوء بالبراز من الأمعاء ، قد يحدث التهاب (التهاب الأمعاء والقولون) ، وفي أسوأ الحالات انسداد معوي. إذا تركت دون علاج ، فإن هذا يؤدي في النهاية إلى تسمم الدم (تعفن الدم) أو إلى نمو جرثومي مفرط يهدد الحياة في الأمعاء الغليظة (تضخم القولون السام).
تختلف مدة بقاء الجزء المصاب من الأمعاء في مرض هيرشسبرونج من مريض لآخر. ومع ذلك ، فمن المعتاد أن نقص الخلايا العصبية يبدأ دائمًا في فتحة الشرج ويمتد صعودًا إلى درجات مختلفة في الأمعاء. نظرًا لتأثر فتحة الشرج أيضًا ، تفتقر العضلة العاصرة الداخلية إلى القدرة على الاسترخاء ، مما يجعل التبرز أكثر صعوبة. يُشار أيضًا إلى الجزء غير العامل من الأمعاء على أنه جزء خالٍ من الخلايا العصبية (aganglionic) ، وهذا هو السبب في أن الأطباء يتحدثون أيضًا عن داء العقيدات.
تردد
يعد مرض هيرشسبرونج أحد الأمراض النادرة. حوالي واحد من كل 5000 طفل يولدون معه كل عام. الأولاد أكثر عرضة للإصابة بحوالي أربع مرات من الفتيات.
نص البدء (إعلان تشويقي): مرض هيرشسبرونغ هو مرض خلقي تفتقد فيه الخلايا العصبية في القسم الأخير من القولون. غالبًا ما يعاني الأشخاص المصابون من إمساك دائم حتى انسداد الأمعاء منذ الولادة. في معظم الحالات ، تكون الجراحة ضرورية. اقرأ كل ما تحتاج لمعرفته حول تشخيص وأعراض وعلاج "تضخم القولون الخلقي" هنا!
ما هو متوسط العمر المتوقع لمرضى MH؟
إذا تم علاج مرض هيرشسبرونج في الوقت المناسب ، يكون التشخيص جيدًا ولا يتم تقييد متوسط العمر المتوقع. ومع ذلك ، يتطلب المرض رعاية متابعة طويلة الأمد وفحوصات منتظمة مدى الحياة - حتى بعد إجراء عملية ناجحة. في معظم الحالات ، يمكن للجراحة استعادة وظيفة الأمعاء تمامًا.
أعراض
تعتمد الأعراض التي تحدث على حجم الجزء المصاب من الأمعاء وعدد الخلايا العصبية المفقودة. في معظم الحالات ، تظهر الأعراض النموذجية في الأيام القليلة الأولى من الحياة.
الأعراض النموذجية عند الأطفال هي:
العِقْي ("Kindspech") هو البراز الأول في المولود الجديد. إنها ليست حركة أمعاء كلاسيكية ، ولكنها عبارة عن تراكم للجلد وخلايا الأغشية المخاطية والعصائر الهضمية والسائل الأمنيوسي المبتلع. عادة ما يكون العقي أسود مخضر وعديم الرائحة ويتم إفرازه خلال اليومين الأولين من الحياة.
إذا لم يختفي العقي بعد اليوم الثاني ، فقد يكون مرض هيرشسبرونغ. في الأطفال حديثي الولادة ، يمكن أن يشير أيضًا البطن السميك والمنتفخ بشكل ملحوظ إلى MH.
الأعراض النموذجية عند الأطفال هي:
إذا تأثر جزء قصير فقط من الأمعاء ، فقد لا يلاحظ الوالدان التشوه على الفور. غالبًا ما تكون حركات الأمعاء المتغيرة ملحوظة فقط بعد فترة الرضاعة الطبيعية. السبب: طالما أن الأطفال يرضعون رضاعة طبيعية ، فإن برازهم يكون رقيقًا نسبيًا وبالتالي يسهل نقله. أحيانًا لا يكون انقباض الأمعاء ملحوظًا. لا تظهر المشاكل إلا عند تغيير الطعام. يمكن أن يصاب الأطفال المصابون بالأعراض والحالات التالية:
- براز صلب أو معجون (عجيني) ، وأحيانًا سائل أيضًا
- إمساك مستمر ، حركة الأمعاء فقط كل يومين إلى ثلاثة أيام
- لا يمكن تفريغ البراز إلا بوسائل مساعدة (حقنة شرجية أو إدخال أصابع أو مقياس حرارة)
- رائحة البراز سيئة للغاية
- آلام في المعدة
- القيء
- رفض الأكل
- حالة عامة سيئة
الأسباب وعوامل الخطر
سبب مرض هيرشسبرونج هو أن الخلايا العصبية مفقودة في الأمعاء الغليظة. يتم نقل محتويات الأمعاء بصعوبة أو لم تعد تنتقل إلى المناطق المصابة وتتراكم. اعتمادًا على عدد الخلايا العصبية المفقودة ، تتأثر أجزاء من الأمعاء الغليظة ذات أطوال مختلفة.
الأسباب
سبب نقص الخلايا العصبية هو اضطراب في النمو الجنيني بين الأسبوع الرابع والثاني عشر من الحمل. كيف يحدث هذا ليس واضحًا تمامًا. يفترض الأطباء أن عدة عوامل تلعب دورًا:
- الأسباب الجينية: مرض هيرشسبرونج هو مرض يحدث في العائلات. خطر إنجاب طفل مصاب بـ MH بعد إنجاب طفل آخر مصاب بالمرض نفسه هو أربعة بالمائة. في الأساس ، كلما طالت مدة بقاء قطعة الأمعاء الخالية من الخلايا العصبية ، زاد خطر انتقال التشوه إلى نسلها.
- انخفاض تدفق الدم إلى الجنين
- الالتهابات الفيروسية في الرحم
- اضطراب النضج
عوامل الخطر
يحدث داء هيرشسبرونج في أغلب الأحيان كمرض مستقل. ومع ذلك ، فإن الأطفال المولودين بالتثلث الصبغي 21 ("متلازمة داون") لديهم مخاطر متزايدة للإصابة بمرض هيرشسبرونغ: يرتبط حوالي ثلث مرضى MH بالتثلث الصبغي 21 أو أمراض وراثية أخرى مثل متلازمة Undine أو متلازمة شاه واردنبورغ أو متلازمة موات ويلسون .
تشخبص
في معظم الحالات ، تظهر الأعراض الأولى في سن الرضاعة. طبيب الأطفال هو نقطة الاتصال الأولى في حالة الاشتباه في MH. يعطي التاريخ الطبي والأعراض النموذجية المؤشرات الأولى لمرض تضخم القولون الخلقي. يؤكد طبيب الأطفال التشخيص بإجراء مزيد من الفحوصات:
الفحص البدني: يشعر الطبيب أولاً بالمعدة ويهتم بالتغيرات النموذجية مثل انتفاخ المعدة أو كرات البراز الصلبة المحسوسة. ثم يقوم بإجراء فحص "إصبع المستقيم": يقوم بفحص فتحة الشرج والمستقيم بإصبعه. يمكن أن يكون المستقيم الضيق الذي لا يحتوي على البراز علامة على مرض هيرشسبرونغ. تشير أصوات الأمعاء المسموعة بوضوح أيضًا إلى مرض الأمعاء.
الفحص بالموجات فوق الصوتية: يتيح فحص البطن باستخدام الموجات فوق الصوتية للطبيب اكتشاف اتساع أو حشو قوي للأمعاء بالبراز. يمكنه أيضًا معرفة ما إذا كانت الأمعاء تتحرك (التمعج المعوي).
الفحص بالأشعة السينية للأمعاء الغليظة (تصوير القولون بالأشعة السينية): لمعرفة ما إذا كانت الأمعاء تضيق في منطقة معينة ، يقوم الطبيب بحقن وسيط تباين في الأمعاء من خلال أنبوب رفيع. إذا تم العثور على انقباضات على شكل قمع في الأشعة السينية ، فهذا مؤشر على مرض هيرشسبرونج.
إزالة الأنسجة من جدار الأمعاء (خزعة): من الأسبوع السادس من العمر ، يمكن إجراء تنظير القولون مع إزالة الأنسجة المتزامنة (خزعة). للقيام بذلك ، يأخذ الطبيب عينة نسيج من جدار الأمعاء ويستخدم مجهرًا واختبارات خاصة لفحص ما إذا كانت الخلايا العصبية موجودة أم لا. يتم التشخيص في حالة عدم وجود (أو عدد قليل جدًا) من الخلايا العصبية في جدار الأمعاء.
قياس ضغط المستقيم (قياس ضغط المستقيم): خلال هذا الفحص ، يتحقق الطبيب مما إذا كان هناك تمعج وما إذا كانت المصرات الشرجية تعمل أم لا. في حالة MH ، يتقلص جدار الأمعاء مثل التشنج ، وتغلق عضلات العضلة العاصرة بإحكام. هام: قياس ضغط المستقيم له أهمية محدودة فقط للرضع والأطفال ، حيث تتطلب طريقة الفحص هذه تعاون المريض.
التشخيص الجيني الجزيئي: يتأثر حوالي ثلث مرضى MH بالتثلث الصبغي 21 (أو عيوب الكروموسومات النادرة الأخرى). يمكن تحديد هذه باستخدام الطرق الوراثية الجزيئية (اختبارات الدم) ، ولكن ليس التغييرات الجينية التي تؤدي إلى MH. اعتبارًا من اليوم ، لم يتم استكشافها بالكامل بعد.
علاج او معاملة
في معظم حالات مرض تضخم القولون الخلقي ، تكون الجراحة ضرورية. يعتمد وقت تنفيذ الإجراء في المقام الأول على الحالة العامة للمريض.
جراحة فورية إذا كانت الحالة العامة جيدة
عادة ما يتم إجراء عمليات جراحية لمرضى MH قريبًا حتى لا تحدث مضاعفات مثل انسداد الأمعاء. أثناء العملية ، يقوم الجراح بإزالة الجزء المصاب من الأمعاء وبالتالي يزيل الانقباض أيضًا ، بحيث تصبح حركة الأمعاء الطبيعية ممكنة مرة أخرى. يقوم الجراح بإجراء العملية إما من خلال فتحة الشرج أو من خلال تجويف البطن.
الجسر يصل إلى العملية إذا كانت الحالة العامة سيئة
إذا كانت الحالة العامة سيئة (المولود الضعيف) أو إذا حدثت بالفعل مضاعفات مثل تسمم الدم (تعفن الدم) ، فقد يكون من الضروري الانتظار بعض الوقت قبل العملية. في هذه الحالات ، يقوم الطبيب بإزالة البراز بانتظام حتى العملية عن طريق شطف الأمعاء (حقنة شرجية) أو عن طريق توسيع قسم الأمعاء بأدوات خاصة.
في بعض الأحيان يكون من الضروري إنشاء فتحة شرج اصطناعية (فغرة) بشكل مؤقت قبل العملية الفعلية.
بعد العملية
يستغرق التئام الجرح الجراحي في الأمعاء بضعة أسابيع ولكي تعمل الأمعاء الغليظة بشكل طبيعي مرة أخرى. خلال هذا الوقت ، يجب على آباء الأطفال المصابين ملاحظة النقاط التالية:
- كثرة التبرز: يعاني العديد من الأطفال من حركات أمعاء متكررة جدًا (من 5 إلى 30 مرة) بعد العملية. يمكن أن يتفاعل الجلد بحساسية شديدة مع هذا. حتى لا يتألم الجزء السفلي ، يُنصح بالعناية الجيدة بالجلد (خاصة في منطقة الحفاضات).
- الأدوية: في الأسابيع القليلة الأولى بعد العملية ، يتم إعطاء الأطفال أدوية تؤثر على تماسك البراز. من المهم أن يأخذ الأطفال المصابون الدواء بانتظام.
- منع الندبات: بعد العملية ، من الضروري توسيع الموقع الجراحي في الأمعاء حتى لا يترك ندبة وبالتالي يضيق مرة أخرى. يتم ذلك باستخدام دبابيس خاصة تعمل على شد الأنسجة.
- إذا تم إنشاء فتحة الشرج الاصطناعية ، فسيتم إزالتها مرة أخرى بعد ثلاثة إلى أربعة أسابيع.
يحول دون
نظرًا لأن مرض تضخم القولون الخلقي مرض خلقي ، فلا توجد إجراءات للوقاية من المرض.
كذا: تغذية قدم صحية نظام الاعضاء





.jpg)