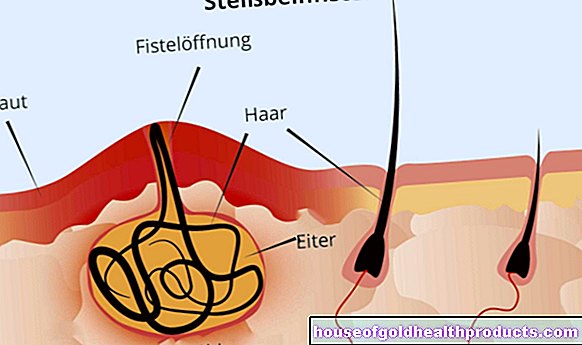
ورم عنق الرحم داخل الظهارة (CIN)
درست أستريد ليتنر الطب البيطري في فيينا. بعد عشر سنوات في الممارسة البيطرية وولادة ابنتها ، تحولت - بالصدفة - إلى الصحافة الطبية. سرعان ما أصبح واضحًا أن اهتمامها بالموضوعات الطبية وحبها للكتابة كانا مزيجًا مثاليًا بالنسبة لها. تعيش أستريد لايتنر مع ابنتها وكلب وقطة في فيينا والنمسا العليا.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.يشير الأطباء إلى التغيرات الخلوية في عنق الرحم على أنها أورام عنق الرحم داخل الظهارة (CIN). تعتبر مقدمة لسرطان عنق الرحم. يقوم الطبيب بتشخيص CIN عن طريق فحص عينة من نسيج عنق الرحم. اقرأ هنا ما إذا كان يمكن أن يتراجع CIN ومتى يكون العلاج ضروريًا.
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. N87
لمحة موجزة
- ما هو ورم عنق الرحم داخل الظهارة (CIN)؟ تغيرات الخلايا في عنق الرحم ، مقدمة لسرطان عنق الرحم
- بالطبع: يمكن أن تتراجع مرة أخرى. مع CIN I و II ، يمكن للمرء الانتظار ، مع CIN III يتم تنفيذ نفس العملية عادةً (المخروطية)
- الأعراض: لا يسبب CIN أي أعراض
- الأسباب: العدوى المزمنة بفيروسات الورم الحليمي البشري ، وخاصة الفيروسات عالية الخطورة من نوع HPV 16 و 18
- عوامل الخطر: التغيير المتكرر للشركاء الجنسيين ، العدوى المتزامنة بفيروس الهربس أو الكلاميديا ، التدخين ، نقص المناعة
- التشخيص: مسحة PAP ، الفحص المهبلي ، أخذ عينة من الأنسجة (خزعة) ، اختبار فيروس الورم الحليمي البشري
- العلاج: الفحوصات الدورية ، وربما الأدوية المضادة للالتهابات ، والجراحة (المخروطية)
- الوقاية: التطعيم ضد فيروس الورم الحليمي البشري ، فحوصات منتظمة من قبل طبيب أمراض النساء
ما هو ورم عنق الرحم داخل الظهارة (CIN)؟
CIN هو اختصار لـ "أورام عنق الرحم داخل الظهارة" (أورام عنق الرحم داخل الظهارة الإنجليزية). يستخدم الأطباء هذا المصطلح لوصف التغيرات السطحية في الخلايا في عنق الرحم ، والتي ، إذا تُركت دون علاج ، قد تتطور إلى سرطان عنق الرحم.
سبب التغيرات الخلوية هو عدوى مزمنة بفيروس الورم الحليمي البشري (HPV). إن فيروسات HP شائعة جدًا وستُصاب بها كل امرأة تقريبًا خلال حياتها. ينتقل عن طريق الاتصال الجنسي.
غالبًا ما تلتئم عدوى فيروس الورم الحليمي البشري من تلقاء نفسها. ومع ذلك ، إذا استمرت ، فإنها يمكن أن تلحق الضرر بخلايا الغشاء المخاطي في عنق الرحم. قد تتطور هذه في البداية إلى سلائف لسرطان عنق الرحم (الآفات السرطانية ، CIN) وبعد ذلك فقط إلى السرطان. سرطان عنق الرحم هو ثالث أكثر أنواع السرطانات شيوعًا بين النساء في جميع أنحاء العالم.
لا يعني تشخيص CIN تلقائيًا أنك ستصاب بالسرطان. بعض CINs تتراجع من تلقاء نفسها. تعتمد إمكانية وكيفية علاج CIN على مدى تغيرات الخلايا (خلل التنسج).
التفريق بين CIN 1 و 2 و 3
يصنف الأطباء أورام عنق الرحم داخل الظهارة إلى ثلاث درجات من الشدة:
- CIN I (CIN 1): خلل التنسج منخفض الدرجة
CIN I هي تغيرات طفيفة في الخلايا تلتئم من تلقاء نفسها في نصف النساء.
- CIN II (CIN 2): خلل التنسج المعتدل
يصف CIN II شكلاً معتدلًا من تغيير الخلية. يتم حلها من تلقاء نفسها في ثلث النساء المصابات.
- CIN III (CIN 3): خلل التنسج الشديد (سرطان الخلايا الحرشفية الغازية)
مع CIN III ، تكون تغييرات الخلية متقدمة بالفعل. التغييرات لا تزال مقصورة على طبقات الأنسجة العليا (سرطان في الموقع ، رابطة الدول المستقلة) ، ولكن يمكن أن تتحول إلى سرطان. نظرًا لأن CIN III يتم حله من تلقاء نفسه فقط في عدد قليل جدًا من النساء ، ينصح الأطباء عادةً بإجراء عملية جراحية على الفور إذا كان هذا هو الحال.
هل يمكن أن يتراجع CIN؟
إذا اكتشف الطبيب وجود ورم داخل عنق الرحم (خلل التنسج في عنق الرحم) ، فهذا لا يدعو للقلق. تتغير الخلية تنمو بشكل سطحي وقد تتراجع مرة أخرى في ظل ظروف معينة. يعتمد احتمال اختفاء CIN من تلقاء نفسه على مدى العدوى ومدتها. كقاعدة عامة ، كلما طالت مدة إصابتك بأنواع فيروس الورم الحليمي البشري عالية الخطورة (HPV 16 و 18) ، قل احتمال تراجعها وزادت احتمالية الإصابة بسرطان عنق الرحم.
يشفى CIN I تلقائيًا وبدون علاج في 60 بالمائة من الحالات. في 30 في المائة من الحالات ، تستمر التغييرات الخلوية. هنا يقوم الطبيب بفحص عنق الرحم مرة في السنة أثناء فحص أمراض النساء. 10 في المائة من جميع حالات CIN I تتطور إلى CIN III على مدار سنوات عديدة. إذا كان هناك CIN I ، يقوم الطبيب بفحص ما إذا كانت الخلية ستتراجع كل ثلاثة أشهر. إذا كان CIN I موجودًا لأكثر من عامين ، يوصي الأطباء بإجراء عملية (استئصال مخروطي).
مع CIN II ، يشفي 40 بالمائة من تلقاء نفسه في غضون عامين ، ويبقى 40 بالمائة أخرى وفي 20 بالمائة من الحالات يتطور CIN III. لا يحتاج CIN II إلى العلاج على الفور. ومع ذلك ، سيقوم الطبيب بإجراء اختبار PAP (الفحص المجهري للطاخة من عنق الرحم) وتنظير المهبل كل ثلاثة أشهر للتحقق من كيفية تطور CIN II. إذا لم تختف التغييرات الخلوية بعد عام ، يوصي الأطباء عادةً بإجراء عملية (تخدير).
إذا قام الطبيب بتشخيص CIN III ، فإن فرص تراجع تغيرات الخلايا تكون 33 بالمائة فقط. مع هذه النتيجة ، من المحتمل جدًا أن يتطور خلل التنسج إلى سرطان عنق الرحم. لذلك يوصي الأطباء بإجراء الجراحة فورًا في هذه المرحلة.
كيف تتعرف على CIN؟
عادة لا تسبب أورام عنق الرحم داخل الظهارة أعراضًا. لذلك لا يتم اكتشافها عادة إلا عن طريق الصدفة - كجزء من الفحص الطبي الوقائي السنوي في طبيب أمراض النساء.
غالبًا لا تسبب أمراض الجهاز التناسلي أعراضًا واضحة. لذلك يجب دائمًا أخذ الألم أو الحكة في المهبل أو النزيف (خارج فترة الحيض) على محمل الجد. اتصل بطبيب أمراض النساء الخاص بك إذا كان لديك أي تشوهات. يوضح السبب ويقرر ما إذا كان العلاج منطقيًا وأيها.
ما الذي يسبب ورم عنق الرحم داخل الظهارة؟
يتطور CIN من عدوى بفيروس الورم الحليمي البشري (HPV). إنه أكثر الأمراض المنقولة بفيروس الورم الحليمي البشري شيوعًا في العالم. تنتقل فيروسات HP التناسلية أثناء الجماع وتخترق الأغشية المخاطية.
تصاب معظم النساء بفيروس HP في حياتهن ، لكن القليل منهن يصبن منه. في 80٪ من الحالات ، تلتئم العدوى من تلقاء نفسها وبدون أعراض في غضون عام إلى عامين.
إذا فشل الجهاز المناعي في محاربة العدوى ، يمكن أن تتضرر الخلايا الموجودة في عنق الرحم بسبب عدوى فيروس الورم الحليمي البشري التي تتطور إلى سلائف السرطان. ومع ذلك ، يستغرق الأمر حوالي خمس إلى عشر سنوات حتى تتطور عدوى فيروس الورم الحليمي البشري المستمرة إلى سرطان.
عوامل الخطر عالية الخطورة من نوع فيروس HP
معظم حالات عدوى فيروس الورم الحليمي البشري غير ضارة ويتم مكافحتها بنجاح بواسطة جهاز المناعة. ومع ذلك ، فإن خطر الإصابة بالمرض يكون مرتفعًا بشكل خاص إذا استقر ما يسمى بفيروس الورم الحليمي البشري عالي الخطورة (HPV 16 و 18) على عنق الرحم. هذه هي أنواع الفيروسات التي يمكن أن تسبب السرطان هناك عن طريق تحفيز السلائف لسرطان عنق الرحم (محتمل التسرطن). ومع ذلك ، من الممكن أيضًا أن تلتئم العدوى بأنواع فيروس الورم الحليمي البشري عالية الخطورة مرة أخرى دون علاج.
عوامل الخطر الأخرى لعدوى فيروس الورم الحليمي البشري التناسلي
بالإضافة إلى الإصابة بالأنواع عالية الخطورة من فيروس الورم الحليمي البشري 16 و 18 ، هناك عوامل أخرى تزيد من خطر الإصابة بالسرطان CIN:
- تغيير الشركاء الجنسيين بشكل متكرر: تنتقل فيروسات HP بشكل أساسي أثناء الاتصال الجنسي. مع زيادة عدد الاتصالات الجنسية ، يزداد خطر الإصابة بعدوى فيروس الورم الحليمي البشري. الواقي الذكري يحمي فقط إلى حد محدود لأنه لا يغطي جميع مناطق الجلد التي تنتقل من خلالها الفيروسات.
- التدخين: لا يؤدي التدخين إلى الإصابة بالسرطان فحسب ، بل يؤدي أيضًا إلى الإصابة بفيروس الورم الحليمي البشري. يتراكم النيكوتين في الغشاء المخاطي لعنق الرحم وبالتالي يضعف وظيفته المناعية.
- الولادة في سن مبكرة: بالنسبة للأمهات ، يعتمد خطر الإصابة بالعدوى على العمر عند ولادة الطفل الأول وعدد الأطفال. لأنه مع الحمل ، يتغير الغشاء المخاطي في عنق الرحم ، مما يجعله أكثر عرضة للإصابة بالعدوى. المرأة التي أصبحت أماً في العشرين من عمرها معرضة لخطر أكبر من الأم التي أنجبت طفلها الأول في سن الخامسة والثلاثين.
- ضعف المناعة: الأشخاص الذين يعانون من نقص المناعة - مثل مرضى فيروس نقص المناعة البشرية أو المصابين بأمراض مزمنة - أقل قدرة على مقاومة العدوى من الأشخاص الأصحاء.
- العدوى بمسببات الأمراض الأخرى المنقولة جنسياً: الهربس أو عدوى الكلاميديا تعزز الإصابة بفيروس الورم الحليمي البشري.
- الاستخدام الفموي لوسائل منع الحمل: النساء اللواتي تناولن حبوب منع الحمل لأكثر من خمس سنوات أكثر عرضة للإصابة بعدوى فيروس الورم الحليمي البشري.
كيف يتم تشخيص CIN؟
لا تسبب التغيرات الخلوية في منطقة عنق الرحم أي أعراض ملحوظة. يفحص طبيب أمراض النساء بشكل روتيني ما إذا كانت هناك أي تغييرات من هذا القبيل أثناء الفحص الطبي الوقائي السنوي.
اختبار بابانيكولاو
من أجل تحديد التغيرات الخلوية في عنق الرحم ، يقوم الطبيب بإجراء ما يسمى باختبار PAP. يأخذ مسحة من منطقة عنق الرحم بقطعة قطن. ثم يتم فحص ذلك في معمل متخصص لمعرفة التغييرات في الخلايا.
ماذا تقول نتيجة اختبار PAP؟
PAP I: خلايا طبيعية وسليمة ، لا يوجد دليل على حدوث تغييرات ، الفحص التالي في غضون عام واحد
PAP II: تغييرات طفيفة في الخلايا (مثل التهاب غير ضار أو عدوى فطرية) ، لا اشتباه في وجود آفات سابقة للتسرطن أو سرطان ، الفحص التالي في غضون عام
PAP III: اكتشاف غير واضح ، التهاب أكثر وضوحًا أو تغيرات في الخلايا ، يلزم إجراء مزيد من التحقيقات
PAP IIID: توجد تغيرات في الخلايا (خلل التنسج) ، ولكن لا يوجد سرطان. هناك حاجة إلى مزيد من البحث.
PAP IV: هناك سرطان سرطاني أو سرطان في مراحله المبكرة. مزيد من التحقيقات ضرورية للتوضيح.
PAP V: الكشف عن الخلايا السرطانية الخبيثة ، السرطان مرجح جدا.
الإجراء يعتمد على نتائج PAP
مع PAP I و II ليست هناك حاجة لاتخاذ إجراء ، سيتم أخذ اللطاخة التالية أثناء الفحص الوقائي في غضون عام واحد. من PAP III وما بعده ، يلزم إجراء مزيد من الفحوصات مثل تنظير المهبل و / أو اختبار فيروس الورم الحليمي البشري.
تنظير المهبل
إذا كانت نتيجة اختبار PAP 3 أو أكثر ، فسيقوم الطبيب بإجراء فحص مهبلي (التنظير المهبلي). يستخدم مجهرًا خاصًا وكاميرا متصلة لفحص الغشاء المخاطي لعنق الرحم بحثًا عن التغييرات. في حالة وجود أي تشوهات ، يأخذ الطبيب عينات صغيرة من الأنسجة من عنق الرحم باستخدام ملقط صغير (خزعة). ثم يتم إرسالها إلى المختبر وفحصها مجهريًا.
يمكن أن يسبب إزالة عينات الأنسجة ألمًا طفيفًا ، ولكنه عادة ما يستغرق وقتًا قصيرًا فقط. قد يكون هناك نزيف خفيف حتى تلتئم الجروح الموجودة في عنق الرحم. لذلك فمن المستحسن استخدام الفوط اليومية في الأيام التالية.
اختبار فيروس الورم الحليمي البشري
يحدد اختبار فيروس الورم الحليمي البشري ما إذا كانت هناك إصابة بفيروس الورم الحليمي البشري. الإجراء مشابه لاختبار PAP: يقوم الطبيب بإزالة الخلايا من عنق الرحم بفرشاة.تجد بعض النساء أن الفحص غير مريح ومؤلِم قليلاً.
ثم يتم فحص الخلايا في المختبر. يتم تحديد ما إذا كانت هناك إصابة بفيروسات HP على الإطلاق وما هو نوع الفيروس:
- أنواع الفيروسات عالية الخطورة: بشكل رئيسي فيروس الورم الحليمي البشري 16 و 18 ، ولكن أيضًا فيروس الورم الحليمي البشري 31 و 33 و 35 و 39 و 45 و 51 و 52 و 56 و 58 و 59
- أنواع الفيروسات منخفضة الخطورة: بشكل رئيسي فيروس الورم الحليمي البشري 6 و 11 ، ولكن أيضًا فيروس الورم الحليمي البشري 40 و 42 و 43 و 44 و 54 و 61 و 62 و 70 و 71 و 72 و 74 و 81 و 83
يستخدم اختبار فيروس الورم الحليمي البشري أيضًا بعد التخدير. سيتحقق الطبيب من استمرار وجود الفيروس بعد العملية. إذا كان الأمر كذلك ، يزداد خطر تكرار التغييرات الخلوية.
كيف يتم علاج CIN؟
علاج CIN I.
CIN I يشفي من تلقاء نفسه في حوالي نصف النساء. إذا كانت هناك علامات التهاب ناجمة عن بكتيريا أو فطريات ، فسيقوم الطبيب بمعالجتها بالأدوية المناسبة. الفحص التالي لطبيب أمراض النساء سيجرى في غضون ستة أشهر. إذا كانت نتيجة اختبار فيروس الورم الحليمي البشري إيجابية ، فسيتم إجراء فحص مهبلي آخر ، وإذا لزم الأمر ، خزعة.
علاج CIN II
لا يحتاج CIN 2 إلى العلاج على الفور. كقاعدة عامة ، يكفي الانتظار وإجراء اختبار اللطاخة بعد ستة أشهر لمعرفة كيف تطورت الخلية. إذا كان CIN II لا يزال موجودًا بعد عامين ، يوصي الأطباء بالإزالة الجراحية للتغير (المخروطية).
علاج CIN III
في حالة CIN III ، أي سلائف السرطان المتقدمة ، يوصي الأطباء بالإزالة الفورية عن طريق المخروطية.
ما هو المخروط؟
باستخدام المخروط ، يقوم الطبيب بإزالة الأنسجة المريضة من عنق الرحم. يتم إجراء العملية تحت تأثير التخدير العام أو الموضعي. لإزالته ، يستخدم الطبيب حلقة تسخين كهربائية (LEEP conization) أو ليزر ويزيل قطعة من الأنسجة على شكل مخروطي من عنق الرحم. بالنسبة لمعظم النساء ، يؤدي التخدير إلى الشفاء التام.
قد يحدث نزيف خفيف بعد العملية ، لكنه عادة ما يكون أقل من فترة الحيض. في اليوم الثامن إلى اليوم العاشر ، عندما ترتخي القشرة ، قد يبدأ النزيف مرة أخرى.
الامتناع عن الجماع ، والحمامات والسدادات القطنية في أول ثلاثة إلى أربعة أسابيع بعد المخروط!
بعد استئصال المخروط ، يقوم الطبيب بفحص المريض مرة أخرى. يوفر اختبار PAP بالاشتراك مع اختبار فيروس الورم الحليمي البشري أمانًا جيدًا. التنظير المهبلي ضروري فقط إذا لم تتم إزالة CIN تمامًا و / أو كان اختبار فيروس الورم الحليمي البشري لا يزال إيجابيًا.
هل يمكنك منع CIN؟
تحدث أورام عنق الرحم داخل الظهارة بسبب فيروسات HP. لذلك فإن جميع الإجراءات التي تكشف عن الإصابة بفيروس الورم الحليمي البشري في مرحلة مبكرة أو في أفضل الأحوال تمنعه ، تكون مناسبة للوقاية.
التطعيم ضد فيروس الورم الحليمي البشري
يوجد حاليًا تطعيمان ضد فيروسات الورم الحليمي البشري في السوق. تمنع عدوى فيروس الورم الحليمي البشري وتحمي من تغيرات الخلايا التي يمكن أن تؤدي إلى سرطان عنق الرحم. يوجد حاليًا نوعان من التطعيمات المتاحة:
- اللقاح المزدوج: يقي من الأنواع عالية الخطورة من فيروس الورم الحليمي البشري 16 و 18
- لقاح تسعة أضعاف: يحمي من الأنواع عالية الخطورة 16 و 18 و 31 و 33 و 45 و 52 و 58 وكذلك ضد الأنواع منخفضة الخطورة من فيروس الورم الحليمي البشري 6 و 11 (حماية إضافية ضد الثآليل التناسلية)
لقاح فيروس الورم الحليمي البشري يسمى لقاح ميت. هذا يعني أن اللقاح يحفز جهاز المناعة على إنتاج الأجسام المضادة ، ولكن لا يمكن أن يسبب العدوى نفسها.
توصي اللجنة الدائمة للتطعيم (STIKO) بالتطعيم لجميع الفتيات بين سن التاسعة والرابعة عشرة. اعتمادًا على المستحضر ، ستتلقى جرعتين أو ثلاث جرعات. يعمل التطعيم بشكل أفضل إذا تم الانتهاء منه قبل أول اتصال جنسي.
من حيث المبدأ ، يكون التطعيم ممكنًا أيضًا في وقت لاحق (بعد الجنس الأول). حتى لو حدثت بالفعل عدوى بفيروس الورم الحليمي البشري بنوع معين من الفيروسات ، فإن التطعيم لا يزال يحمي من أنواع الفيروسات الأخرى الموجودة في اللقاح.
التطعيم غير مناسب لعلاج عدوى فيروس الورم الحليمي البشري الموجودة. ومع ذلك ، هناك دليل على أن النساء اللواتي يتم تطعيمهن بعد التخدير أقل عرضة للحصول على CIN مرة أخرى.
كما هو الحال مع جميع التطعيمات ، من الممكن حدوث آثار جانبية بعد التطعيم ضد فيروس الورم الحليمي البشري. وتشمل هذه الألم والتورم في موقع الحقن ، والصداع ، أو الدوخة. ومع ذلك ، فإن تفاعلات الجهاز المناعي هذه عادة ما تكون غير ضارة وتهدأ من تلقاء نفسها في غضون أيام قليلة.
الفحص التحريري
عادة لا يسبب CIN أي أعراض. من الأهمية بمكان حضور الفحوصات الوقائية السنوية في طبيب أمراض النساء. لأن: الفحوصات المنتظمة (اختبار PAP) تمنع تغيرات الخلايا من التطور إلى سرطان عنق الرحم دون اكتشافها.
منذ كانون الثاني (يناير) 2020 ، تمكنت النساء في سن 35 وما فوق من إجراء اختبار لفيروسات الورم الحليمي البشري كل ثلاث سنوات.
حتى الأشخاص الذين تم تطعيمهم ضد فيروس الورم الحليمي البشري يجب ألا يتنازلوا عن الفحوصات الوقائية لدى طبيب أمراض النساء ، لأن اللقاحات الحالية لم تمنع حتى الآن سوى بعض حالات العدوى بفيروس الورم الحليمي البشري المعزز للسرطان.
كذا: حمية تشريح gpp










.jpg)