كسر الرقبة
دكتور. متوسط. ميرا سيدل كاتبة مستقلة لفريق الطبي.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.عندما يفكر الناس في "عنق مكسور" ، فإنهم يفكرون على الفور في الموت. ولكن ليس كل من كسر رقبته - أي العمود الفقري العنقي - يموت على الفور. ترتبط الحالات الخفيفة "فقط" بألم الرقبة والصداع والدوخة. غالبًا ما يكون العنق المكسور نتيجة حوادث السيارات أو الدراجة النارية أو القيادة أو قفز الرأس في المياه الضحلة. اقرأ المزيد عن الأنواع المختلفة للرقبة المكسورة وتشخيصها وعلاجها!
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. S12G83
العنق المكسور: الوصف
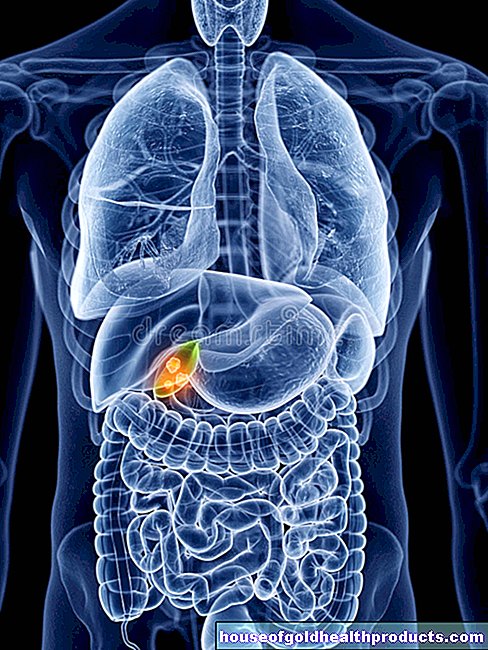
كسر العنق هو كسر في العمود الفقري العنقي. فقط 15 إلى 20 بالمائة من جميع إصابات العمود الفقري تؤثر على العمود الفقري العنقي. لأن القناة الشوكية للعمود الفقري العنقي ضيقة جدًا ، يتضرر الحبل الشوكي أيضًا في 70 بالمائة من الحالات.
تشريح العمود الفقري العنقي
يتكون العمود الفقري العنقي من سبعة أجسام فقارية ، يوجد بينها أقراص غضروفية غضروفية بالإضافة إلى أربطة وعضلات وهياكل عصبية. مع العمود الفقري العنقي العلوي ، خاصةً مع المفصل بين فقرة عنق الرحم الأولى (الأطلس) والفقرة العنقية الثانية (المحور) ، يمكننا قلب رأسنا. يسمح لنا العمود الفقري العنقي السفلي بثني وتقويم رؤوسنا.
اعتمادًا على مكان الإصابة ، ينقسم كسر الرقبة (كسر فقرة عنق الرحم) إلى مجموعتين:
- كسر الرقبة في الجزء العلوي من العمود الفقري العنقي: يؤثر على الأطلس و / أو المحور. يتم التمييز بين كسور عنق الرحم في اللقم القذالي ، والخلع الفلكي القذالي والإصابات الأخرى للأطلس أو المحور.
- كسر عنق الرحم السفلي: إصابات الفقرات العنقية الثالثة إلى السابعة
كسر عنق الرحم في القنوات القذالية
اللقمات القذالية هي الأسطح المفصلية لأول فقرة عنق الرحم ، والتي تقع على قاعدة الجمجمة. من النادر حدوث كسر في عنق اللقم القذالي ويحدث عادةً كإصابة مصاحبة.
خلع القذالي اتلانتو
مع الخلع القذالي الفلكي ، يتم فصل قاعدة الجمجمة عن العمود الفقري العنقي. يتم إزاحة الجزأين ضد بعضهما البعض (مخلوعان). هذا النوع من كسر الرقبة نادر الحدوث وعادة ما يكون مميتًا أو يظل على قيد الحياة لبضع ساعات فقط.
إصابات الأطلس
يؤثر كسر عنق فقرة عنق الرحم الأولى (الأطلس) على قوس الأطلس الأمامي والخلفي أو العملية الشائكة. من النادر حدوث استراحة معزولة. يعتبر الكسر المشترك لقوس الأطلس الأمامي والخلفي أكثر شيوعًا ، ويمكن أن يكون كسرًا فرديًا أو مزدوجًا. يسمى كسر الرقبة هذا أيضًا بكسر جيفرسون وهو غير مستقر للغاية.
في 30 إلى 70 في المائة من جميع كسور الأطلس ، تُصاب أيضًا أقسام أخرى من العمود الفقري العنقي - غالبًا ما يتأثر المحور (فقرة عنق الرحم الثانية) أيضًا.
إصابات المحور
عادةً ما يكون كسر عنق الفقرة العنقية الثانية (المحور) ما يسمى بكسر الأوكار - كسر في محور الأوكار. كسر الجذر المقوس أقل شيوعًا.
كسر الأوكار
محور الأوكار هو امتداد يجلس مثل السن في الجزء العلوي من فقرة عنق الرحم الثانية (المحور). يمثل كسر هذه العملية (كسر الأوكار أو كسر محور الأوكار) حوالي سبعة إلى 15 بالمائة من جميع إصابات العمود الفقري العنقي عند البالغين. في أولئك الذين تزيد أعمارهم عن 70 عامًا ، يمثل غالبية إصابات العمود الفقري العنقي المعزولة. وفي نصف الحالات ، تحدث كسور إضافية في المسار اللاحق للعمود الفقري العنقي. حوالي 12 إلى 42 في المائة من المصابين يظهرون أيضًا تلفًا في الأعصاب وبالتالي فشلًا عصبيًا.
آلية الإصابة النموذجية في كسر الأوكار هي رأس مشدود أو منحني بشدة ، مع قوى القص الجانبية ، تصطدم بشكل مباشر. يمكن أن تكون علامة الكدمة على الجبهة دليلًا مهمًا. سبب شائع لدى كبار السن هو السقوط على الوجه.
وفقًا لأندرسون ودالونزو ، يميز الأطباء ثلاثة أنواع من كسور الأوكار:
- كسر الأوكار من النوع الأول: نادرًا ما يكون الكسر القلعي لطرف الأوكار (عادةً كسر مائل). إنه عنق مكسور مستقر.
- كسر الأوكار من النوع الثاني: النوع الأكثر شيوعًا للكسر. خط الفاصل فوق قاعدة الأوكار. هذه رقبة مكسورة غير مستقرة.
- كسر الأوكار من النوع الثالث: يمتد الكسر أسفل قاعدة الأوكار من خلال الجزء الإسفنجي من الجسم الفقري. هذا الكسر في عنق الرحم مستقر.
كسر جذر القوس
يمكن أن يكون كسر عنق الفقرة العنقية الثانية أيضًا كسرًا مقوسًا في الجذر ناتجًا عن الإفراط في التمدد والضغط. يُعرف كسر القوس على الوجهين باسم "كسر الجلاد" لأنه غالبًا ما يوجد في الأشخاص المشنوقين. الرقبة ممدودة للغاية ومفتوحة ، مما يؤدي عادة إلى تمزق الحبل الشوكي المطول (النخاع المستطيل).
عنق مكسور في أسفل العمود الفقري العنقي
في حالة إصابات أسفل العمود الفقري العنقي ، يتم التمييز بين الأشكال التالية:
- إصابات عظمية بحتة
- إصابات الأقراص الفقرية وهياكل الأربطة (إصابات الرباط القرصي)
- أشكال مركبة من إصابات القرص العظمي ، والفقرات ، والقرص الفقري
في جميع أنواع إصابات العمود الفقري العنقي السفلي ، يمكن أيضًا خلع المفصل الفقري (المفصل الوجهي). يمكن أن يكون الخلع (الخلع) أحاديًا أو ثنائيًا ، أو غير مكتمل أو كامل.
تختلف كسور الانضغاط اعتمادًا على مدى القوة. يمكن أن تحدث تشوهات طفيفة حتى كسور انفجارية كاملة ، حيث يتم إزاحة شظايا الكسر إلى القناة الشوكية وتضييقها.
من السهل التغاضي عن إصابات القرص الفقري وهياكل الأربطة (إصابات الرباط القرصي) إذا لم يكن هناك خلع (خلع). إذا كان الرأس شديد الانحناء ، يتمزق الرباط الطولي الأمامي والقرص الفقري. نظرًا للحفاظ على وصلات الرباط الخلفي ، فإن العمود الفقري العنقي لا يزال مستقرًا. إذا كان الرأس مشدودًا ومزاحًا للغاية ، فإن وصلات الرباط الخلفي تتمزق أيضًا. يتم الاحتفاظ فقط بالشريط الطولي الأمامي.
في حالة حدوث كسر خلع ، يوجد خلع في مفصل جانبي وإصابة كسر في نفس الوقت.
الخلع بدون كسر في القوس أمر خطير للغاية. تضيق القناة الشوكية بشدة بسبب الخلع. اعتمادًا على مدى الخلع ، هناك أعراض عصبية تصل إلى الشلل النصفي. ومع ذلك ، إذا حدث كسر في القوس الفقري في نفس الوقت ، يتم توسيع القناة الفقرية. ثم يكون خطر تضييقه أقل بكثير. يُعرف كسر الرقبة هذا أيضًا باسم "كسر قوس التوفير".
غالبًا ما يتم العثور على كسور العمليات المستعرضة والشوكية كإصابة مشتركة مع الكسور المذكورة أعلاه. فقط في حالات نادرة تظهر كإصابة منفردة.
الاصابة
Whiplash هي إصابة نقية بالأنسجة الرخوة في العمود الفقري العنقي وإصابة شائعة في حوادث المرور ، خاصة في الاصطدامات الخلفية. يعاني المصابون في كثير من الأحيان من حالات مؤلمة طويلة الأمد. من النادر حدوث تغييرات مرئية مثل إصابات الأقراص الفقرية أو كبسولات المفاصل وكذلك الأربطة المتمددة.
العنق المكسور: الأعراض
الأعراض النموذجية لكسر الرقبة هي آلام الرقبة والصداع والتقييد المؤلم لحركة العمود الفقري العنقي (خاصة عند قلب الرأس) والدوخة. بعض الناس يدعمون رؤوسهم بأيديهم ويعانون من اضطرابات عصبية في أحد أو كلا الذراعين.
غالبًا ما يؤدي المصع إلى صداع وألم في الرقبة وتنمل حساس في الأطراف وضعف في ردود الفعل. كما يحدث الدوخة المؤقتة وضعف السمع.
العنق المكسور: الأسباب وعوامل الخطر
يحدث كسر الرقبة عادة في حوادث السيارات عندما تنثني الرقبة أو تتمدد بشدة ، أو عندما يضرب الرأس. الأسباب الشائعة الأخرى هي قفزات الرأس في المياه الضحلة ، وحوادث القيادة ذات العجلتين.
على سبيل المثال ، يحدث كسر في عنق اللقم القذالي نتيجة لصدمة سريعة (حادث فيه الكثير من الطاقة الحركية = الطاقة الحركية تؤثر على الجسم ، كما في حادث سيارة) أو السقوط على الرأس مع القوة المحورية المباشرة. غالبًا ما يحدث كسر في عنق الأطلس بسبب قوة غير مباشرة ، عندما تضرب قوة محورية الرأس المفرط الامتداد وتضغط على القوس الخلفي للأطلس بين الجمجمة والعملية الشائكة. غالبًا ما يتم العثور على كسر الجلاد في الأشخاص الذين شنقوا أنفسهم. غالبًا ما تحدث إصابات العمود الفقري العنقي في إصابات شديدة بسبب التباطؤ. يتم فرملة الرأس فجأة عندما يتحرك الرأس بسرعة.
عنق مكسور: الفحوصات والتشخيص
في حالة الاشتباه في إصابة العمود الفقري العنقي ، يجب تثبيت الرقبة على الفور باستخدام دعامة عنق متيبسة. المتخصص في الرعاية الطبية الإضافية متخصص في جراحة العظام والرضوض. من أجل معرفة ما إذا كان هناك بالفعل كسر في الرقبة ، سيأخذ أولاً تاريخًا طبيًا مفصلاً (سوابق المريض) ، ثم يفحص المريض جسديًا ويستخدم أيضًا تقنيات التصوير.
أنامنيز
لجمع تاريخك الطبي (سوابقك المرضية) ، سيطرح عليك الطبيب أسئلة مختلفة ، على سبيل المثال:
- متى بالضبط وقع الحادث؟
- هل تتذكر كيف وقع الحادث؟
- ما مدى قوة التأثير؟
- صف بالضبط اتجاه القوة.
- هل تعانين من آلام شديدة مثل آلام الرقبة أو الصداع؟
يعد التحليل الدقيق لآلية الحادث أمرًا مهمًا للتشخيص: الآليات المحتملة لإصابة العمود الفقري العنقي هي التمدد الزائد والانحناء والضغط المحوري والإزاحة.
الفحص البدني
التالي هو الفحص البدني. يجب على الطبيب تقييم مستوى وعي المريض وفحص العمود الفقري العنقي. يتحقق مما إذا كان الحدبة قد تشكلت أو ما إذا كانت العمليات الشائكة متباعدة. كما أنه يهتم بنقاط الضغط أو الألم وكذلك الضغط والألم المنتشر.
يتضمن الفحص البدني دائمًا فحصًا عصبيًا لاستبعاد الشلل النصفي. يقوم الفاحص بفحص بعض العضلات الرئيسية وحساسية مناطق الجلد القطاعية (الجلد) - مناطق الجلد التي يتم توفيرها بشكل مستقل عن طريق الألياف العصبية الفردية لجذر النخاع الشوكي المحدد. إذا فشلت إحدى العضلات أو حساسية الجلد الجلدي ، يمكن للطبيب تقدير مستوى العمود الفقري الذي حدثت فيه الإصابة.
يقوم الطبيب بعد ذلك بفحص المناطق المهمة في النخاع الشوكي. على سبيل المثال ، إذا شعر الشخص المعني أنه يتم لمس كتفه ، أو إذا كان بإمكانه رفع كتفيه ، فإن النخاع الشوكي سليم حتى الفقرة الرابعة من عنق الرحم. الفقرة الرابعة من عنق الرحم مرتفعة بشكل خاص لأنه من هناك يتم تزويد الحجاب الحاجز بالأعصاب. تؤثر الصدمة فوق الفقرة العنقية الرابعة على التنفس لدرجة أن التهوية عن طريق التنبيب ضرورية.
التشخيص الظاهري
غالبًا ما لا يتم التعرف على إصابات العمود الفقري على الإطلاق أو بعد فوات الأوان. يعد الفحص الصحيح بالأشعة السينية - وإذا كانت المناطق صعبة الرؤية - التصوير المقطعي المحوسب (CT) ذا أهمية كبيرة.
وبالتالي ، فإن صورة نظرة عامة بالأشعة السينية للأطلس والمحور من اتجاهات مختلفة هي جزء من التشخيص القياسي للرقبة المكسورة - وغالبًا ما يشار إليها من قبل المتخصصين الطبيين على أنها "صورة هدف أوكار".
إذا كان لا يمكن استبعاد كسر في الرقبة بشكل مؤكد ، يتبع ذلك التصوير المقطعي (CT). ثم يتم إجراء ما يسمى بالتصوير المقطعي المحوسب الحلزوني مع إعادة بناء متعددة الأسطح ، والتي يمكن من خلالها عرض الأقواس الفقرية وكسور المفاصل والقناة الشوكية بدقة. كما يتيح الفحص بالتصوير المقطعي المحوسب تصنيف الرقبة المكسورة بدقة.
في حالة الفشل العصبي ، يجب إجراء التصوير بالرنين المغناطيسي (MRI) كجزء من التشخيص الطارئ. هذا يسمح بعرض هياكل الأنسجة الرخوة بشكل جيد ، دون التعرض للإشعاع ، كما هو الحال مع التصوير المقطعي.
يعد التوثيق الجيد مهمًا بشكل خاص في حالة الإصابة ، حيث يتعين غالبًا الإجابة على أسئلة قانون التأمين في هذا السياق لاحقًا. يجب إجراء التصوير بالرنين المغناطيسي إذا استمرت الأعراض لأكثر من خمسة أيام.
العنق المكسور: العلاج
يعتمد علاج كسر الرقبة بشكل متحفظ أو جراحي على نوع الإصابة والأعراض العصبية. يحدد شكل الإصابة مدى استقرار العنق المكسور. الإسعافات الأولية السريعة والعلاج المناسب في غرفة الطوارئ مهمان بشكل خاص.
الإسعافات الأولية في مكان الحادث
بشكل عام ، ينطبق ما يلي: ضحية حادث فاقد للوعي كسر في الرقبة حتى يثبت العكس. في 20 إلى 45 في المائة من الحالات ، يحدث كسر في الرقبة مصحوبًا بإصابة دماغية رضية.
قبل نقل المريض ، يجب أن يُربط بربطة عنق صلبة (ربطة عنق فيلادلفيا). ثم يتم إنقاذها وتخزينها بعناية مع عدد كافٍ من المساعدين. لأغراض النقل ، يتم وضعها بعد ذلك على مرتبة مفرغة من الهواء ويتم تثبيتها بطريقة تجعلها تحتاج أولاً إلى وضعها في العيادة.
في حالة كسر الرقبة ، فإن وسيلة النقل المفضلة هي المروحية. إذا لم يكن النقل بالطائرة المروحية ممكنًا ، فيجب إحضار المريض إلى مركز العمود الفقري بأسرع ما يمكن في سيارة إسعاف وطبيب مرافق. تتوفر جميع الخيارات التشخيصية والعلاجية اللازمة على مدار الساعة.
العلاج في غرفة الطوارئ
غالبًا ما يرتبط كسر الرقبة بإصابات الدماغ أو الإصابات الداخلية التي تهدد الحياة. خاصة في حالة إصابة الحبل الشوكي ، يجب إعادة تنظيم الكسر دون إضاعة الوقت حتى لا يتم الضغط على الحبل الشوكي.
يمكن محاذاة العنق المكسور إما لإغلاقه تحت سيطرة الأشعة السينية في قسم الطوارئ ، من أجل شل حركته من الخارج لاحقًا. ومع ذلك ، فمن الأفضل محاذاته بشكل مفتوح في غرفة العمليات من أجل تثبيت الرقبة المكسورة من الداخل.
تثبيت
اعتمادًا على نوع الكسر ، يمكن استخدام أنظمة مختلفة لإصلاح العمود الفقري العنقي:
- طوق ناعم (ربطة Schanz) فقط يمنع الرأس من الانثناء الشديد.
- يتم تخزين الذقن أيضًا في طوق صلب (ربطة عنق فيلادلفيا أو Stiffneck). هذا يقيد بشدة حركة الرأس (الانحناء ، التمدد ، الدوران). سترة الهالة المزعومة لديها خيار إضافي لتمديد رأسك للخارج.
- يغطي قالب الرأس والصدر (قالب مينيرفا) الرأس والكتفين والصدر (الصدر) ويستخدم بشكل أساسي للأطفال.
مع كل أنظمة التثبيت هذه ، يمكن فقط إصلاح عنق مكسور من العمود الفقري العنقي العلوي ، بينما لا يمكن تثبيت الجزء السفلي من العمود الفقري العنقي بشكل آمن معها.
العلاج الجراحي
تقصر العملية بشكل كبير من وقت العلاج لكسر العنق. يتم أيضًا إعفاء المريض من طوق العنق أو الجص من باريس لعدة أشهر (والمشكلة الصحية المرتبطة بها). ومع ذلك ، فإن عملية جراحية في العمود الفقري العنقي هي واحدة من أصعب الإجراءات وأكثرها تعقيدًا على الإطلاق. لذلك يجب أن يتم إجراؤها فقط من قبل جراح متمرس في جراحة العمود الفقري.
علاج خلع القذالي
إذا نجا خلع القذالي الفلكي ، فيجب إعادة تنظيمه بسرعة وتثبيته تحت سيطرة الأشعة السينية (على سبيل المثال مع مثبت الهالة). ومع ذلك ، يلزم إجراء جراحة دائمة حيث يتم تثبيت الجمجمة مع العمود الفقري العنقي.
علاج كسر القذالي
يتم علاج الكسر المعزول في عنق اللقم القذالي بشكل متحفظ ويتم تثبيته بربطة عنق ناعمة. إذا حدثت الإصابة مع كسر آخر ، فسيعتمد العلاج على الإصابة الرئيسية.
علاج كسر الأطلس (كسر جيفرسون)
غالبًا ما يتم التعامل مع العنق المكسور في الأطلس بشكل متحفظ. بمساعدة التخفيض (التمديد) باستخدام ما يسمى بمشبك Crutchfield ، يحاول المرء منع حلقة الأطلس من الاتساع. بعد ستة أسابيع ، تقوم بالتبديل إلى قالب الصدر والرقبة مع دعم على الرأس (قالب مينيرفا) لمدة ستة أسابيع أخرى.
يمكن أن يستمر العلاج بمثبت الهالة حتى لا يضطر المريض إلى الاستلقاء طوال الوقت. يتكون مثبت الهالة من حلقة متصلة بغطاء الجمجمة وسترة الجزء العلوي من الجسم تقع على الكتفين ومتصلة بشعاع طولاني. يمكن تجميد العمود الفقري العنقي تحت الضغط.
في حالات نادرة ، يستمر تأجيل كسر العنق بعد محاولة إعادة تنظيم الأطلس (التمديد). عندها فقط تكون العملية ممكنة. الأطلس مقوى بالمحور.يسمي الأطباء هذه العملية بالتهاب الفقار اللاصق.
علاج كسر المحور: كسر الجلاد
إذا كان كسر الجذر المقوس هو كسر غير منزاح ، فيمكن أن يكون العلاج متحفظًا في مثبت الهالة أو قالب مينيرفا لمدة ثمانية إلى اثني عشر أسبوعًا. إذا تم تهجير الكسور بشدة ، فيجب إجراء الجراحة. بعد محاذاة شظايا العظام ، يتم فك القوس الفقري من الخلف على كلا الجانبين. بدلاً من ذلك ، يتم تقوية فقرات عنق الرحم الثانية والثالثة (إلتصاق الفقار).
علاج كسر المحور: كسر الأوكار
يتم علاج كسور الأوكار من النوع الأول بشكل متحفظ لمدة أسبوعين باستخدام دعامة عنق ناعمة (مثل طوق فيلادلفيا).
كسر الأوكار من النوع الثاني هو إصابة غير مستقرة للغاية. عادة ما يتم إزاحة رأس الأوكار للخلف. إذا تركت دون علاج ، فهناك خطر كبير من أن أطراف العظام المكسورة لن تنمو معًا وأن التهاب المفاصل الكاذب ("المفصل الزائف") سوف يتطور. لذلك ، في معظم الحالات ، يتم إجراء عملية يتم فيها تثبيت الأوكار من الأمام. بعد العملية ، يتم تثبيت العمود الفقري العنقي باستخدام دعامة للرقبة لمدة ستة إلى ثمانية أسابيع.
إذا كانت الجراحة غير ممكنة لأسباب طبية ، يتم علاج هذا النوع من كسر عنق الرحم بشكل متحفظ باستخدام مثبت الهالة لمدة ثلاثة إلى أربعة أشهر. يستخدم التصوير المقطعي (CT) للتحقق من نجاح ذلك.
عادة ما يتم علاج كسور الأوكار من النوع الثالث بشكل متحفظ في مثبت الهالة أو قالب مينيرفا. يستغرق شفاء العظم من ثلاثة إلى أربعة أشهر. إذا تم إزاحة العظم بشدة أو إذا كان المريض لا يتحمل مثبت الهالة ، فيمكن أيضًا شد أو تسطيح عناصر الكسر جراحيًا. يتم متابعة العلاج باستخدام دعامة الرقبة.
علاج كسر عنق أسفل العمود الفقري العنقي
في حالة كسر عنق العمود الفقري العنقي السفلي ، يتم استخدام تدابير علاجية مختلفة حسب نوع الكسر:
نادرا ما يتم علاج الكسر الانضغاطي في الجسم الفقري بشكل متحفظ. يمكن علاج التشوهات الطفيفة فقط بجبيرة Minerva الجصية. إذا كان العظم مشوهًا بشدة ، فعادةً ما يتم إجراء الجراحة. يتم إجراء العملية من الأمام ، حيث يتم تقوية جسمين أو ثلاثة أجسام فقارية بألواح ثابتة الزاوية. في حالة حدوث كسر انفجاري ، قد يتعين إزالة الجسم الفقري بالكامل واستبداله بشريحة عظمية من القمة الحرقفية.
يجب إعادة الخلع مرة أخرى على الفور ، وبلطف تحت التخدير المناسب. يتم تطبيق مشبك التمديد (مشبك Crutchfield) ، والذي يتم من خلاله شد العمود الفقري. الجراحة مطلوبة لأن إصابات الرباط المرقص غالبًا ما تلتئم بشكل سيء.
كما هو الحال مع إصابة الرباط المرقص ، يتم محاذاة فقرات عنق الرحم أولاً ثم يتم شدها في كسر خلع. يتبع ذلك علاج جراحي لتثبيت العمود الفقري العنقي.
في حالة حدوث كسر معزول للعملية العرضية أو الشوكية ، يكون العلاج المحافظ كافياً. يجب أن يرتدي المريض ربطة عنق ويعطى مسكنات للألم. تلتئم هذه الكسور بسرعة ، ولكن عادةً ما يتم تكوين المفصل الخطأ (داء المفصل الكاذب).
في حالة الإصابة ، لا ينبغي تجميد العمود الفقري العنقي كما كان من قبل. يمكن للمريض تناول المسكنات ومرخيات العضلات (مرخيات العضلات) للأعراض. لأعراض أطول وأكثر حدة ، يمكن للطبيب حقن مسكن للألم أو مرخٍ للعضلات في المنطقة المحيطة بالمنطقة المؤلمة. يمكن أن تساعد أيضًا تمارين العلاج الطبيعي والتدليك والعلاجات الحرارية وتحفيز العصب الكهربائي عبر الجلد.
عنق مكسور: تطور المرض والتشخيص
يختلف مسار المرض والتشخيص لكسر العنق اعتمادًا على نوع الكسر. على سبيل المثال ، يمكن علاج كسور الأطلس المستقرة بشكل متحفظ في غضون ستة إلى ثمانية أسابيع ، في حين يجب تثبيت الكسور غير المستقرة بصدرية هالة لمدة تتراوح من 10 إلى 14 أسبوعًا. لا يتطلب كسر الأطلس الجراحة إلا في حالات استثنائية.
يمكن علاج كسور العمود الفقري بشكل متحفظ في حوالي ثمانية إلى اثني عشر أسبوعًا. يستغرق شفاء كسور الأوكار من أسبوعين إلى أربعة أشهر ، حسب نوع الكسر. عادة ما يتم إجراء عمليات جراحية لإصابات أسفل العمود الفقري العنقي وبالتالي تستغرق وقتًا أقل للشفاء. الاضطرابات القذالية الأطلسية مميتة في الغالب.
يتمتع Whiplash بتكهن جيد ، لكن معظم المصابين لن يكون لديهم أعراض مرة أخرى بعد ثلاثة إلى تسعة أشهر. لا يوجد ضرر دائم.
عنق مكسور: شلل نصفي
يمكن أن يؤدي كسر الرقبة أيضًا إلى إصابة الحبل الشوكي. اعتمادًا على مكان الإصابة ، يمكن أن تكون النتيجة شلل نصفي كامل أو غير كامل. في الحالة الأولى ، يتم قطع النخاع الشوكي تمامًا عند مستوى واحد. في المقابل ، مع الشلل النصفي غير الكامل ، يتم قطع جزء فقط من الحبل الشوكي. لذلك لا تزال بعض الوظائف المتبقية محفوظة.
أي شلل نصفي رضحي حاد يكون رخوًا في البداية. لم يعد بإمكان المريض التحكم في إفراغ المثانة والمستقيم حسب الرغبة.
إذا تأثر نخاع عنق الرحم ، فعادةً ما يظهر هذا على أنه شلل رباعي - الأطراف الأربعة مشلولة تمامًا (على عكس الشلل النصفي ، يتم الحفاظ على حركة الذراع). إذا تأثر لب عنق الرحم على مستوى الفقرة العنقية الرابعة ، فقد يفشل التنفس الحجابي. ينزلق الحجاب الحاجز المشلول لأعلى ، مما يجعل التنفس صعبًا على المصابين. يجب أن يتم تهويتك من الآن فصاعدًا.
لا تنجو إصابات الحبل الشوكي فوق الفقرة العنقية الرابعة بسبب المراكز الحيوية الموجودة هناك.
يؤثر كسر عنق الرحم أحيانًا على الحبل الشوكي عند مستوى فقرة عنق الرحم السابعة. يمكن أن يؤدي هذا إلى ما يُعرف باسم متلازمة هورنر: يعاني المريض من تضييق حدقة العين (تقبض الحدقة) ، ويتدلى الجفن العلوي لأسفل (تدلي الجفون) وتغرق العين في تجويف العين (enophthalmos).
لا يمكن استعادة الشلل النصفي الكامل الذي يحدث على الفور. إذا تسبب العنق المكسور في شلل نصفي غير كامل ، فمن الصعب التنبؤ بالتشخيص فيما يتعلق بالشلل.
كذا: المخدرات الكحولية اللياقة الرياضية مجلة