مرض القلب التاجي
دكتور. متوسط. فابيان سينوواتز يعمل بالقطعة في فريق التحرير الطبي لـ
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.مرض القلب التاجي (CHD) هو السبب الرئيسي للوفاة في الدول الصناعية الغربية. يؤدي تصلب الشرايين ("تكلس الأوعية الدموية") إلى تضيق الشرايين التاجية. يُعرف مرض القلب التاجي أيضًا بمرض القلب الإقفاري ، لأن انقباض الأوعية التاجية يمكن أن يؤدي إلى نقص الأكسجين (نقص التروية) في أجزاء من القلب. يمكن أن يسبب مرض القلب التاجي نوبة قلبية. اقرأ كل ما تحتاج لمعرفته حول أمراض القلب التاجية هنا.
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. I24I20I25
مرض الشريان التاجي (CHD): الوصف
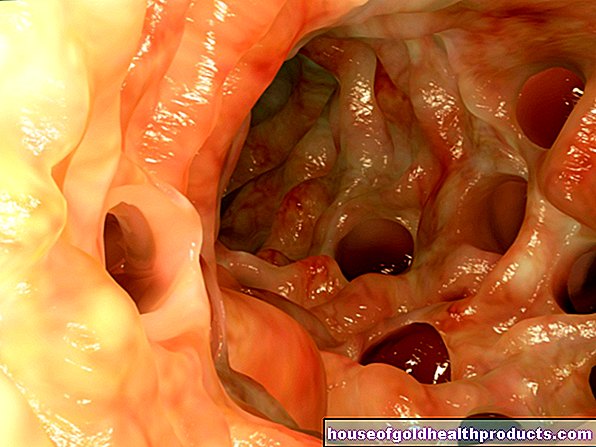
مرض القلب التاجي (CHD) هو مرض خطير يصيب القلب ويسبب اضطرابات الدورة الدموية في عضلة القلب. والسبب في ذلك هو ضيق الشرايين التاجية. وتسمى هذه الشرايين أيضًا "الشرايين التاجية" أو "الشرايين التاجية". يحيطون عضلة القلب مثل الحلقة ويزودونها بالأكسجين والمواد المغذية.
سبب مرض القلب التاجي (CHD) هو تصلب الشرايين (تكلس الأوعية الدموية) في الأوعية التاجية: تترسب الدهون في الدم ، والجلطات الدموية (الجلطات) والأنسجة الضامة في الجدران الداخلية للأوعية. هذا يقلل من القطر الداخلي للوعاء ، بحيث يعيق تدفق الدم.
من الأعراض النموذجية لمرض الشريان التاجي (CHD) ضيق الصدر (الذبحة الصدرية) ، والذي يزداد مع المجهود البدني ، حيث يوجد تفاوت بين إمداد الأكسجين واستهلاك الأكسجين (قصور الشريان التاجي). يمكن أن تحدث النوبة القلبية أو الموت القلبي المفاجئ بسبب مرض القلب التاجي. يُعد مرض القلب التاجي (CHD) أحد أهم الأمراض المنتشرة على نطاق واسع ، وقد كان سببًا في إحصائيات الوفيات في ألمانيا منذ سنوات. من المرجح أن يصيب مرض القلب التاجي (CHD) الرجال ، الذين يصابون بالمرض أيضًا في المتوسط قبل النساء.
مرض الشريان التاجي: التعريف
يُعرَّف مرض القلب التاجي (CHD) بأنه حالة يؤدي فيها تصلب الشرايين ("تكلس الأوعية الدموية") إلى عدم كفاية تدفق الدم وبالتالي إلى عدم التناسب بين إمداد الأكسجين واستهلاك الأكسجين (قصور الشريان التاجي) في أجزاء من عضلة القلب.
مرض القلب التاجي: التصنيف:
اعتمادًا على مدى تغيرات تصلب الشرايين ، يمكن تقسيم مرض القلب التاجي إلى درجات الشدة التالية:
- مرض الشريان التاجي - مرض الوعاء الدموي المفرد: يتأثر أحد الفروع الرئيسية الثلاثة للشرايين التاجية بواحد أو أكثر من الانقباضات (التضيق).
- مرض الشريان التاجي - مرض الأوعية الدموية: يتأثر اثنان من الفروع الثلاثة الرئيسية للشرايين التاجية بواحد أو أكثر من الانقباضات (التضيق).
- مرض الشريان التاجي - مرض الأوعية الدموية الثلاثة: تتأثر جميع الفروع الثلاثة الرئيسية للشرايين التاجية بانقباض واحد أو أكثر (تضيق).
تشمل الفروع الرئيسية أيضًا فروعها الخارجة ، أي منطقة النهر بأكملها التي تزود عضلة القلب فيها.
مرض الشريان التاجي: الأعراض
تعتمد الأعراض على مدى تضيق الشرايين التاجية بسبب مرض الشريان التاجي ومكان عنق الزجاجة. غالبًا ما لا تسبب الانقباضات الطفيفة أي أعراض. ومع ذلك ، إذا كانت الأوعية الدموية ضيقة بشدة ، فإن مرض الشريان التاجي يسبب أعراضًا نموذجية:
ألم صدر
يظهر مرض الشريان التاجي عادةً على شكل ألم في الصدر أو ضيق في الصدر أو إحساس بالحرقان خلف القص. يشير الأطباء إلى هذه الحالة باسم الذبحة الصدرية. تحدث أعراض مرض الشريان التاجي في المقام الأول عندما يزداد حاجة القلب للأكسجين ، أي عندما يكون هناك ضغط جسدي أو عاطفي. غالبًا ما ينتشر الألم في الذبحة الصدرية إلى الذراع اليسرى ، ولكن أحيانًا ينتشر أيضًا إلى الرقبة أو الحلق أو الظهر أو الفك أو الأسنان أو الجزء العلوي من البطن. ("الشعور وكأنه حلقة حول الصدر"). نقص الأكسجين في عضلات القلب هو المسؤول عن الألم عند تضيق الشرايين التاجية كجزء من CAD. إذا تم تقليل الألم عن طريق تناول عقار النتروجليسرين الموسع للأوعية ، فهذا مؤشر واضح على وجود الذبحة الصدرية.إذا تم تضييق الشريان التاجي بنسبة 70٪ من عرضه الطبيعي (تضيق) ، فعادة ما تحدث شكاوى الذبحة الصدرية عند الراحة. ما يسمى بغرز القلب (غرز قصيرة في الصدر) ليست مؤشرًا محددًا لمرض الشريان التاجي.
عدم انتظام ضربات القلب
غالبًا ما يؤدي مرض القلب التاجي أيضًا إلى عدم انتظام ضربات القلب. يؤثر نقص الأكسجين في عضلة القلب أيضًا على النبضات الكهربائية (توصيل الإثارة) في القلب. يمكن تأكيد عدم انتظام ضربات القلب الناجم عن مرض الشريان التاجي عن طريق مخطط كهربية القلب (EKG) ويمكن تقييم مخاطرها المحتملة. لأن الكثير من الناس يعانون من عدم انتظام ضربات القلب غير المؤذي ولا يعانون من أمراض الشرايين التاجية.
غالبًا ما يكون مرضى السكر وكبار السن خاليين من الأعراض
بعض الأشخاص المصابين بأمراض القلب التاجية ، وخاصة مرضى السكر ، لا يعانون من أي أعراض ملحوظة أو يكادون لا يعانون منها. في هذه الحالة ، يتحدث المرء عن نقص التروية الصامت (عدم كفاية تدفق الدم). في معظم الحالات ، تتضرر الأعصاب في القلب وفي كامل الجسم من داء السكري لدرجة أنها لم تعد قادرة على نقل إشارات الألم الناتجة عن مرض القلب التاجي (اعتلال الأعصاب السكري). تتضرر عضلة القلب دون ملاحظة السكري. يمكن أيضًا أن تكون أعراض مرض الشريان التاجي غير نمطية لدى الأشخاص الذين تزيد أعمارهم عن 75 عامًا. يمكن أن تظهر على شكل غثيان ودوار ، بدون ألم نموذجي في الصدر أو الذراع اليسرى.
مرض الشريان التاجي: الأسباب وعوامل الخطر
يتطور مرض القلب التاجي (CHD) على مر السنين نتيجة للتفاعل بين الأسباب المختلفة وعوامل الخطر. تثبت العديد من الدراسات العلمية أن أمراض القلب التاجية مرتبطة بعوامل الخطر المذكورة هنا. يمكن تجنب الكثير من هذه من خلال تبني أسلوب حياة مناسب. هذا يمكن أن يقلل بشكل كبير من خطر الإصابة بأمراض القلب التاجية.
نقص الأكسجين في القلب (مرض القلب الإقفاري)
في الأشخاص المصابين بمرض القلب التاجي ، يكون تدفق الدم إلى عضلة القلب مضطربًا. والسبب في ذلك هو تضيق الشرايين التاجية بسبب ترسب الدهون أو الكالسيوم (تصلب الشرايين أو تصلب الشرايين التاجية). توجد هذه الرواسب في جدار الأوعية الدموية للشرايين التاجية وتشكل ما يسمى باللويحات ، والتي تضيق قطر الوعاء الدموي في مكان واحد أو أكثر. نتيجة لذلك ، يتدفق الدم القليل جدًا عبر الشرايين التاجية ونقص الأكسجين في عضلة القلب (مرض القلب الإقفاري). هناك تفاوت بين الطلب على الأكسجين وإمداد الأكسجين (قصور الشريان التاجي). هذا ملحوظ بشكل خاص أثناء التمرين. إذا تم تقليل قطر الشرايين التاجية بمقدار النصف ، تحدث اضطرابات الدورة الدموية أيضًا كقاعدة.
عوامل الخطر التي يمكن التحكم فيها لمرض الشريان التاجي:
| عامل الخطر | تفسير |
| نظام غذائي غير صحي والسمنة | يعاني الأشخاص الذين يعانون من زيادة الوزن عادة من ارتفاع نسبة الدهون في الدم: فالكثير من الكوليسترول والدهون الأخرى في الدم ضارة لأنها تسبب تراكم جزيئات الكوليسترول الزائدة في جدران الأوعية الدموية وتؤدي إلى الالتهاب والتكلس. هذا يجعل الأوعية أكثر صلابة وضيق. بالإضافة إلى ذلك ، تتشكل المواد الناقلة الالتهابية في دهون البطن ، والتي لها تأثير ضار مباشر على جدران الأوعية الدموية وتساهم في الإصابة بأمراض القلب التاجية. |
| نمط حياة مستقر | تعمل التمارين الرياضية الكافية على خفض ضغط الدم وتحسين مستويات الكوليسترول وزيادة حساسية الأنسولين في خلايا العضلات. إذا كان هناك نقص في ممارسة الرياضة ، فإن هذه الآثار الوقائية مفقودة ويمكن أن يكون مرض القلب التاجي هو النتيجة بعد سنوات. |
| التدخين | المواد من دخان التبغ (السجائر والسيجار والغليون) تعزز ، من بين أمور أخرى ، تكوين رواسب غير مستقرة (لويحات) في الأوعية. وفقًا لجمعية القلب الألمانية (DGK) ، فإن كل سيجارة تقصر العمر بحوالي 30 دقيقة. |
| ضغط دم مرتفع | يؤدي ارتفاع ضغط الدم (ارتفاع ضغط الدم) إلى إتلاف جدران الأوعية الدموية بشكل مباشر. |
| زيادة مستوى الكوليسترول | مستويات عالية من الكوليسترول الضار وانخفاض مستويات الكوليسترول HDL تشجع على تراكم الترسبات. |
| السكرى | يؤدي ضعف السيطرة على مرض السكري (مرض السكري) إلى ارتفاع مستويات السكر في الدم بشكل دائم ، مما يؤدي بدوره إلى تلف الأوعية الدموية وتعزيز مرض الشريان التاجي. |
عوامل خطر الإصابة بمرض الشريان التاجي التي لا يمكن أن تتأثر:
| عامل الخطر | تفسير |
| ذكر الجنس | النساء قبل انقطاع الطمث (انقطاع الطمث) لديهن مخاطر أقل للإصابة بمرض الشريان التاجي (CHD). لأنه وفقًا للرأي الحالي ، يبدو أنهم يتمتعون بحماية أفضل من خلال الهرمونات الجنسية الأنثوية (خاصة هرمون الاستروجين). الرجال أكثر عرضة للإصابة بمرض الشريان التاجي. |
| الاستعداد الوراثي | تحدث أمراض القلب والأوعية الدموية بشكل متكرر في بعض العائلات ، ولهذا السبب من المرجح جدًا أن تلعب الجينات دورًا في مرض الشريان التاجي. |
| سن | تزداد نسبة الإصابة بالمرض عند الرجال من سن 45 ، وتزداد عند النساء من سن 50. كلما كان الشخص أكبر سنًا ، زادت احتمالية إصابته بمرض الشريان التاجي. |
مرض الشريان التاجي: فحوصات وتشخيص
يتم تشخيص مرض القلب التاجي (CHD) وعلاجه من قبل طبيب القلب. طبيب الأسرة هو أيضًا نقطة اتصال إذا كانت هناك علامات لمرض نقص تروية القلب. مناقشة سوابق المريض (التاريخ الطبي) لها أهمية كبيرة لتشخيص ورصد التقدم. يمكن للفحص البدني تحديد عوامل الخطر لمرض الشريان التاجي (CHD) وتقديم تقدير تقريبي للياقة البدنية العامة. يتم تأكيد مرض القلب التاجي من خلال الفحوصات التي تعتمد على الأجهزة المختلفة.
التاريخ الطبي (سوابق المريض):
قبل الفحص الفعلي ، يسأل الطبيب بعض الأسئلة لمعرفة المزيد عن طبيعة ومدة الأعراض الحالية. أي أمراض سابقة أو أعراض مصاحبة لها صلة أيضًا بالطبيب. صف طبيعة الأعراض ومدتها وشدتها والأهم من ذلك المواقف التي تحدث فيها. سيطرح الطبيب أسئلة مختلفة ، على سبيل المثال:
- ما هي الشكاوى التي لديك؟
- متى (في أي موقف) تحدث الشكاوى؟
- هل المجهود البدني يجعل الألم أسوأ؟
- ماهي العلاجات التي تأخذها؟
- هل لديك أعراض مشابهة أو مرض قلبي تاجي معروف في عائلتك ، على سبيل المثال والديك أو أشقائك؟
- هل عانيت من أي تشوهات في قلبك في الماضي؟
- هل تدخن؟ إذا كان الأمر كذلك ، فكم وكم من الوقت؟
- هل أنت ناشط في الرياضة؟
- ما هو شكل غذائك؟ هل عرفت بالفعل ارتفاع مستويات الكوليسترول أو الدهون في الدم؟
الفحص البدني
بعد مناقشة سوابق المريض ، سيفحصك الطبيب. من المهم بشكل خاص الاستماع إلى القلب والرئتين باستخدام سماعة الطبيب (التسمع). يعطي الفحص البدني للطبيب انطباعًا عامًا عن أدائك البدني. سيضغط بعض الأطباء أيضًا على صدرك بعناية للتحقق مما إذا كانت مشكلة في الجهاز العضلي الهيكلي (على سبيل المثال مرض العمود الفقري أو التوتر العضلي) ليست سببًا لألم صدرك.
تحقيقات أخرى:
يمكن الرد بوضوح على ما إذا كان مرض القلب التاجي موجودًا في المقام الأول من خلال القياسات المستهدفة والتمثيل البياني للقلب والأوعية الدموية. تشمل الفحوصات الأخرى:
قياس ضغط الدم
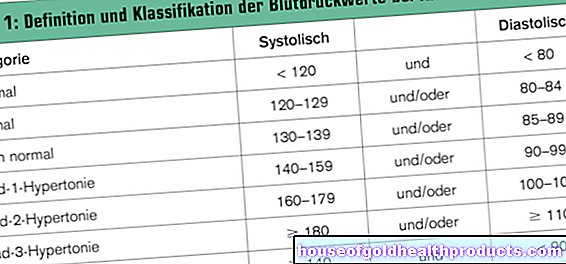
يُعد ارتفاع ضغط الدم (ارتفاع ضغط الدم الشرياني) أحد عوامل الخطر الحاسمة للإصابة بأمراض القلب التاجية. وفقًا للإرشادات الأوروبية الحالية ، يكون ضغط الدم مرتفعًا جدًا إذا كان ضغط الدم الانقباضي أعلى من 140 مم زئبق والانبساطي أعلى من 90 مم زئبق في حالة الراحة (أعلاه: "140 إلى 90") - ثم يجب إعطاء العلاج الطبي لخفض ضغط الدم.
غالبًا ما يُجري الأطباء أيضًا قياسات ضغط الدم على المدى الطويل. يتم إعطاء المرضى جهاز مراقبة ضغط الدم من قبل فريق العيادة والعودة إلى المنزل معهم. هناك يقيس الجهاز ضغط الدم على فترات منتظمة. ارتفاع ضغط الدم موجود إذا كان متوسط القيمة من جميع القياسات أعلى من 130 مم زئبق الانقباضي و 80 مم زئبق الانبساطي.
فحص الدم:
من ناحية أخرى ، يتم تحديد قيم الدهون في الدم (الكوليسترول والدهون الثلاثية) في فحص الدم. من ناحية أخرى ، في حالة ألم الصدر الحاد ، يمكن للطبيب استخدام قيم دم معينة (علامات: CK ، CK-MB ، تروبونين) للتحقق مما إذا كانت عضلة القلب قد تضررت. تلعب المعلمات الأخرى مثل مستويات الكلى والسكر دورًا حاسمًا فيما يتعلق بالأمراض المصاحبة المحتملة.
يستريح مخطط كهربية القلب (يستريح ECG)
الفحص الأساسي هو تخطيط القلب أثناء الراحة. يتم تحويل الاستثارات الكهربائية للقلب عبر أقطاب كهربائية على الجلد. يمكن أن يُظهر مرض الشريان التاجي (CHD) أحيانًا تغيرات نموذجية في مخطط كهربية القلب.
ومع ذلك ، يمكن أن يكون رسم القلب طبيعيًا أيضًا ، على الرغم من وجود أمراض القلب التاجية!
مخطط كهربية القلب بالإجهاد (الإجهاد EKG)
مع هذا البديل من مخطط كهربية القلب ، لا تُسجل الإمكانات الكهربائية للقلب أثناء الراحة ، بل تُسجل أثناء المجهود البدني ، عادةً على مقياس سرعة الدراجة. هذا منطقي لأن بعض التغييرات المرضية التي يمكن رؤيتها في مخطط كهربية القلب لا تظهر إلا عند إجهاد نفسك.
الموجات فوق الصوتية للقلب (تخطيط صدى القلب)
يمكن أن يُظهر تخطيط صدى القلب حجم القلب وحركة عضلة القلب ووظيفة الضخ ، بالإضافة إلى مشاكل صمام القلب المحتملة. يمكن إجراء الفحص أثناء الراحة الجسدية (تخطيط صدى القلب أثناء الراحة) وكذلك أثناء المجهود البدني (تخطيط صدى القلب المجهد). على سبيل المثال ، إذا كان المريض لا يستطيع ممارسة الرياضة بشكل صحيح على مقياس سرعة الدراجة بسبب مرض القلب التاجي الواضح ، فيمكن أيضًا تسريع ضربات القلب عن طريق إعطاء الدواء.
التصوير الومضاني لعضلة القلب
في التصوير الومضاني لعضلة القلب ، يتم حقن علامة إشعاعية ضعيفة في الوريد. تتراكم هذه المادة بشكل رئيسي في أنسجة عضلة القلب السليمة. يمكن بعد ذلك تسجيل الإشعاع المشع مثل الصورة. يمكن إجراء هذا الفحص أيضًا تحت الضغط وبالتالي فهو بديل لتخطيط صدى القلب بالضغط. إذا لم تتراكم المادة المشعة بشكل صحيح في بعض أقسام عضلة القلب ، فهذا يشير إلى نقص الأكسجين وبالتالي مرض القلب التاجي.
قسطرة القلب (تصوير الأوعية التاجية)
بالنسبة لأمراض القلب التاجية (CHD) ، يعتبر تصوير الأوعية التاجية ("قسطرة القلب") أحد أهم الفحوصات للتشخيص والعلاج. يتم إدخال أنبوب رفيع (قسطرة) عبر شريان كبير إلى القلب عبر منفذ في الفخذ أو ذراع. عندما يكون طرف القسطرة في الموضع الصحيح ، يتم تحرير وسيط تباين الأشعة السينية ويتم عمل صورة بالأشعة السينية في نفس الوقت. في هذا الفحص يمكنك رؤية الأوعية التاجية الفردية والانقباضات المحتملة بدقة شديدة. يمكن للأطباء أيضًا تقييم قدرة ضخ القلب. في حالة الانقباض (التضيق) ، على سبيل المثال ، يمكن استخدام الدعامة (أنبوب صغير مصنوع من المعدن) علاجيًا للحفاظ على الانقباض مفتوحًا أو لتوسيع التضييق.
إجراءات التصوير الأخرى
في بعض الحالات ، هناك حاجة إلى تقنيات تصوير خاصة لتحديد شدة مرض الشريان التاجي (CHD). وتشمل هذه:
- التصوير المقطعي بالانبعاث البوزيتروني (PET)
- التصوير المقطعي المحوسب متعدد الشرائح للقلب (Cardio-CT)
- التصوير بالرنين المغناطيسي للقلب (Cardio MRI)
يمكن أيضًا إجراء التصوير بالرنين المغناطيسي تحت "الضغط". كما هو الحال مع اختبارات الإجهاد المذكورة ، يتم إعطاء المريض دواء وعامل تباين.
تشخيص النوبة القلبية المشتبه بها
في حالة الاشتباه في وجود متلازمة الشريان التاجي الحادة ، يتبع ذلك على الفور رسم القلب واختبارات الدم الخاصة (تروبونين القلب). متلازمة الشريان التاجي الحادة هي مصطلح جماعي لمراحل مختلفة من اضطرابات الدورة الدموية الحادة في الشرايين التاجية ، والتي يمكن أن تكون مهددة للحياة على الفور. وتشمل هذه احتشاء عضلة القلب مع وبدون ارتفاعات ST (STEMI أو Non-STEMI / NSTEMI) في مخطط كهربية القلب وكذلك ما يسمى بالذبحة الصدرية غير المستقرة. إذا كان مخطط كهربية القلب و / أو اختبارات الدم تشير إلى حدوث نوبة قلبية ، يتم إجراء فحص قسطرة القلب.
مرض الشريان التاجي: العلاج
في مرض القلب التاجي (CHD) ، يتمثل الهدف الرئيسي للعلاج في تحسين نوعية حياة المريض ووقف تقدم المرض. بالإضافة إلى ذلك ، يجب منع حدوث مضاعفات مثل النوبة القلبية. لا يمكن علاج أمراض الشرايين التاجية. ومع ذلك ، كقاعدة عامة ، يمكن علاج الأعراض ، على سبيل المثال الذبحة الصدرية ، بشكل فعال ويمكن تجنب عقابيل مثل النوبة القلبية بنجاح. نتيجة لذلك ، يتمتع العديد من المرضى بنوعية حياة مماثلة للأشخاص الأصحاء.
يمكن أن يؤدي مرض القلب التاجي أيضًا إلى الإصابة بأمراض عقلية مثل الاكتئاب. الإجهاد العقلي ، بدوره ، له تأثير سلبي على أمراض القلب التاجية. لذلك ، في حالة الإصابة بأمراض القلب التاجية ، يتم أيضًا أخذ أي مشاكل نفسية بعين الاعتبار أثناء العلاج. بالإضافة إلى القضاء المستهدف على عوامل الخطر ، فإن علاج أمراض القلب التاجية يشمل أيضًا ، قبل كل شيء ، نهجًا قائمًا على الأدوية وغالبًا ما يكون جراحيًا.
الحد من عوامل الخطر
يعتبر النشاط البدني المنتظم مفيدًا لمرضى الشريان التاجي ، حيث يمكن أن يخفض ضغط الدم ، من بين أمور أخرى ، ويؤثر بشكل إيجابي على نسبة السكر في الدم واستقلاب الدهون في الدم. يجب عليك تحديد شدة ومدة التدريب بالتشاور مع طبيبك وتعديله بانتظام. يعد التدخين عامل خطر مهم للإصابة بمرض الشريان التاجي ويجب إيقافه بشكل عاجل لمنع المرض من التقدم (توقف عن التدخين). التغذية السليمة ، مثل حمية البحر الأبيض المتوسط ، تحسن عملية التمثيل الغذائي. ينصح مرضى السمنة المفرطة بتقليل الوزن.
الدواء
يمكن علاج مرض الشريان التاجي بعدد من الأدوية التي لا تخفف الأعراض فقط (مثل الذبحة الصدرية) ، ولكنها تمنع أيضًا المضاعفات وتزيد من متوسط العمر المتوقع.
الأدوية التي تحسن من تشخيص أمراض القلب التاجية وتمنع النوبات القلبية:
- مثبطات الصفائح الدموية: تمنع مثبطات تراكم الصفائح الدموية تكتل الصفائح الدموية (الصفيحات الدموية) وبالتالي تمنع تجلط الدم (تجلط الدم) في الشرايين التاجية. العنصر النشط المختار لمرض القلب التاجي هو حمض أسيتيل الساليسيليك (ASA).
- حاصرات مستقبلات بيتا ("حاصرات بيتا"): تعمل على خفض ضغط الدم ، وإبطاء ضربات القلب ، مما يقلل من حاجة القلب للأكسجين ويريح القلب. بعد نوبة قلبية أو أمراض القلب التاجية مع قصور القلب ، ينخفض خطر الوفاة. حاصرات بيتا هي الدواء المفضل لمرضى الشريان التاجي وارتفاع ضغط الدم.
- الأدوية الخافضة للدهون: يتم إجراء العلاج الخافض للدهون في الدم بشكل أساسي باستخدام الستاتينات. تخفض الكوليسترول وتبطئ تطور تصلب الشرايين. المرضى الذين لديهم مستويات طبيعية من الدهون في الدم يستفيدون منها أيضًا.
الأدوية التي تخفف من أعراض مرض القلب التاجي:
- النترات: تعمل على توسيع الأوعية الدموية في القلب وبالتالي يتم إمدادها بالأكسجين بشكل أفضل. كما أنها توسع الأوعية الدموية في جميع أنحاء الجسم ، وهذا هو سبب عودة الدم إلى القلب بشكل أبطأ. يجب على القلب أن يضخ كمية أقل ويستخدم كمية أقل من الأكسجين. تعمل النترات بسرعة خاصة وبالتالي فهي مناسبة كدواء طارئ في حالة حدوث نوبة حادة من الذبحة الصدرية.
لا ينبغي تحت أي ظرف من الظروف تناول النترات مع عوامل ضد الضعف الجنسي (مثبطات الفوسفوديستيراز 5 ، مثل سيلدينافيل)! هذا يمكن أن يؤدي إلى انخفاض في ضغط الدم يهدد الحياة!
- مضادات الكالسيوم: تعمل هذه المجموعة من المواد أيضًا على توسيع الشرايين التاجية ، وتخفض ضغط الدم وتريح القلب.
عقاقير أخرى:
- مثبطات الإنزيم المحول للأنجيوتنسين: تعمل على تحسين الإنذار في المرضى الذين يعانون من قصور القلب أو ارتفاع ضغط الدم.
- حاصرات مستقبلات الأنجيوتنسين 1: تستخدم عندما يكون هناك عدم تحمل لمثبطات الإنزيم المحول للأنجيوتنسين.
جراحة القسطرة والقسطرة القلبية
إذا تعذر السيطرة على مرض الشريان التاجي بشكل كافٍ عن طريق الأدوية ، فمن الممكن أيضًا توسيع الشرايين التاجية (PTCA / PCI) أو إجراء عملية المجازة:
أثناء عملية المجازة ، يتم سد النقطة الضيقة في الشريان التاجي. للقيام بذلك ، يتم أولاً إزالة وعاء صحي من الصدر أو أسفل الساق وخياطته على الشريان التاجي خلف الانقباض (التضيق). تكون عملية المجازة الالتفافية مناسبة بشكل خاص إذا كانت الجذوع الرئيسية الثلاثة للشرايين التاجية ضيقة بشدة (مرض الأوعية الدموية الثلاثة). على الرغم من أن العملية معقدة ، إلا أنها تحسن بشكل كبير من جودة الحياة والتوقعات بالنسبة لمعظم الناس.
في PTCA (رأب الأوعية التاجية عبر اللمعة عن طريق الجلد) ، يتم توسيع الانقباض قليلاً باستخدام بالون قابل للنفخ كجزء من علاج قسطرة القلب. إذا لزم الأمر ، يمكن للأطباء إدخال أسطوانة معدنية مرنة (دعامة) في انقباض الشريان التاجي لإبقائه مفتوحًا (PCI = التدخل التاجي عن طريق الجلد).
يمكن أيضًا علاج مرض الشريان التاجي عن طريق جراحة المجازة أو التداخل التاجي عبر الجلد إذا تأثرت عدة شرايين تاجية أو كان التضييق في بداية وعاء كبير. دائمًا ما يتم اتخاذ قرار عملية الالتفاف أو التوسيع على أساس فردي.بالإضافة إلى النتائج ، فإنه يعتمد أيضًا على الأمراض المصاحبة والعمر.
الرياضة كعلاج لأمراض القلب التاجية
في المرضى الذين يعانون من مرض الشريان التاجي (CHD) ، يمكن أن يكون للتمرين تأثير إيجابي على مسار المرض والتشخيص. مع التدريب المنتظم ، يزيد المريض من لياقته البدنية ويصبح خاليًا من الأعراض لفترة أطول تحت المجهود البدني. وهذا بدوره يزيد من جودة الحياة بشكل كبير.
لذلك فإن الرياضة تستهدف على وجه التحديد عوامل الخطر التي تسبب مرض الشريان التاجي. لكن التدريب المنتظم له أيضًا تأثير إيجابي على مسار المرض. يمكن لرياضات التحمل أن تبطئ من تطور المرض في أمراض القلب التاجية ، وتوقفه في بعض الحالات ، بل وتعكسه في بعض الحالات الفردية.
بدء التدريب في KHK
قبل أن يبدأ المريض المصاب بأمراض القلب التاجية التدريب ، يجب أن يكون في حالة سريرية مستقرة. يجب ألا يتم التدريب البدني مع أمراض القلب دون استشارة الطبيب أولاً. يوصى بالمشاركة في برنامج متابعة طويل الأمد (على سبيل المثال ، مجموعة الرياضات القلبية الخارجية) للمرضى المصابين بأمراض القلب التاجية.
إذا كان مريض أمراض القلب التاجي قد أصيب بنوبة قلبية (STEMI و NSTEMI) ، فإن الدراسات العلمية توصي ببدء التدريب مبكرًا - في وقت مبكر بعد سبعة أيام من النوبة القلبية. هذه التعبئة المبكرة تدعم عملية الشفاء.
بعد إجراء عملية غير معقدة لتوسيع الشرايين التاجية (رأب الأوعية التاجية عبر اللمعة عن طريق الجلد ، PTCA) ، يمكن للمريض بدء برنامج رياضي فردي في اليوم الرابع بعد العملية. ومع ذلك ، يجب أن يتم ذلك تحت إشراف طبي أو علاجي.
في حالة جراحة المجازة ، يمكن للشخص المصاب أن يبدأ في التحرك المبكر في غضون 24 إلى 48 ساعة بعد العملية. ومع ذلك ، من المتوقع وجود قيود بسبب الإجراء في الأسابيع القليلة الأولى. يجب أن يبدأ التدريب بتمارين خفيفة.
يجب تجنب أحمال الدعم والشد والضغط لمدة ستة أسابيع على الأقل. الضغط على الصدر غير مستحسن أيضًا في الأسابيع القليلة الأولى بعد العملية. يجب ألا تكون هناك حركات متشنجة. إذا تم تنفيذ الإجراء بطريقة طفيفة التوغل ، يمكن أن تكون هذه الفترة الزمنية أقصر.
ناقش دائمًا بدء التدريب مع طبيبك مسبقًا إذا كنت مصابًا بمرض في القلب.
خطة التدريب في KHK
تتضمن رياضة القلب تخصصات مختلفة. يتلقى كل مريض خطة تدريب حسب حالته الصحية ولياقته الفردية. يشتمل هذا عادة على الوحدات التالية
تدريب التحمل المعتدل
تركز الرياضات القلبية بشكل أساسي على تدريب التحمل. لأن التحمل القلبي الرئوي هو أهم عامل وقائي في أمراض الشرايين التاجية. وفقًا لتوصية الجمعية الألمانية للوقاية وإعادة التأهيل من أمراض القلب والأوعية الدموية ، يجب على مرضى القلب أداء 30 دقيقة على الأقل من تدريب التحمل المعتدل أربع إلى خمس مرات في الأسبوع.
بالنسبة لمرضى أمراض القلب التاجية ، فإن عشر دقائق من المشي السريع يوميًا بسرعة حوالي 5 كم / ساعة في بداية التدريب كافية لتقليل خطر الوفاة بنسبة تصل إلى 33 بالمائة. بدلاً من ذلك ، إذا كانت الوتيرة سريعة جدًا ، يمكن للمصابين المشي ببطء (حوالي 3 إلى 4 كم / ساعة) لمدة 15 إلى 20 دقيقة.
رياضات التحمل المناسبة في KHK هي على سبيل المثال:
- (سريع) المشي
- المشي على حصيرة ناعمة / في الرمال
- المشي / مشي النورديك
- التمارين الرياضية خطوة
- ارتفاع
- دورة
- صعود السلالم (على سبيل المثال على السائر)
- تجديف
- السباحة
من المهم أن يختار مرضى القلب مراحل تمرين قصيرة من خمس إلى عشر دقائق كحد أقصى في البداية. ثم يتم زيادة مدة التمرين ببطء على مدار التدريب. لأن أكبر التأثيرات تظهر في المرضى الذين يبذلون أنفسهم أكثر من غيرهم. مع كل مضاعفة لمستوى النشاط ، ينخفض خطر الموت بنسبة 10٪ أخرى في غضون أربعة أسابيع.
من المهم لمرضى القلب أن يجدوا كثافة التمرين المناسبة. كقاعدة عامة ، إذا كنت تتعرق وتتنفس بشكل أسرع ، ولكن لا يزال بإمكانك التحدث إلى شريكك في التدريب دون أي مشاكل ، فإن كثافة التدريب جيدة. تأكد أيضًا من الحفاظ على الكثافة ثابتة قدر الإمكان. لذلك عند الركض ، على سبيل المثال ، تجنب الركض السريع في نهاية الوحدة.
تأكد من أنك لا تتجاوز حدود النبض ، والتي يمكن تحديدها ، على سبيل المثال ، في تمرين تخطيط القلب. يمكن أن يساعدك جهاز مراقبة معدل ضربات القلب على البقاء ضمن الإطار الصحيح والتدريب على النحو الأمثل أثناء ممارسة الرياضة.
منطقة التدريب المطلوبة لمرضى أمراض القلب التاجية هي 40 إلى 85٪ VO2max. يصف VO2max الحد الأقصى لكمية الأكسجين التي يمكن أن يمتصها الجسم أثناء بذل أقصى مجهود. يجب أن يكون معدل ضربات القلب من 60 إلى 90 بالمائة أثناء تدريب التحمل.
تمارين القوة
تعمل تمارين التقوية على تعزيز وبناء العضلات. تستهلك كتلة العضلات طاقة أكثر من الدهون أثناء الراحة وتساعد في محاربة الوزن الزائد. إذا تم إجراء تمارين القوة بوعي تحت إشراف متخصص ، فإنها لا تمثل مخاطر أعلى من المتوسط لمرضى القلب ، ولتجنب ارتفاع ضغط الدم ، من المهم تجنب ضغط التنفس أثناء المجهود. بالإضافة إلى ذلك ، يجب على الرياضي الحرص على إرخاء العضلات تمامًا قدر الإمكان بين العدات.
التمارين اللطيفة لمرضى القلب لبناء عضلات الجزء العلوي من الجسم هي على سبيل المثال:
- تقوية عضلات الصدر: اجلس منتصبًا على كرسي ، واضغط على يديك معًا أمام صدرك واستمر في ذلك لبضع ثوان. ثم اتركها واسترخي. كرر عدة مرات
- تقوية الكتفين: اجلس منتصبًا على كرسي ، اربط أصابعك أمام صدرك واسحب للخارج. امسك القطار لبضع ثوان ، ثم استرخ تمامًا.
- تقوية الذراعين: قف أمام الحائط وضع يديك على الحائط عند ارتفاع الكتفين تقريبًا. اثنِ ذراعيك وقم بأداء تمارين الضغط على الحائط. من 10 إلى 15 تكرارًا.
قم بتمرين رجليك بلطف بشكل خاص مع هذه التمارين:
- تقوية العضلات الباسطة: اجلس منتصبًا على كرسي واضغط بيديك على ركبتيك من الخارج. تعمل الأرجل على اليدين. استمر في الضغط لبضع ثوان ثم استرخ.
- تقوية العضلات المُثنية: اجلس منتصبًا على كرسي مع وضع يديك بين ركبتيك. الآن ادفع للخارج بيديك. تعمل الأرجل على اليدين. استمر في الشد لبضع ثوان ثم استرخ تمامًا.
تدريب الدائرة الضوئية
في مجموعات الرياضات القلبية ، غالبًا ما يتم إجراء تدريبات الدائرة الضوئية. على سبيل المثال ، يكمل المشاركون ثماني محطات مختلفة. اعتمادًا على التمارين المختارة ، يعزز هذا التحمل والقوة والمرونة والتنسيق في نفس الوقت. دقيقة واحدة من التمرين تليها استراحة لمدة 45 ثانية. ثم ينتقل اللاعبون إلى المحطة التالية. هناك جولة أو جولتان حسب اللياقة البدنية الفردية.
تساهم جميع التخصصات في تحسين نوعية حياة المرضى وإتقان التحديات اليومية بشكل أفضل.
مرض الشريان التاجي: مسار المرض والتشخيص
يعتمد تشخيص مرض القلب التاجي (CHD) ، من بين أمور أخرى ، على عدد التضيقات الموجودة في الأوعية التاجية ، ومكان تواجدها ومدى تقدم المرض. من المهم أيضًا معرفة ما إذا كانت هناك أمراض أخرى مثل ارتفاع ضغط الدم أو مرض السكري أو أمراض الكبد أو الرئة المزمنة أو اضطرابات الدورة الدموية الشريانية في الأعضاء الأخرى (الدماغ والكلى والساقين) أو قصور القلب أو الأورام الخبيثة. يكون التشخيص غير مواتٍ إذا كنت قد نجت من نوبة قلبية في الماضي. الشعور بالوحدة والاكتئاب والانسحاب من الحياة الاجتماعية النشطة لها أيضًا تأثير سلبي على تشخيص أمراض الشرايين التاجية.
في معظم الحالات ، من الممكن السيطرة على مرض الشريان التاجي باستخدام الأدوية ، وإذا لزم الأمر ، عن طريق إزالة عنق الزجاجة. إذا تم علاج مرض القلب التاجي بشكل جيد ، يمكن للعديد من الأشخاص المصابين أن يعيشوا حياة خالية من الأعراض مماثلة لحياة الأشخاص الأصحاء. يعتمد التشخيص طويل الأمد لمرض الشريان التاجي أيضًا بشكل حاسم على ما إذا كان الشخص المصاب ينجح في إجراء تغييرات مستدامة في نمط حياته. وهذا يعني: الامتناع عن النيكوتين ، والإكثار من ممارسة الرياضة ، وتجنب الوزن الزائد واتباع نظام غذائي صحي. من المهم أيضًا الاستخدام المستمر للأدوية الموصوفة وإجراء فحوصات منتظمة مع الطبيب.
إذا تم اكتشاف مرض الشريان التاجي (CHD) متأخرًا أو تم علاجه بشكل غير كافٍ ، فقد يتطور قصور القلب كمرض ثانوي. في هذه الحالة ، يزداد التكهن سوءًا. مع أمراض الشرايين التاجية غير المعالجة ، يزداد أيضًا خطر الإصابة بنوبة قلبية.
مضاعفات مرض الشريان التاجي: احتشاء عضلة القلب الحاد
مرض القلب التاجي (CHD) هو أساس تطور النوبة القلبية الحادة. في CAD ، يتم تضيق واحد أو أكثر من الشرايين التاجية من خلال ما يسمى بتراكم اللويحات في جدار الأوعية الدموية. إذا تمزق هذا اللويحة فجأة (تمزق اللويحة) ، يتم تنشيط تخثر الدم محليًا وتلتصق الصفائح الدموية (الصفيحات) باللويحة. يؤدي هذا إلى انسداد (تجلط) الشريان التاجي في وقت قصير نسبيًا. تلك الأجزاء التي تم إمدادها بالدم سابقًا عن طريق الشريان التاجي المغلق الآن تعاني من نقص الأكسجين (قصور حاد في الشريان التاجي) وتتلف نتيجة لذلك.
في حالة النوبة القلبية الحادة ، عادة ما تكون هناك أعراض إضافية مثل ضيق التنفس والتعرق والغثيان والخوف من الموت. في حالة الاشتباه في حدوث نوبة قلبية ، فإن الإجراء الأكثر أهمية هو الذهاب إلى المستشفى مع مختبر قسطرة القلب في أسرع وقت ممكن. باستخدام القسطرة القلبية ، غالبًا ما يمكن استعادة تدفق الدم في الشريان التاجي المغلق في الوقت المناسب ، وبالتالي تجنب حدوث ضرر أكبر. يُعد مرض الشريان التاجي الحالي أهم عامل خطر للإصابة بنوبة قلبية ، ولذلك يجب دائمًا علاجه.
كذا: منع الصحة الرقمية عيون