التهاب الخشاء
صوفي ماتزيك كاتبة مستقلة لفريق الطبي.
المزيد عن خبراء يتم فحص جميع محتويات بواسطة الصحفيين الطبيين.التهاب الخشاء هو التهاب صديدي يصيب العظام خلف الأذن. يحدث التهاب الخشاء عادة نتيجة التهاب الأذن الوسطى الذي لم يتم علاجه أو تم علاجه لفترة وجيزة. يحدث الالتهاب بسبب أنواع مختلفة من البكتيريا. مع العلاج في الوقت المناسب والمتسق ، فإن التهاب الخشاء لديه تشخيص جيد. ومع ذلك ، إذا تركت دون علاج ، يمكن أن تنشأ مضاعفات يمكن أن تهدد الحياة. اقرأ كل ما تحتاج لمعرفته حول التهاب الخشاء هنا.
رموز التصنيف الدولي للأمراض لهذا المرض: رموز التصنيف الدولي للأمراض هي رموز معترف بها دوليًا للتشخيصات الطبية. يمكن العثور عليها ، على سبيل المثال ، في خطابات الطبيب أو في شهادات العجز عن العمل. H70
التهاب الخشاء: الوصف
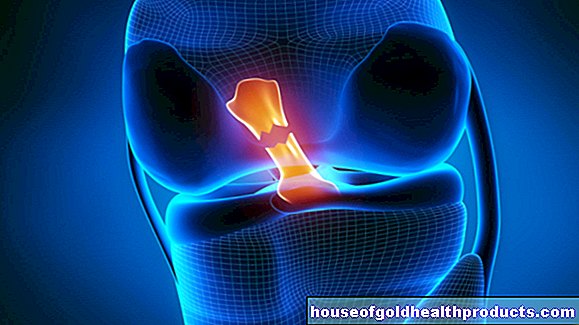
التهاب الخشاء (يسمى أيضًا التهاب الخشاء) هو التهاب قيحي يصيب الدمل الموجود خلف الأذن. هذا العظم (يشار إليه طبيًا باسم عظم الخشاء) له شكل مستطيل ومدبب يذكرنا بشكل غامض بالثؤلول ، ومن هنا جاء اسم عملية الخشاء (بارس الخشاء). لا يتم ملء الجزء الداخلي من عملية الخشاء بالكامل بكتلة العظام ؛ ويمتلئ الجزء الداخلي جزئيًا بتجاويف مبطنة بخلايا الأغشية المخاطية. في التهاب الخشاء ، يوجد التهاب هنا.
تكون عملية الخشاء خلف الأذن ، وخلفها يمكن الشعور بها على أنها انتفاخ. وهو متصل مباشرة بالتجويف الطبلي (Cavum tympani). التجويف الطبلي هو جزء من الأذن الوسطى حيث توجد العظيمات. في حالة حدوث التهاب هناك ، يُعرف باسم "التهاب الأذن الوسطى". بسبب القرب المكاني القريب ، عادةً ما يكون التهاب الخشاء مرضًا ثانويًا أو أحد مضاعفات التهاب الأذن الوسطى.
التهاب الخشاء هو أكثر مضاعفات التهاب الأذن الوسطى شيوعًا اليوم. تؤثر التهابات الأذن الوسطى بشكل رئيسي على الأطفال والمراهقين ، بينما يقل احتمال إصابة البالغين بالمرض. هذا هو السبب في حدوث التهاب الخشاء بشكل متكرر في مرحلة الطفولة. ومع ذلك ، نظرًا لقابلية علاج التهاب الأذن الوسطى بشكل جيد ، فهو مرض نادر. يعتبر 1.2 إلى 1.4 طفل من بين كل 100000 طفل متأثرين بهذه المضاعفات.
التهاب الخشاء المزمن
يجب التمييز بين التهاب الخشاء المزمن والتهاب الخشاء الحاد. التهاب الخشاء المزمن أقل شيوعًا من التهاب الخشاء الحاد ، لكنه أكثر خطورة. في التهاب الخشاء المزمن ، تصبح عملية الخشاء ملتهبة أيضًا. ومع ذلك ، فإن هذا الالتهاب لا يشعر به من خلال الأعراض (مثل الحمى أو الألم) المرتبطة كلاسيكياً بالتهاب الخشاء. لهذا السبب ، يمكن أن يستمر دون اكتشافه لأسابيع وحتى شهور. لذلك يسمي الأطباء أيضًا هذا الشكل بالتهاب الخشاء المقنع. إذا استمر التهاب الخشاء المزمن لفترة طويلة ، تستمر البكتيريا في التكاثر. كما أن لديهم متسعًا من الوقت للانتشار أكثر في الجسم والتأثير على مناطق أخرى. ليس من غير المألوف أن يؤدي التهاب الخشاء المزمن إلى أضرار تبعية كبيرة.
التهاب الخشاء: الأعراض
تظهر أعراض التهاب الخشاء حوالي أسبوعين إلى أربعة أسابيع بعد بدء التهاب الأذن الوسطى الحاد. في معظم الأوقات ، تهدأ أعراضهم ثم تندلع مرة أخرى فجأة. قد يكون التهاب الخشاء هو السبب.
بشكل عام ، تتشابه أعراض التهاب الخشاء مع أعراض التهاب الأذن الوسطى. لذلك من الصعب جدًا على الشخص العادي التفريق بين المرضين. في كلتا الحالتين ، يجب معاملتهم بأسرع ما يمكن. بشكل عام ، لذلك يجب استشارة الطبيب كإجراء احترازي في حالة ظهور واحد أو أكثر من الأعراض التالية:
- ألم في الأذن وحولها. من المعتاد أن يكون الألم النابض مستمرًا.
- حمى طويلة
- السمع يتدهور
- قلق ، صعوبة في النوم ، صراخ عنيف
- إنهاك
بالإضافة إلى ذلك ، مع التهاب الخشاء ، هناك تورم واضح خارجيًا وحنانًا على عملية الخشاء ، والذي لا يحدث مع التهاب الأذن الوسطى. إذا كان التورم شديدًا ، فسوف يدفع الأذن لأسفل جانبيًا. نتيجة لذلك ، تبرز الأُذن بوضوح. بالإضافة إلى ذلك ، غالبًا ما يتم تصريف كميات كبيرة من السائل اللبني من الأذن. قد يرفض المريض الأكل ويظهر اللامبالاة.
عند الأطفال الصغار ، من الصعب تحديد الأعراض الموجودة بالضبط. علامة على كل من التهاب الأذن الوسطى والتهاب الخشاء هي عندما يمسك الأطفال آذانهم أو يهزوا رؤوسهم بشكل متكرر. يعاني العديد من الأطفال الصغار أيضًا من الغثيان والقيء. غالبًا ما يكون التهاب الخشاء أقل حدة عند الأطفال منه عند الأطفال الأكبر سنًا. لذلك يجب على الآباء الانتباه عن كثب إلى أصغر التغييرات في سلوك أطفالهم.
التهاب الخشاء: الأسباب وعوامل الخطر
عادةً ما يحدث التهاب الخشاء عند الرضع والأطفال بسبب بكتيريا مثل المكورات الرئوية والمكورات العقدية والمستدمية النزلية من النوع ب ، وغالبًا ما تحدث المكورات العنقودية عند الأطفال. نظرًا لعدم وجود مسار خارجي يؤدي مباشرة إلى عملية الخشاء ، فإن التهاب الخشاء عادة ما يكون نتيجة لأمراض أخرى.
في معظم الحالات ، يسبق التهاب الخشاء سلسلة حقيقية من العدوى. يصاب الأطفال بسرعة وبشكل متكرر بأنواع مختلفة من الفيروسات التي تسبب بعد ذلك التهاب الحلق والبلعوم. تقلل العدوى الفيروسية من دفاعات الجسم. يؤدي هذا بسهولة إلى حدوث عدوى إضافية بالبكتيريا (عدوى إضافية). يمكن أن تنتقل البكتيريا من البلعوم عبر قناة استاكيوس (التي تربط البلعوم والأذن الوسطى) مباشرة إلى الأذن الوسطى وتسبب الالتهاب هنا أيضًا. غالبًا ما يتطور التهاب الخشاء نتيجة التهاب الأذن الوسطى الذي لا يتم علاجه أو علاجه بعد فوات الأوان. حتى إذا تم علاج التهاب الأذن الوسطى لفترة وجيزة جدًا ، يمكن أن تنتشر البكتيريا من الأذن الوسطى إلى عملية الخشاء.
صعوبة تصريف الإفرازات في حالة الإصابة بالعدوى تعزز التهاب الخشاء. يحدث هذا ، على سبيل المثال ، مع تورم شديد في الأنف أو انسداد الأذنين. كما أن ضعف الجهاز المناعي يعزز العدوى. يحدث ضعف في الدفاع المناعي ، على سبيل المثال ، في سياق العلاج بالمضادات الحيوية أو الكورتيكوستيرويدات (مثل الكورتيزون) وفي بعض الأمراض المزمنة (مثل فيروس نقص المناعة البشرية أو داء السكري).
التهاب الخشاء: الفحوصات والتشخيص
إذا اشتبه في التهاب الخشاء ، فإن طبيب الأذن والأنف والحنجرة هو الشخص المناسب للتحدث معه. في محادثة أولى ، سوف يسجل التاريخ الطبي (سوابق المريض). لديك الفرصة لوصف شكواك بالتفصيل. في حالة الأطفال ، عادة ما يقدم الوالدان المعلومات. يمكن للطبيب طرح أسئلة مثل:
- هل أصبت (أو طفلك) بالعدوى مؤخرًا؟
- منذ متى والشكاوى موجودة؟
- هل لاحظت أي إفرازات من أذنك؟
يتبع الفحص البدني تاريخ المرض. يبحث الطبيب أولاً عن التغييرات الخارجية. على سبيل المثال ، يمكنه اكتشاف الاحمرار وكذلك الألم والحنان فوق أو خلف الأذن. بمساعدة مرآة الأذن (منظار الأذن) ، يتم فحص طبلة الأذن والقناة السمعية الداخلية. يسمى هذا الفحص أيضًا تنظير الأذن. إذا كان هناك تورم في طبلة الأذن ، يتم تحديد ذلك ، من بين أمور أخرى ، من خلال منعكس خفيف يقع في مكان مختلف على طبلة الأذن عن الأذن السليمة. بالإضافة إلى ذلك ، الجزء الداخلي من الأذن أحمر.
يتم إجراء مزيد من التشخيص في المستشفى إذا كان هناك اشتباه معقول في الإصابة بالتهاب الخشاء. هذا منطقي لأن العلاج يجب أن يبدأ في أسرع وقت ممكن وقد يكون التدخل الجراحي ضروريًا في ظل ظروف معينة. إذا لم يقم الطبيب بذلك بعد ، فسيتم إجراء تعداد الدم أولاً. إذا كان هناك التهاب في الجسم ، تزداد قيم معينة في فحص الدم. وتشمل هذه عدد خلايا الدم البيضاء (الكريات البيض) ، وقيمة البروتين التفاعلي سي ومعدل ترسيب خلايا الدم. لتحديد العوامل المسببة للالتهاب ، يتم أخذ مسحة من الأذن. يتم إنشاء ثقافة من هذا في المختبر. النتيجة متاحة في غضون أسبوع إلى أسبوعين. كقاعدة عامة ، يبدأ علاج التهاب الخشاء قبل ظهور النتيجة النهائية.
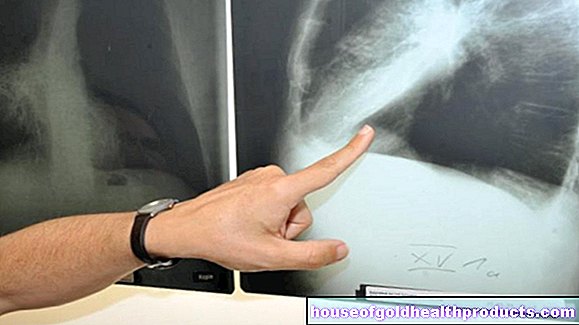
يتم تأكيد التشخيص بشكل أكبر بمساعدة صورة الأشعة السينية أو التصوير المقطعي بالكمبيوتر. يمكن للطبيب تحديد المضاعفات المحتملة على الصور الناتجة - على سبيل المثال ، إذا تراكم القيح في المناطق المحيطة. قد يكون الحصول على الأشعة السينية والتصوير المقطعي المحوسب أمرًا صعبًا على الأطفال الصغار. إذا كانت هناك نتائج واضحة تثبت الاشتباه في التهاب الخشاء ، يستغني الأطباء في بعض الحالات عن هذه الفحوصات الإضافية.
التهاب الخشاء: العلاج
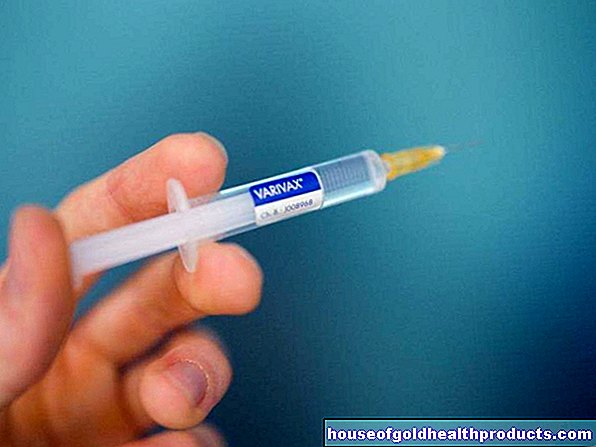
التهاب الخشاء ، مثل الالتهابات البكتيرية الأخرى ، يعالج بالمضادات الحيوية. اعتمادًا على العامل الممرض المسؤول عن التهاب الخشاء ، تكون المضادات الحيوية المختلفة فعالة بشكل خاص. إذا لم يتم تحديد العامل الممرض الدقيق (حتى الآن) ، في معظم الحالات ، يتم استخدام مضاد حيوي واسع الطيف ، وهو مكون نشط من مجموعة البنسلين. إنها تعمل ضد عدد كبير من البكتيريا المختلفة ، ولكنها فعالة بشكل خاص ضد المكورات العنقودية والمكورات العقدية ، وهي العوامل المسببة الأكثر شيوعًا لالتهاب الخشاء.
أسهل طريقة لإعطاء المضادات الحيوية للرضع والأطفال الصغار هي عن طريق الوريد (الحقن الوريدي). هذا يضمن أن الدواء ينتهي في الواقع في مجرى الدم ولا يبصق مرة أخرى. لدى المراهقين والبالغين ، تُعطى المضادات الحيوية على شكل أقراص. بالإضافة إلى ذلك ، يمكن وصف مسكنات الآلام لتسكين وجع الأذن.
التهاب الخشاء - متى تكون الجراحة ضرورية؟
إذا كان التهاب الخشاء واضحًا جدًا أو إذا لم يكن هناك تحسن حتى بعد بضعة أيام من العلاج ، فيجب إزالة التورم جراحيًا. للقيام بذلك ، تتم إزالة المناطق الملتهبة من عملية الخشاء (استئصال الخشاء). هناك طريقتان للاختيار من بينها ، استئصال الخشاء البسيط والجذري. مع استئصال الخشاء البسيط ، تتم إزالة الخلايا المتضررة من التهاب الخشاء فقط. من ناحية أخرى ، مع استئصال الخشاء الجذري ، تتم إزالة الهياكل الإضافية. يشمل ذلك الجدار الخلفي للقناة السمعية الخارجية والجزء العلوي من التجويف الطبلي للأذن الوسطى. هذا التدخل الهائل يخلق فجوة كبيرة بين عملية الخشاء والقناة السمعية الخارجية. يسهل هذا التجويف مراقبة مساحات الأذن والخشاء والحفاظ عليها. يشار إلى استئصال الخشاء الجذري في حالة التهاب الخشاء المرتبط بتكوين القيح المفرط وتراكمه.
أثناء العملية ، يتم وضع أنبوب رفيع (تصريف) يتم من خلاله تصريف القيح بحيث يمكن للسائل (القيح في الغالب) الهروب من الأذن. يتم إجراء العملية دائمًا كمريض داخلي. يتم عمل شق صغير خلف الأذن يتم من خلاله إجراء العملية. يشفى الجرح بسرعة. بعد الجراحة ، يجب على المصابين البقاء في المستشفى لمدة أسبوع تقريبًا. بعد ذلك ، عادة ما تكون خالية من الأعراض. أثناء العملية ، يتم إعطاء المضادات الحيوية لقتل أي بكتيريا قد تكون لا تزال في الجسم.
التهاب الخشاء: مسار المرض والتشخيص
يعتمد تشخيص التهاب الخشاء على وقت اكتشاف العدوى. من أجل تجنب الأمراض الثانوية ، يجب علاج التهاب الخشاء في أسرع وقت ممكن. كلما بدأ العلاج في وقت لاحق ، كلما زاد الوقت الذي تنتشر فيه البكتيريا في الجسم وزادت احتمالية ظهور المضاعفات.
إذا بدأ العلاج في الوقت المناسب ، يمكن عادةً تجنب مضاعفات التهاب الخشاء. مع العلاج المتسق ، يشفى التهاب الخشاء في غضون أيام قليلة إلى أسابيع. في غضون ذلك ، تنخفض الأعراض. نادرًا ما يحدث ضرر دائم مثل فقدان السمع.
مضاعفات التهاب الخشاء
ومع ذلك ، إذا تُرك التهاب الخشاء دون علاج ، فقد ينتج عن ذلك مضاعفات خطيرة. إذا كان تراكم القيح لا يمكن أن يتدفق إلى الخارج ، فإنه يبحث عن بدائل حول عملية الخشاء. يمكن أن يؤدي هذا إلى تراكم القيح المغلف أسفل الخشاء في السمحاق. بالإضافة إلى ذلك ، يمكن أن يخترق القيح بين العظام وأبعد السحايا (خراج فوق الجافية). ومع ذلك ، يمكن للصديد أيضًا أن يخترق العضلات الجانبية للرقبة والرقبة (خراج بيزولد). يعتبر التراكم المغلف للقيح في الدماغ (خراج الدماغ) خطيرًا بشكل خاص ، حيث يمكن أن يتحرك وبالتالي يضغط أو يضغط على هياكل مختلفة في الدماغ.
يمكن أن تنتشر البكتيريا أيضًا في الجسم من عملية الخشاء. إنه خطير بشكل خاص إذا انتشروا إلى السحايا (التهاب السحايا) أو الأذن الداخلية (التهاب تيه الأذن). إذا دخلت البكتيريا إلى مجرى الدم ، يحدث تسمم الدم (تعفن الدم). يعمل العصب الوجهي ، المسؤول عن عضلات الوجه ، بالقرب من الخشاء. في حالة تلف هذا ، يمكن أن يحدث خدر دائم وشلل في الوجه. في الحالات القصوى ، يمكن أن يأخذ التهاب الخشاء مسارًا يهدد الحياة!
لا يمكن منع التهاب الخشاء على وجه التحديد. ومع ذلك ، يمكنك تقليل خطر الإصابة بالمرض من خلال محاولة منع العدوى والالتهابات بشكل عام. للقيام بذلك ، قم بتقوية دفاعاتك أو دفاعات طفلك عن طريق تناول نظام غذائي متوازن وممارسة الرياضة كثيرًا في الهواء الطلق.
من المهم أن تعالج التهاب الأذن الوسطى على الفور. عند القيام بذلك ، يجب عليك اتباع تعليمات الطبيب تمامًا. إذا كنت لا تتناول المضاد الحيوي بانتظام أو لفترة قصيرة جدًا ، فقد تعيش بعض البكتيريا في الأذن وتتكاثر مرة أخرى بعد التوقف عن تناول المضاد الحيوي. إذا لم تهدأ أعراض التهاب الأذن الوسطى بعد أسبوعين ، إذا زادت بالرغم من العلاج أو إذا تكررت بعد فترة ، يجب استشارة الطبيب مرة أخرى وبالتالي تقليل خطر الإصابة بالتهاب الخشاء.
كذا: كحول لم تتحقق الرغبة في إنجاب الأطفال مستشفى